Що таке вагініт?
Вагініт (кольпіт) — це запалення слизової оболонки піхви, що супроводжується свербежем, рясними виділеннями білого кольору, почервонінням і набряком вульви. Патогенна мікрофлора активно розмножується в піхві, і за відсутності лікування запальний процес може поширитися на матку і придатки. Пізня стадія патології може перейти в хронічну форму і стати причиною ускладнень (позаматкової вагітності, безпліддя).
Вагініт зазвичай діагностують у жінок репродуктивного віку (18-45 років). Спровокувати захворювання можуть інфекції, гормональні порушення, хронічні патології (алергія, аутоімунні захворювання). Кольпіт може також розвиватися у дівчаток у ранньому віці, що спричинено порушенням нормальної мікрофлори кишківника, недотриманням правил інтимної гігієни, неправильним витиранням після випорожнення (від ануса до вульви).
Як зрозуміти, що в мене вагініт?
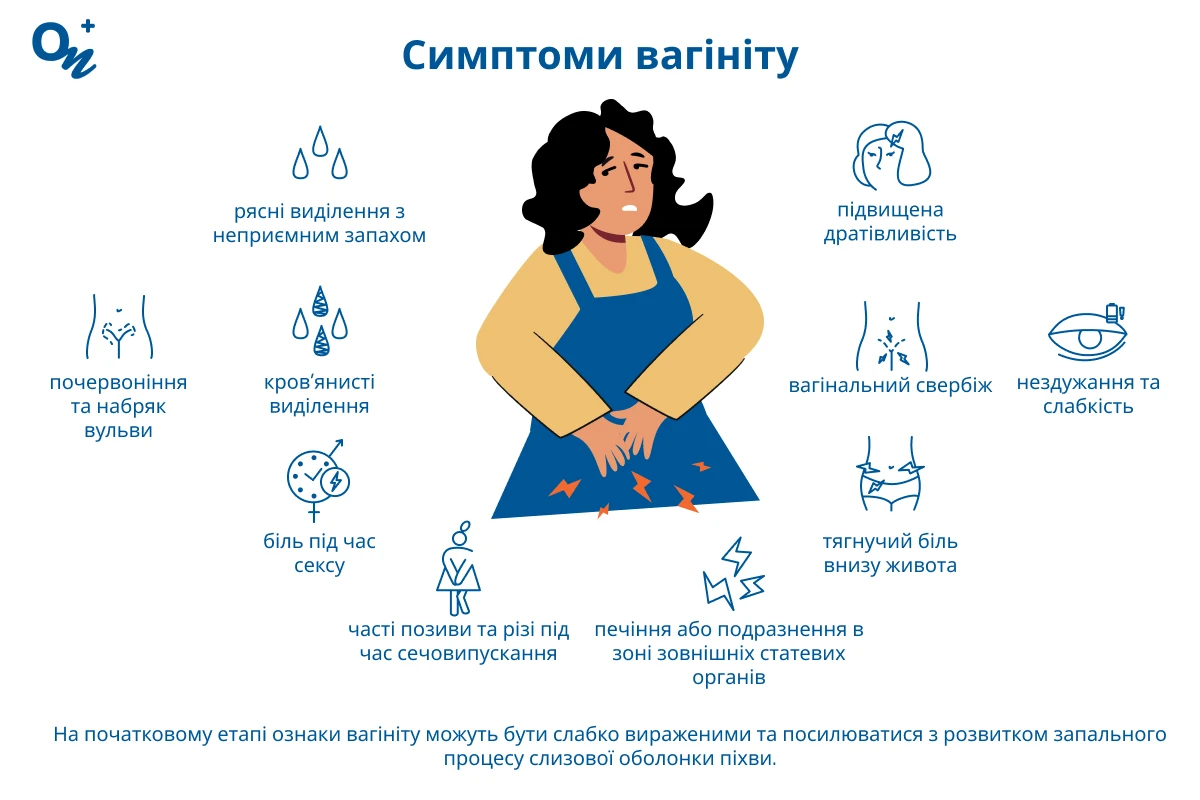
Вагініт може проявлятися по-різному залежно від форми та стадії патології, наявності супутніх захворювань, індивідуальних особливостей організму. На початковому етапі ознаки вагініту можуть бути слабо вираженими і посилюватися з розвитком запального процесу слизової оболонки піхви. Симптоми вагініту:
- вагінальний свербіж, печіння або подразнення в зоні зовнішніх статевих органів;
- тягнучий біль внизу живота;
- часті позиви і різі під час сечовипускання;
- рясні білі, сірувато-білі виділення у жінок з неприємним запахом, рідше — кров'янисті виділення;
- біль під час сексу;
- почервоніння і набряк вульви;
- нездужання, слабкість;
- підвищена дратівливість.
Вагініт
У жінок старшого віку симптомом вагініту може бути сухість піхви, спричинена гормональними змінами, менопаузою. Запальний процес може супроводжуватися підвищенням температури тіла до 37-37,5 градусів.
Які причини вагініту?
Вагініт спричинений порушенням внутрішньої мікрофлори піхви внаслідок потрапляння бактерій і вірусів у її слизову оболонку. Патологія може виникнути також у разі травми епітелію або опіків. Больові відчуття в піхві може спровокувати невралгія статевого нерва. Причини вагініту:
- незахищений статевий акт;
- недостатня інтимна гігієна;
- купання у водоймах, басейнах;
- перегрів або переохолодження в ділянці малого таза;
- травми промежини;
- прийом антибіотиків;
- гормональний дисбаланс;
- хронічні захворювання (цукровий діабет, алергія, інфекції сечостатевої системи);
- хронічний стрес;
- порушення мікрофлори кишечника;
- порушення харчування (через переважання в раціоні жирної та смаженої їжі).
Спровокувати запалення слизової оболонки піхви може носіння незручної білизни із синтетичних тканин. Причиною вагініту також може бути наявність протизаплідної внутрішньоматкової спіралі.
Поширені види вагініту
Вагініт класифікують виходячи з симптомів і причин захворювання. Патологія викликана різними збудниками, що впливає на вибір тактики лікування. Залежно від форми протікання виділяють гострий, підгострий і хронічний вагініти. Гостра форма патології розвивається незабаром після інфікування і відрізняється швидким перебігом, яскраво вираженою симптоматикою (свербінням, печінням у піхві, рясними виділеннями з кислим запахом, болем під час статевого акту). За своєчасного лікування гострий вагініт швидко минає (зазвичай протягом семи-десяти днів).
Підгострий вагініт може проявитися після самолікування або за повної його відсутності. Патологія може протікати з неяскраво вираженою симптоматикою (з легким періодичним свербінням, нетиповими виділеннями).
Хронічний вагініт має слабко виражену симптоматику (періодичний дискомфорт у ділянці зовнішніх статевих органів, незначні виділення, що відрізняються від звичайних за кольором, консистенцією і запахом), оскільки запальний процес переходить у уповільнену форму. Патологія спровокована недолікованою гострою формою, для якої характерні періодичні загострення і ремісія. Небезпека хронічного вагініту полягає в ризику структурних змін у тканинах слизової оболонки піхви, шийки матки.
Вагініт може бути спричинений інфекціями, що передаються статевим шляхом (специфічний тип), або виникнути внаслідок дисбалансу мікрофлори піхви (неспецифічний тип). Поширеними збудниками специфічного вагініту є хламідії, трихомонади, гонококи, уреаплазми, мікоплазми, віруси герпесу та ВПЛ. Типи вагініту залежно від інфекції:
- хламідійний;
- гонорейний;
- трихомонадний.
Детальна класифікація патології дає змогу лікарю визначити збудника і причину захворювання. Кожен тип патології потребує специфічного лікування. Своєчасна діагностика дає змогу уникнути переходу гострого вагініту в хронічний, а також розвитку супутніх запальних захворювань (ендометриту, сальпінгоофориту).
Неспецифічний (аеробний) вагініт спричинений умовно-патогенними мікроорганізмами (ентерококами, ешерихіями), які присутні в піхві в незначних кількостях у межах норми, але за несприятливих умов починають активно розмножуватися. Запальний процес може протікати безсимптомно. Причини неспецифічного вагініту:
- механічні пошкодження;
- безконтрольний прийом антибіотиків;
- гормональні порушення;
- вікові зміни;
- алергічні реакції на білизну, щоденні прокладки, гелі для інтимної гігієни (алергічний вагініт).
Неспецифічний вагініт також можуть спровокувати стрептококи, стафілококи, кишкова паличка. Тривалий стрес, ослаблена імунна система роблять організм більш сприятливим до запальних процесів. Хронічні патології (цукровий діабет, захворювання шлунково-кишкового тракту) можуть створювати сприятливі умови для розвитку неспецифічного вагініту.
Бактеріальний вагініт
Бактеріальний вагініт — поширена форма інфекційного вагініту. У нормі вагінальна флора переважно складається з лактобактерій, які підтримують кислотне середовище, що перешкоджає росту патогенних мікроорганізмів. За бактеріального вагініту кількість лактобактерій зменшується, що дає змогу іншим бактеріям (Gardnerella vaginalis, Atopobium vaginae і деяким анаеробним бактеріям) надмірно розмножуватися. Захворювання супроводжується рясними виділеннями білого, сірого або зеленуватого кольору з різким рибним запахом. Причини бактеріального вагініту:
- зниження імунітету;
- зміна клімату;
- часті стреси;
- гормональний дисбаланс;
- алергії;
- загострення захворювань сечостатевої системи (уретрит, цистит);
- наявність внутрішньоматкової спіралі.
Бактеріальний вагініт може виникнути під час приймання антибіотиків, які знищують не тільки патогенні, а й корисні бактерії, що призводить до дисбалансу мікрофлори. Спринцювання, порушуючи природне середовище піхви, також може спровокувати патологію. Для лікування захворювання лікар може призначити медикаменти у формі таблеток, вагінальних свічок від бактеріального вагініту, гелю або крему.
Кандидозний вагініт
Кандидозний вагініт (кандидоз або молочниця) — запалення слизової оболонки піхви, спричинене дріжджоподібними грибами роду Кандида (Candida). Інфекційне захворювання супроводжується свербежем і густими сирнистими виділеннями з піхви білого кольору. Причини кандидозного вагініту:
- прийом антибіотиків;
- недотримання правил особистої гігієни;
- носіння синтетичної тісної білизни;
- неправильне харчування (переважання жирної, гострої, смаженої їжі, борошняних виробів, солодощів);
- хронічні захворювання (цукровий діабет, туберкульоз);
- імунодефіцит.
Кандидозний вагініт часто діагностується в дівчат після початку інтимного життя, що пов'язано зі змінами кислотності піхви та балансу мікрофлори. Молочниця може виникнути внаслідок емоційного перенапруження і зниження імунітету, створюючи сприятливі умови для розмноження грибів роду Candida. Схема лікування передбачає приймання ліків від вагініта антимікотичної дії, комплексів лактобактерій, загальнозміцнювальних полівітамінних засобів.
Трихомонадний вагініт
Трихомонадний вагініт — інфекційне ураження піхви, спричинене найпростішими вагінальними трихомонадами Trichomonas vaginalis. Інфекція переважно передається статевим шляхом. Найпростіші проникають у піхву або шийку матки, де можуть залишатися протягом кількох тижнів, не спричиняючи симптомів. Ознаки трихомонадного інфекційного вагініту:
- печіння в промежині;
- пінисті виділення жовтувато-зеленого кольору з неприємним запахом;
- біль внизу живота;
- дискомфорт під час статевого акту;
- почервоніння статевих органів.
За інфікування сечового міхура виникають болісні відчуття під час сечовипускання. За гострої форми перебігу захворювання може спостерігатися слабкість, занепад сил, підвищення температури тіла до 38 градусів. Симптоми трихомонадного вагініту можуть посилюватися під час або після менструації, що пов'язано зі зміною мікрофлори, гормональним фоном і змінами рН.
Менструальна кров може створювати середовище, сприятливе для розмноження трихомонад, посилюючи симптоми. Для лікування патології лікар може призначити антибіотики, свічки від запалення піхви, антисептичні розчини для місцевого застосування.
Неінфекційний вагініт
Неінфекційний вагініт — це запалення епітелію піхви, спричинене внаслідок гіперчутливості або алергічної реакції на різні подразники (ароматизоване мило, парфумовані прокладки, вагінальні креми). Запальний процес може виникнути внаслідок спринцювання, використання латексних презервативів, протизаплідних вагінальних кілець або діафрагм через подразнення стінок піхви та порушення нормальної мікрофлори.
Причинами патології можуть стати механічні пошкодження під час статевого акту, медичних процедур (взяття мазка, встановлення внутрішньоматкової спіралі). Спровокувати запалення може термічний вплив (гарячі ванночки), спринцювання.
Атрофічний вагініт
Атрофічний вагініт є неінфекційною формою патології. Захворювання проявляється сухістю піхви, що виникає внаслідок зменшення кількості змазки, що виділяється, і стоншення її стінок. Запальний процес супроводжує знижений рівень естрогенів, який може спостерігатися у жінок у постменопаузі або після пологів (у період лактації). Симптоми атрофічного вагініту:
- свербіж навколо зовнішніх статевих органів і в піхві;
- прискорене сечовипускання, що супроводжується хворобливими відчуттями;
- кров'янисті виділення;
- нетримання сечі;
- гематурія (наявність крові в сечі).
Сухість слизової оболонки піхви створюють дискомфорт під час статевого акту. Витончення епітелію піхви також призводить до оголення підлеглої сполучної тканини, що робить її вразливою для запалення та інфекції.
Чи заразний вагініт?
Заразність вагініту залежить від причин його виникнення. Неспецифічний вагініт, спричинений гормональними порушеннями, алергією, травмою та іншими факторами, не заразний. Причинами специфічного типу патології є інфекції, що передаються статевим шляхом. За діагностування в одного з партнерів інфекційного вагініту, іншому партнеру також рекомендується лікування.
Які виділення при вагініті?
Тип, колір або запах виділень з піхви залежить від збудника чи причини вагініту. Характерною симптоматикою захворювання є наявність рясних виділень білого, жовтого, сірувато-білого, зеленувато-жовтого кольору з різким кислуватим запахом. За консистенцією вони можуть нагадувати піну або сирнисту масу. Виділення можуть містити домішки крові, гній або мати рибний запах. Під час клімаксу виділення можуть бути більш щільними, в'язкими.
Чи є вагініт ЗПСШ?
Захворювання, що передаються статевим шляхом (хламідіоз, трихомоніаз, вірус герпесу), викликають у жінок різні патології, зокрема й вагініт. Часто ЗПСШ протікають безсимптомно, що ускладнює їхню своєчасну діагностику і лікування супутнього запалення по-жіночому. Потрапляючи в піхву, патогенні мікроорганізми викликають запальний процес і розвиток інфекції. Залежно від типу збудників може бути діагностовано хламідійний, бактеріальний, гонорейний, кандидозний, атрофічний, трихомонадний вагініт. Кожен вид захворювання потребує специфічного лікування із застосуванням антибіотиків, протигрибкових, антибактеріальних, протипротозойних препаратів у вигляді таблеток від вагініту, свічок, гелів, кремів.
Методи діагностики вагініту
За перших симптомів вагініту необхідно записатися на консультацію гінеколога. Для виявлення причин проводитися гінекологічний огляд з подальшим призначенням лабораторно-інструментальної діагностики. Діагностичні методи дослідження при вагініті можуть включати:
- загальний і біохімічний аналізи крові;
- бактеріологічний мазок на інфекції;
- ПЛР-тест (аналіз на наявність інфекції, що передаються статевим шляхом);
- ПАП-тест (діагностику раку шийки матки);
- УЗД органів малого таза;
- кольпоскопію (огляд шийки матки і піхви під збільшенням).
Перед лікуванням запалення піхви лікар може додатково призначити аналіз на алергени за підозри на алергічну природу захворювання. Для виключення дисбактеріозу кишківника, який впливає на мікрофлору піхви, може бути показаний аналіз калу.
Як лікують вагініт?
Вибір тактики лікування залежить від типу вагініту, його стадії та наявності супутніх захворювань. У період лікування пацієнткам лікар може рекомендувати загальне здорове харчування і підтримання імунітету, специфічних дієтичних обмежень зазвичай не потрібно. Виняток може становити кандидозний вагініт (молочниця), за якого може бути показане обмеження споживання цукру.
За вагініту лікар може призначити антибактеріальну терапію, що складається з антибіотиків і протигрибкових препаратів, у комплексі з фізіотерапевтичними процедурами (магнітотерапією, ультразвуковою терапією, електрофорезом). Також можуть бути показані місцеві вагінальні свічки від вагініту, спреї, гелі.
Для зміцнення імунної системи і підвищення опірності організму до інфекцій можуть бути показані імуномодулятори або вітамінні комплекси в рамках загальної терапії від вагініту. Комплексне лікування вагініту може включати прийом пробіотиків для відновлення нормальної мікрофлори піхви.
Для лікування атрофічного вагініту, пов'язаного з дефіцитом естрогенів, можуть бути показані гормональні препарати. Місцева естрогенова терапія (наприклад, вагінальні креми, таблетки або кільця з естрогеном) є основним методом лікування, оскільки вона ефективно усуває симптоми сухості, свербежу і дискомфорту, відновлюючи слизову оболонку піхви. Однак призначення гормональних препаратів має проводитися лікарем після оцінки загального стану здоров'я та врахування протипоказань.
Чи може вагініт пройти сам?
Вагініт — це запальне захворювання, яке потребує своєчасного лікування. Якщо не лікувати вагініт, патологія може перейти в хронічну форму. Інфекція може поширитися на матку, маткові труби та інші органи малого таза. Вагініт може ускладнити перебіг вагітності та підвищити ризик передчасних пологів. За перших симптомів вагініту (печіння, набряклості геніталій, нетипових виділень) необхідно звернутися до гінеколога. Самостійне лікування вагініту в домашніх умовах без попередньої консультації з лікарем і постановки точного діагнозу може призвести до ускладнень (ендометриту, пельвіоперитоніту, сальпінгіту або безпліддя).
Вагініт під час вагітності
Лікування вагініту під час вагітності має проводитися під суворим контролем лікаря. Важливо підібрати препарати, які будуть безпечними для майбутньої мами і плода. Терапія залежить від типу захворювання (бактеріальний, кандидозний, трихомонадний) і ступеня тяжкості симптомів.
Антибактеріальні препарати можуть застосовуватися в обмежених дозах і формах (наприклад, у формі вагінальних гелів або кремів), що допомагає знизити ризик негативного впливу на плід. Протигрибкові засоби також часто використовуються у вигляді вагінальних свічок або кремів. Оральні форми протигрибкових препаратів для лікування вагініту під час вагітності зазвичай не призначають. Під час вагітності трихомонадний вагініт лікують обережно і тільки за явних симптомів, щоб знизити ризик впливу на плід медикаментів.
За несвоєчасного лікування захворювання може ускладнити перебіг вагітності, підвищити ризик викидня, спровокувати передчасні пологи. Інфекція може порушити харчування плода, що призведе до затримки його росту і розвитку, низької маси тіла новонародженого, вроджених вад. За вагініту немовля може народитися з інфекцією, що провокує різні захворювання (менінгіт, сепсис, пневмонію).
Акційні пропозиції та новини


Особливості лікування вагініту у дівчаток
Вагініт у дівчаток може проявлятися болем у ділянці зовнішніх статевих органів, свербінням і печінням під час ходьби та сечовипускання. За перших симптомів запалення піхви батькам необхідно звернутися до дитячого гінеколога. Під час проведення гінекологічного огляду лікар візьме мазок для дослідження з метою виявлення причин запального процесу.
Лікування вагініту в дівчаток передбачає дотримання рекомендацій щодо інтимної гігієни, носіння спідньої білизни з натуральних матеріалів. Лікар може призначити медикаментозну терапію із застосуванням протигрибкових або антимікробних препаратів від вагініту.
Можливі ускладнення вагініту
Лікування вагініту на початкових стадіях проходить успішно і триває, як правило, від кількох днів до одного-двох тижнів (залежно від типу збудника та обраних препаратів). Своєчасна терапія усуває симптоми і відновлює нормальну мікрофлору піхви, не допускаючи поширення запалення на шийку матки, маткові труби і яєчники.
За несвоєчасного лікування вагініт може спровокувати розвиток ендометриту, аднекситу, появу вагінальних виразок. На пізніх стадіях хвороби піхви може розвинутися безпліддя. Попадання інфекції в сечовий канал може спровокувати пієлонефрит і цистит. Без лікування гостра форма вагініту може перейти в хронічну, за якої підвищується ризик розвитку новоутворень (поліпів уретри), ерозії шийки матки.
Профілактика вагініту
Профілактика вагініту допомагає підтримувати здоров'я інтимної сфери та знижує ризик розвитку запалень. Нижче представлені рекомендації, виконання яких допоможе запобігти розвитку патології. Профілактика вагініту:
- дотримання правил інтимної гігієни. Рекомендується регулярне підмивання теплою водою з використанням м'яких засобів для інтимної гігієни без агресивних компонентів;
- вибір натуральної білизни. Необхідно віддавати перевагу спідній білизні з натуральних тканин (бавовни, шовку), що забезпечує хорошу повітропроникність і поглинання вологи. Слід уникати тісної білизни, яка може спричиняти подразнення і пітливість;
- уникнення переохолодження в ділянці таза. Рекомендується носити теплу білизну та одяг у холодну пору року;
- використання бар'єрних методів контрацепції (презервативів);
- зміцнення імунітету. Правильне харчування, помірні фізичні навантаження і повноцінний сон сприяють зміцненню імунної системи і підвищують опірність організму інфекціям;
- своєчасне лікування захворювань;
- уникнення травм статевих органів під час статевого акту.
Рекомендується проходити профілактичні огляди у гінеколога один раз на рік. Своєчасна діагностика дасть змогу виявити захворювання на ранній стадії та почати лікування.
У нашого блогу є власні канали в Телеграмі, Вайбері, Інстаграмі та Тредсі, у яких ми розповідаємо корисні та цікаві речі про здоров'я. Підписуйтесь, щоб зробити турботу про власне здоров'я та здоров'я сім'ї комфортною та легкою.
Гінекологія в ОН Клінік Дніпро


Гінекологія ОН Клінік в інших містах
Популярні питання
Вагініт — це запалення піхви, яке супроводжується свербінням, болем і печінням у зоні зовнішніх статевих органів, наявністю рясних водянистих виділень з неприємним запахом. Захворювання може бути спричинене інфекціями (хламідіями, трихомонадами, гонококами), гормональними змінами, алергічними реакціями, травмами.
Вагіноз — дисбактеріоз мікрофлори піхви, що виникає внаслідок заміщення корисних бактерій, які підтримують кислотне середовище, патогенними мікроорганізмами. Симптоми вагінозу часто маловиражені. Патологія може протікати з мінімальними проявами (водянистими білими або сірувато-білими виділеннями при вагініті з характерним рибним запахом, особливо після статевого акту). Вагіноз не спричиняє болісних відчуттів або свербежу, оскільки він не супроводжується запаленням слизової оболонки піхви.
Вульвовагініт — це запалення або набряк вульви та піхви, що супроводжується почервонінням, болем, свербінням у ділянці піхви, слизово-гнійними виділеннями з піхви. Захворювання діагностується переважно в дівчаток молодшого віку до статевого дозрівання, коли в організмі ще не виробляється естроген, і шкіра навколо вульви тонка та сприйнятлива до різних подразників (мила, піни для ванн, пральних порошків, тісної синтетичної спідньої білизни). Неправильне витирання ануса після дефекації може спровокувати потрапляння фекальних бактерій до піхви і викликати запальний процес. Вульвовагініт може бути проявом алергічної реакції.
Вагініт — це запалення піхви. У чоловіків вагініт не розвивається. Чоловік може бути інфікований специфічним вагінітом під час статевого акту, ставши безсимптомним носієм інфекції. У рідкісних випадках патогенні мікроорганізми можуть спровокувати у чоловіків уретрит і простатит.
За вагініту важливо дотримуватися правильної інтимної гігієни. Рекомендовано підмиватися двічі на день чистою теплою водою без використання звичайного мила. Під час використання засобів для інтимної гігієни слід обирати продукти з нейтральним pH, без ароматизаторів і барвників.
Запалення слизової оболонки піхви при вагініті робить її більш чутливою і схильною до пошкоджень. Під час статевого акту, медичних процедур, при використанні тампонів можуть виникнути мікротріщини, що може призвести до невеликої кровотечі. Рясна кровотеча на тлі вагініту є приводом для термінової консультації з гінекологом.