Питання та відповіді стор. 4
Виразки стравоходу найчастіше зумовлені впливом шлункового соку, причиною їх утворення може бути грижа стравохідного отвору діафрагми, вживання деяких препаратів, вплив алкоголю, регулярне паління. Одним з ускладнень гастроезофагеального рефлюксу також можуть бути і виразки стравоходу. Виразкове захворювання стравоходу може виникнути також у разі пухлин, які тиснуть на стравохід, а також травм стравоходу (механічних і термічних), прийому протизапальних, протипухлинних та інших ліків, склеродермії, дивертикулів стравоходу (випинання стінки стравоходу у формі мішечка, де може затримуватися їжа). Тому залежно від причини виникнення виразкового захворювання стравоходу тривалість лікування та загоєння виразок буде різною.

Добрий день. Жовч виробляється в печінці, і в нормі накопичується в жовчному міхурі, виділяючись у дванадцятипалу кишку під час надходження їжі. У разі холециститу можливий закид жовчі з дванадцятипалої кишки до шлунка, де вона може пошкодити слизову оболонку цього органа та спричинити запалення (гастрит), тому, якщо підтвердився діагноз холецистит, то потрібно вчасно розпочинати його лікування в лікаря-гастроентеролога. Щоб захистити шлунок за хронічного холециститу, потрібно дотримуватися дієти, виключити з харчування жирну, смажену, копчену, гостру їжу, газовані напої, зменшити споживання кави та алкоголю. Рекомендовано споживати більше клітковини, овочів, фруктів, харчуватися дрібними порціями 5-6 разів на добу.

Добрий день, можна відрізнити дуоденіт від панкреатиту за характером болю. У разі дуоденіту біль виникає одразу після вживання їжі, тоді як у разі панкреатиту він може з'явитися незалежно від їжі, до або після неї. Біль у разі дуоденіту відчутний у верхній частині живота, а в разі панкреатиту ближче до лівого підребер'я. У разі панкреатиту біль має сильний і тривалий характер, тоді як у разі дуоденіту він виражається менш гостро і може мати більш тупий або спастичний характер. Під час загострення панкреатиту біль може відбиватися в грудну клітку та спину.

Добрий день, нормою є вміст 200 мкг/г еластази та більше. Показання в межах 100-200 мкг/г вказують на помірну екзокринну недостатність, а менше 100 мкг/г – виражену недостатність екзокринноі функції підшлункової залози. Тобто показник еластази калу нижче 200 мкг/г говорить про наявність хронічного панкреатиту.

Такий симптом, як прискорене сечовипускання, характерний для багатьох урологічних захворювань, як для чоловіків, так і для жінок. У жінок, умовно, всі ці захворювання можна розділити на дві великі групи: запального характеру і незапального. До захворювань, які належать до групи запальних, належать: гострий цистит і різні його варіації. До незапальних захворювань належать: гіперактивний сечовий міхур, нейрогенний сечовий міхур, утворення зовнішнього отвору уретри (поліп, карбункул), гормональні зміни в жінок у передклімактеричному та клімактеричному періодах, гінекологічні причини (опущення матки, фібролейоміома матки). Відповідно, лікування всіх цих станів кардинально відрізняється. Тому для того, щоб максимально і в повному обсязі розібратися в причині виниклого стану, виставити правильний діагноз і призначити максимально ефективне лікування, необхідні такі клініко-лабораторні та інструментальні методи дослідження:
- Насамперед, детальна бесіда уролога і пацієнтки, повний збір анамнезу хвороби і життя, супутні захворювання, прийом різних лікарських засобів.
- Загальний аналіз сечі.
- Бактеріологічне дослідження сечі.
- УЗД нирок, сечового міхура з визначенням об'єму залишкової сечі.
- Огляд пацієнтки в гінекологічному кріслі урологом і гінекологом.
- Заповнення пацієнткою докладного щоденника сечовипускання за 3 дні поспіль.
- Урофлоуметрія.

Здрастуйте. Хламідіоз – одне з найпоширеніших захворювань статевої системи як у жінок, так і в чоловіків. Основними ознаками у чоловіків можуть бути білясті або гнійні виділення, кров'яні виділення під час сім'явиверження, печіння або різь під час сечовипускання, інколи можливі підвищена температура та загальна слабкість, хоча вони трапляються рідко і минають швидко.

Добрий день. Якщо ми підозрюємо сечокам'яну хворобу, то для цього нам знадобиться виконати загальний аналіз крові, загальний аналіз сечі, ниркові проби (креатинін, сечовина), ультразвукове дослідження або комп'ютерна томографія сечової системи.

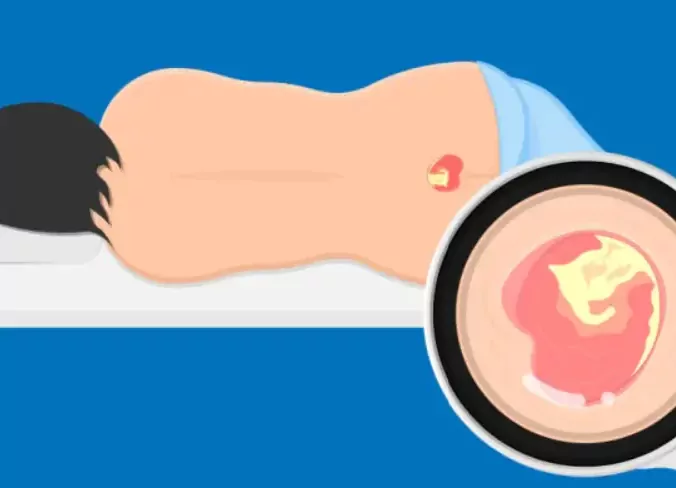
У більшості випадків новоутворення шкіри періанальної та анальної ділянок мають доброякісний характер і представлені бородавками, папіломами та кондиломами, поява яких зумовлена інфікуванням вірусом папіломи людини. Бородавки являють собою шорсткі нарости на шкірі або слизовій оболонці, що мають широку основу. На відміну від бородавок, папіломи не мають широкої основи. Вона представлена тонкою «живильною» ніжкою. Кондиломи (загострені), по суті, це ті самі папіломи, тільки розташовуються переважно в ділянці геніталій, промежини, періанальної та анальної зон.

Прийнято вважати, що настання менструації обмежує проведення будь-яких оперативних втручань у плановому порядку. І цьому є вагоме фізіологічне обґрунтування. Судинні зміни в органах малого таза загалом, і в матці, зокрема, що передують кровотечі, регулюються рівнем спеціальних речовин-простагландинів, що продукуються її слизовою. Їхній вплив проявляється розширенням судин (вазодилятацією) і пригніченням здатності тромбоцитів формувати кров'яний згусток-тромб (інгібування агрегації тромбоцитів), що призводить до подовження часу кровотечі в усьому організмі. З іншого боку, вивільнення клітинами матки тканинного активатора плазміногену і, як наслідок, підвищення рівня плазміну, призводить до руйнування фібриногену і неможливості утворення фібринового згустку – посилення фібринолізу. Ці зміни, на відміну від попередніх, обмежені маткою і не виходять за її межі. Таким чином, щоб уникнути інтраопераційних технічних складнощів, пов'язаних із зайвою кровоточивістю, і пов'язаних із підвищеним ризиком розвитку післяопераційних ускладнень (у вигляді гематом і постгеморагічної анемії), заведено не виконувати оперативні втручання без життєвої необхідності за день до настання, під час і протягом двох днів після завершення менструації.

Гостра анальна тріщина у післяпологовому періоді доволі поширена патологія. Це обумовлено багатьма факторами, такими як: збільшена матка викликає зменшення кровопостачання нижнєампулярного відділу прямої кишки, що викликає уповільнення загоєння самої тріщини; порушення інервації та тонусу товстого кишківника та безпосередньо самої прямої кишки у післяпологовому періоді, закрепи, особливості дієти породіль. Лікування гострої анальної тріщини, як і більшості інших захворювань, може бути оперативним та консервативним. У конкретно вашому випадку (ранній післяпологовий період, грудне годування) починати треба з консервативного лікування. При консервативному лікуванні застосовують мазі, свічки, послаблювальні препарати, корректують дієту, звертають увагу на особисту гігієну.

Враховуючи вищенадані скарги, можна з високою долею вірогідності припустити наявність гемороїдальниї вузлів. Остаточний діагноз зможе поставити лікар проктолог після детального опитування, зовнішнього огляду, пальпації періанальної ділянки, прямої кишки та інструментальних методів дослідження, таких як аноскопія та ректороманоскопія. Починають лікування зовнішнього геморою треба з консервативних методів. В разі неефективності консервативного лікування або наявності ускладнень зовнішньо геморою, таких як тромбоз зовнішнього гемороїдального вузла, кровотеча застосовують малоінвазивні та оперативні методи лікування.

Проктит – це запалення слизової оболонки прямої кишки. Захворювання практично однаково часто зустрічається як у чоловіків, так і у жінок різного віку. До сприятливих чинників розвитку проктиту належать зловживання гострою і пряною їжею, алкоголем, енергетичними напоями, нерегулярне харчування і, як наслідок, часті закрепи, запальні захворювання статевої системи, деякі захворювання дистальних відділів прямої кишки, глистяні інвазії, стани імунодефіциту.
Виділяють гостру та хронічну форми проктиту. Гостра форма проктиту характеризується набряком і легкою ранимістю слизової оболонки прямої кишки, зміною складчастості. Залежно від патоморфологічного субстрату розрізняють катарально-геморагічний (гіперемія і петехіальні крововиливи на слизовій оболонці прямої кишки), катарально-гнійний (гнійні виділення в просвіті прямої кишки), поліпозний (поліпоподібні вегетації на слизовій оболонці прямої кишки), ерозивний (ураження слизової у вигляді виразки, що чергуються, та ерозій). Симптоматика гострої форми проктиту представлена болями в прямій кишці та промежині, що посилюються під час дефекації, тенезмами, появою гнійних кров'яних виділень під час акту дефекації, підвищенням температури тіла, свербінням та печінням у прямій кишці, лабільністю випорожнень, відчуттям втоми та нездужання.
Хронічний проктит представлений атрофічною, нормотрофічною і гіпертрофічною формами. Клінічна симптоматика зводиться до періодичних болів у ділянці малого таза або періанальній ділянці, тривалих закрепів, виділення слизу під час акту дефекації.
Правильний діагноз встановлюють на підставі даних ано- і ректороманоскопії, у деяких випадках – іригоскопії, результатів бактеріологічного дослідження калу, біопсії слизової прямої кишки.
Лікування може бути розписане ТІЛЬКИ фахівцем на основі результатів лабораторно-інструментальних аналізів і апаратних методів дослідження. Патогенетична терапія включає застосування різних видів антибактеріальних, противірусних і антигельмінтних препаратів. Симптоматична терапія передбачає застосування спазмолітичних, нестероїдних протизапальних засобів, репарантів у вигляді аерозолів і свічок. Позитивно себе зарекомендували щоденні очисні й лікувальні клізми та сидячі ванночки з відваром лікарських трав (календули, ромашки, череди, обліпихової олії).