Що таке уреаплазмоз?
Уреаплазмоз — це інфекційне захворювання, викликане бактерією уреаплазма (Ureaplasma), що вражає органи сечостатевої системи. Бактерія проникає в організм через статеві шляхи або сечовипускальний канал.
Після зараження уреаплазма мешкає в тканинах слизових оболонок урогенітального тракту та контролюється імунною системою, не завдаючи істотної шкоди. Перші ознаки інфекції проявляються в період активного розмноження бактерій і порушення нормальної мікробіоти в організмі через зниження імунітету, стрес, гормональні зміни, прийом антибіотиків або через інші фактори, які сприяють створенню сприятливих умов для розвитку інфекції.
Уреаплазмоз — це венеричне захворювання чи ні?
Уреаплазмоз відносять до венеричних захворювань або ЗПСШ (захворювань, що передаються статевим шляхом). На нього однаково часто хворіють представники обох статей. Найчастіше інфекція вражає людей віком від 16 до 30 років.
Як зрозуміти, що в мене уреаплазмоз?
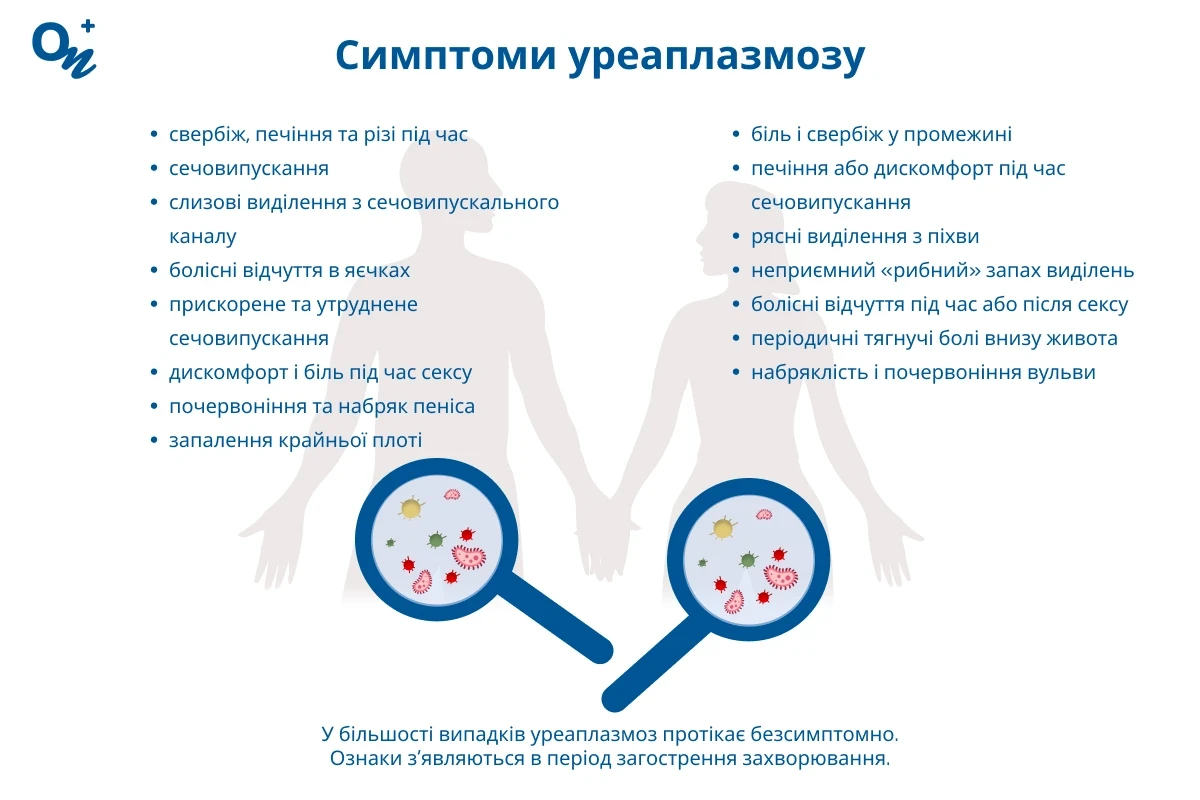
У більшості випадків уреаплазмоз протікає безсимптомно. Ознаки з'являються в період загострення захворювання (на тлі інших інфекцій, внаслідок стресу, за ослаблення імунітету або гормональних змін). Зазвичай уреаплазмоз характеризується патологічними виділеннями з сечостатевих шляхів, дискомфортом і печінням під час сечовипускання.
Уреаплазмоз
Симптоми уреаплазмозу в жінок
Уреаплазма у жінок провокує розвиток бактеріального вагінозу, який характеризується активним розмноженням патогенних мікроорганізмів і порушенням нормальної мікрофлори піхви. Симптоми уреаплазмозу в жінок:
- біль і свербіж у промежині;
- печіння або дискомфорт під час сечовипускання;
- рясні слизові виділення з піхви, найчастіше з неприємним запахом;
- болісні відчуття під час або після сексу;
- періодичні тягнучі болі внизу живота (посилюються після фізичних навантажень або статевого контакту);
- набряклість і почервоніння вульви.
За уреаплазмозу, ускладненого іншими статевими інфекціями (гонореєю або хламідіозом), можуть з'явитися гнійні, зелені, пінисті або кров'янисті виділення. Тривале протікання урогенітальної інфекції у жінок може спровокувати розвиток запальних захворювань репродуктивних органів: цервіциту (запалення цервікального каналу) або сальпінгоофориту (запалення придатків матки).
Хронічний уреаплазмоз у жінок може призвести до збою менструального циклу і овуляції. Місячні можуть стати нерегулярними, болісними і більш рясними.
За симптомів уреаплазмозу жінкам необхідна консультація гінеколога. Лікар зможе ідентифікувати статеву інфекцію і призначити лікування. Своєчасне лікування уреаплазмозу допоможе уникнути ускладнень: проблем з фертильністю, зачаттям і виношуванням вагітності.
Симптоми уреаплазмозу в чоловіків
Ознаки уреаплазмозу в чоловіків схожі на симптоми інших захворювань сечостатевої системи. Найчастіше патологія проявляється свербінням, печінням і різями в уретрі під час або після сечовипускання. На тлі статевої інфекції може виникнути баланіт (запалення голівки статевого члена) або постит (запалення крайньої плоті), які супроводжуються почервонінням і набряком пеніса. Інші симптоми уреаплазмозу в чоловіків:
- слизові виділення з сечовипускального каналу;
- хворобливі відчуття в яєчках;
- прискорене і утруднене сечовипускання (переривчастість струменя, хибні позиви, відчуття неповного спорожнення сечового міхура);
- дискомфорт і біль під час статевого контакту.
ЗПСШ у чоловіків може негативно впливати на сексуальне життя: призвести до зниження лібідо та еректильної дисфункції (проблем з потенцією або передчасного сім'явиверження). Також уреаплазмоз впливає на якість сперми (погіршується рухливість сперматозоїдів), що може стати причиною чоловічого безпліддя.
За симптомів уреаплазмозу чоловікам необхідно записатися на прийом до уролога. Статеві інфекції без своєчасної діагностики та лікування можуть призвести до ускладнень: уретриту (запалення сечовипускального каналу), простатиту (запалення передміхурової залози), епідидиміту (запалення придатків сім'яника), орхіту (запалення яєчок). Хронічні запальні процеси в передміхуровій залозі можуть спровокувати зміну клітин та їхнє патологічне розростання, що може стати причиною аденоми або гіперплазії простати.
Які причини уреаплазмозу?
Причина розвитку уреаплазмозу — інфікування бактеріями Ureaplasma urealyticum або Ureaplasma parvum. Уреаплазми є умовно-патогенними мікроорганізмами, які не мають клітинної оболонки і в малих кількостях присутні на мембранах епітелію слизових оболонок сечостатевого тракту, дихальних шляхів і кишківника.
Уреаплазмоз передається від інфікованої людини під час сексу, причому статевий партнер може не мати явних симптомів (бути носієм інфекції). Провокувальні чинники появи уреаплазмозу:
- використання чужих засобів інтимної гігієни (мочалок, рушників);
- секс з новим статевим партнером без використання презерватива;
- зниження імунітету (на тлі авітамінозу, порушення обміну речовин, гормонального збою, загострення хронічних патологій, стресу);
- хірургічні втручання на репродуктивних органах (наприклад, аборти);
- безконтрольний прийом антибіотиків або гормональних препаратів;
- переохолодження органів малого таза;
- зміна гормонального фону (вагітність, клімакс).
У зоні ризику розвитку уреаплазмозу перебувають люди з хронічними патологіями або імунодефіцитним станом (наприклад, туберкульозом, ВІЛ, аутоімунним тиреоїдитом, цукровим діабетом). Підвищують ризики розвитку статевих інфекцій паління та надмірне вживання алкоголю, оскільки впливають на обмін речовин і захисні функції організму.
Чи може з'явиться уреаплазмоз без статевих контактів?
Уреаплазмоз передається людині від носія інфекції (зараженої людини) під час вагінального, анального або орального сексу. Поза організмом бактерії не виживають, тому побутове зараження уреаплазмою (через слину, рукостискання, поцілунок) неможливе. Також бактерії не передаються через кров, оскільки мешкають внутрішньоклітинно в уражених органах.
Уреаплазмоз може передатися від матері до дитини внутрішньоутробно (трансплацентарно) або під час пологів. Щоб уникнути розвитку в дитини вродженого уреаплазмозу, жінкам важливо здавати аналізи на статеві інфекції в період планування вагітності.
Як діагностують уреаплазмоз?
Уреаплазмоз у жінок діагностує гінеколог, у чоловіків — уролог. Сучасні протоколи діагностики уреаплазмозу включають збір анамнезу, лабораторні аналізи та інструментальні обстеження, які дадуть змогу ідентифікувати інфекцію, оцінити її вплив на репродуктивну систему. Діагностика уреаплазмозу в жінок може включати:
- огляд на гінекологічному кріслі та кольпоскопію (дослідження стінок піхви та шийки матки оптичним приладом із камерою);
- гінекологічне УЗД (обстеження матки та її придатків);
- мазок на мікрофлору піхви;
- зішкріб з цервікального каналу (для виявлення атипових клітин шийки матки).
За виявлення уреаплазмозу в жінок, чоловікам може призначатися аналогічна терапія без огляду. В інших випадках показана консультація уролога. Діагностика уреаплазмозу в чоловіків може включати:
- фізикальний огляд урологом (візуальний огляд зовнішніх статевих органів, пальпація передміхурової залози ректальним способом);
- УЗД органів малого таза;
- ПСА — аналіз на простатспецифічний антиген (за збільшення передміхурової залози для скринінгу гіперплазії та раку простати).
Лабораторні аналізи на уреаплазмоз у чоловіків і жінок включають дослідження крові та біологічних секретів зі статевих органів. Імуноферментний аналіз крові на антитіла IgM до уреаплазми показує наявність специфічних імуноглобулінів, що виробляються організмом у відповідь на зараження інфекцією.
Бакпосів мазка з урогенітального тракту дає змогу виявити збудника інфекції та визначити його стійкість до антибіотиків. Дослідження зіскрібка методом ПЛР (полімеразної ланцюгової реакції) показує генетичний матеріал (ДНК) бактерії. Перед здачею урогенітального мазка чоловікам і жінкам необхідно утриматися від статевих контактів за добу до дослідження і не спорожняти сечовий міхур за дві години до забору біоматеріалу.
Тест на уреаплазму мають здавати обидва статеві партнери. За позитивних аналізів лікування також мають проходити обидва партнери.
Як лікують уреаплазмоз?
Лікування уреаплазмозу спрямоване на усунення збудника інфекції, купірування запального процесу і негативного впливу бактерій, а також відновлення імунної системи. Терапію лікар призначає з огляду на результати діагностики, вік, індивідуальні особливості організму і наявність супутніх захворювань. Медикаментозна терапія за уреаплазмозу може включати:
- антибіотики, які здатні впливати на проникність бактеріальної стінки;
- засоби місцевого застосування (вагінальні свічки, гелі, таблетки, мазі), що усувають запалення і свербіж статевих органів;
- протикандидозні засоби (для профілактики молочниці, оскільки антибіотики негативно впливають на власну позитивну мікрофлору);
- пробіотики (для підтримки мікрофлори кишківника);
- імуностимулюючі препарати та вітамінні комплекси.
Під час лікування важливо утримуватися від статевих контактів, щоб не допустити повторного зараження або приєднання іншої статевої інфекції. Після курсу терапії необхідна повторна здача лабораторних аналізів для контролю її ефективності.
Для поліпшення ефективності медикаментозної терапії слід обмежити вживання жирної, смаженої, копченої та гострої їжі, кондитерських виробів і здоби. Також важливо під час лікування повністю виключити алкоголь, оскільки він погіршує дію антибіотиків. У раціон слід вводити більше молочнокислих продуктів, овочів і фруктів.
Скільки часу лікується уреаплазмоз?
Тривалість курсу лікування уреаплазмозу лікар призначає індивідуально залежно від клінічної симптоматики та супутніх захворювань. У середньому лікування уреаплазмозу триває не менше двох тижнів. Терапія припиняється лікарем тільки після проведення контрольних лабораторних досліджень, що підтверджують усунення інфекції.
Зазвичай контрольний ПЛР-аналіз на уреаплазму виконується через чотири-шість тижнів після антибіотикотерапії. Якщо протягом двох місяців після припинення лікування уреаплазма не виявляється, то захворювання вважається вилікуваним.
Як лікувати хронічний уреаплазмоз?
Хронічний уреаплазмоз характеризується тривалим перебігом (понад два місяці), млявою симптоматикою та періодичними загостреннями за наявності провокувальних чинників. За хронічної інфекції ознаки гострого запалення відсутні, її часто виявляють під час діагностики інших патологій сечостатевої системи або під час профілактичного обстеження.
За відсутності симптомів, але позитивного тесту на уреаплазмоз лікар призначить антибіотикотерапію. Також лікування може доповнюватися імуностимуляторами.
Чи завжди потрібно лікувати уреаплазмоз?
Уреаплазмоз може протікати приховано, а заражена людина може бути носієм інфекції. Лікування уреаплазмозу обов'язкове, оскільки інфекція може активно проявитися в період ослабленого імунітету та призвести до захворювань органів сечостатевої системи та їхніх наслідків.
Важливо здавати аналізи на статеві інфекції парі під час планування вагітності. За позитивного аналізу на уреаплазму обом необхідно пройти терапію.
Особливості уреаплазмозу під час вагітності
Під час вагітності імунітет жінки знижується на тлі гормональних змін в організмі, тому ризики активації присутньої інфекції або зараження уреаплазмою істотно зростають. Статева інфекція у вагітних жінок може спровокувати розвиток вульвовагініту, що може призвести до проблем з виношуванням плода або його розвитком. Ускладнення уреаплазмозу під час вагітності:
- затримка росту та розвитку плода;
- завмерла вагітність;
- мимовільне переривання вагітності або передчасні пологи (через відшарування плаценти або плацентарну недостатність);
- гіпоксія (кисневе голодування) плода;
- внутрішньоутробне інфікування плода (може спровокувати розвиток неонатальної пневмонії та бронхолегеневої дисплазії).
Уреаплазмоз на тлі вагітності може призвести до ендометриту (запалення матки) після пологів. Також тривалий перебіг інфекції може спричинити спайкові процеси в репродуктивних органах, що може спричинити труднощі з зачаттям у майбутньому (підвищуються ризики позаматкової вагітності та безпліддя через непрохідність маткових труб).
Лікування уреаплазмозу під час вагітності обов'язкове, терапію гінеколог призначає з урахуванням терміну гестації. До 22 тижня, як правило, застосовується симптоматичне лікування, оскільки антибіотики можуть негативно вплинути на плід. Після 22 тижня лікар може призначити антибіотикотерапію, яка проводиться під постійним контролем акушер-гінеколога.
Акційні пропозиції та новини


Профілактика уреаплазмозу
Знизити ризики зараження ЗПСШ можна, дотримуючись профілактичних заходів. Профілактика уреаплазмозу включає:
- використання презервативів під час зміни статевого партнера;
- дотримання правил особистої гігієни;
- своєчасне лікування інфекцій сечовивідної та репродуктивної систем;
- підтримання імунітету (вести здоровий спосіб життя, збалансовано харчуватися, займатися спортом).
Важливо проходити профілактичні огляди (жінкам — гінеколога, чоловікам — уролога) щонайменше один раз на рік. За наявності більше одного сексуального партнера необхідно періодично (приблизно раз на рік) здавати аналізи на статеві інфекції.
У нашого блогу є власні канали в Телеграмі, Вайбері, Інстаграмі та Тредсі, у яких ми розповідаємо корисні та цікаві речі про здоров'я. Підписуйтесь, щоб зробити турботу про власне здоров'я та здоров'я сім'ї комфортною та легкою.
Гінекологія в ОН Клінік Ужгород


Гінекологія ОН Клінік в інших містах
Популярні питання
Уреаплазмоз є венеричним захворюванням, яке передається статевим шляхом від зараженої людини. Ризик зараження бактерією уреаплазмою у жінок підвищений за ослабленого імунітету та дисбактеріозу піхви, оскільки порушується її захисна функція.
Уреаплазмоз лікується за допомогою антибіотикотерапії. За своєчасного звернення до лікаря та дотримання всіх його призначень патологія повністю виліковна.
У середньому курс лікування уреаплазми займає від двох тижнів. Під час терапії важливо дотримуватися всіх рекомендацій уролога.
Будь-які гінекологічні захворювання небезпечні розвитком ускладнень. Більшість статевих інфекцій (уреаплазмоз, хламідіоз, гонорея) спричиняють вульвовагініт (запалення слизових оболонок вульви і піхви). Запальний процес без своєчасного лікування може поширюватися на органи репродуктивної системи (шийку матки, матку, яєчники) та призводити до спайкових процесів та атрофії їхніх слизових оболонок.
Мазок у чоловіка беруть з сечовипускального каналу. Для взяття зразка біологічної рідини використовується спеціальний тонкий інструмент, який вводиться в уретру на кілька сантиметрів. Взяття мазка триває кілька секунд. Для достовірної діагностики чоловікові необхідно підготуватися до аналізу. Перед здачею урогенітального мазка важливо виключити статеві контакти за 48 годин до аналізу, за дві години — не спорожняти сечовий міхур. Після взяття мазка із сечовипускального каналу може спостерігатися легкий дискомфорт, який самостійно зникне протягом кількох годин.