Що таке ревматизм?
Ревматизм — це група захворювань опорно-рухового апарату, що характеризуються ураженням суглобів, м'язів, кісток та сполучних тканин. Термін «ревматизм» є загальною назвою, що охоплює понад 200 різних ревматичних хвороб. У сучасній медицині дана назва вважається застарілою та замінена більш точними діагнозами (наприклад, ревматоїдний артрит, люпус, анкілозуючий спондиліт).
Які види ревматизму?
Ревматизм буває аутоімунним (викликаним імунними збоями), запальним (що супроводжується запаленням тканин), дегенеративним (спровокованим руйнуваннями суглобів), метаболічним (пов'язаним з порушеннями обміну речовин), інфекційним (розвивається після інфекцій). Причину розвитку деяких ревматичних захворювань до кінця не з'ясовано. Основні види ревматизму наведені у таблиці.
| Види ревматичних захворювань | ||
| Форма ревматизму | Ревматичне захворювання | Характеристика |
| Аутоімунна форма | Ревматоїдний артрит (РА) | Запальне аутоімунне захворювання, що викликає хронічне запалення суглобів. |
| Системний червоний вовчак (ВКВ) | Аутоімунна патологія, що вражає суглоби, шкіру, нирки та інші органи, яка розвивається переважно жінок репродуктивного віку. | |
| Склеродермія (системний склероз) | Рідкісне хронічне аутоімунне захворювання, що викликає потовщення та рубцювання шкіри та органів. | |
| Рецидивуючий поліхондрит | Рідкісна епізодична аутоімунна патологія запального характеру, що спочатку вражає хрящі носа і вуха, а згодом очі, трахею, бронхи, нирки, серце, суглоби, кровоносні судини та шкіру. | |
| Синдром Шегрена | Аутоімунне захворювання, що вражає слинні та слізні залози та викликає сухість у роті, очах та інших слизових оболонках. | |
| Аутоімунний міозит | Аутоімунна патологія, що характеризується запальними та дегенеративними змінами м'язів (поліміозит) або м'язів та шкіри (дерматоміозит). | |
| Еозинофільний фасціїт | Аутоімунне запальне захворювання, що характеризується симетричним набряком та ущільненням шкіри на руках та ногах. | |
| Запальна форма | Анкілозуючий спондиліт (АС, хвороба Бехтерєва) | Хронічна запальна патологія хребта, великих суглобів, пальців рук та ніг. |
| Псоріатичний артрит (ПсА) | Хронічне запальне захворювання суглобів, що розвивається у хворих на псоріаз. | |
| Ревматична поліміалгія | Запальна патологія, що викликає біль та скутість в ділянці плечей та таза. | |
| Дегенеративна форма | Остеоартрит (ОА, остеоартроз) | Дегенеративне захворювання суглобів, пов'язане із руйнуванням хряща. |
| Метаболічна форма | Подагра | Запальний патологічний процес, спричинений накопиченням сечової кислоти у суглобах. |
| Хондрокальциноз (кальцій-пірофосфатний артрит, пірофосфатна артропатія, псевдоподагра) | Запальне захворювання, спричинене відкладеннями пірофосфату кальцію. | |
| Інфекційна форма | Інфекційний (септичний) артрит | Запальне ураження суглоба, спричинене інфекцією (бактеріальною, вірусною або грибковою), що проникла до суглоба (наприклад, внаслідок травми). |
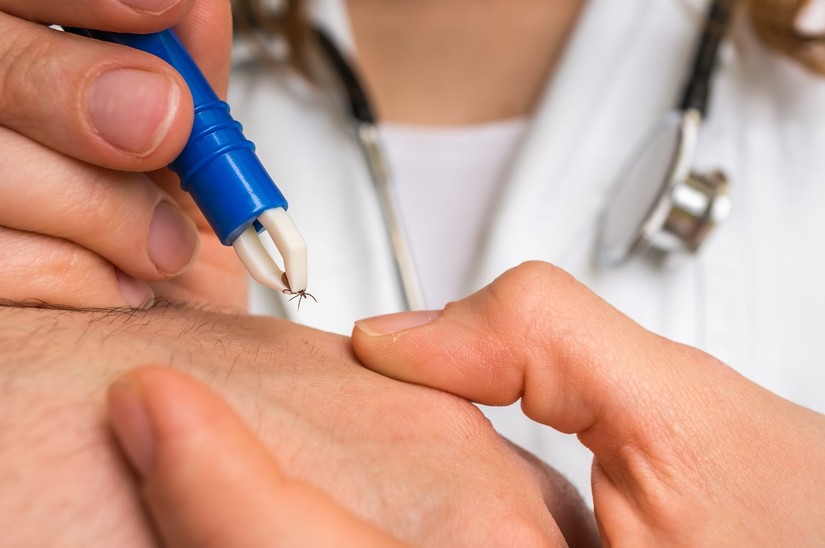
| Бореліозний артрит | Запалення суглобів, що розвивається як ускладнення хвороби Лайма (інфекційного захворювання, яке викликається бактеріями роду Borrelia, що передаються людині через укуси інфікованих кліщів). | |
| Реактивний артрит | Запальне ураження суглоба, що розвивається як імунна відповідь на інфекцію в іншій частині тіла (наприклад, у кишківнику, статевих органах або сечовивідних шляхах). | |
| Ревматична хвороба серця | Хронічне захворювання серця, що розвивається у відповідь на гостру ревматичну лихоманку (стан, що виникає після інфекційного запалення, спричиненого стрептококовими бактеріями — найчастіше ангіною або скарлатиною). Під час ревматичної хвороби серця імунна система організму починає атакувати власні тканини, включаючи тканини серця, що може призвести до пошкодження його клапанів, розвитку запалення та зміни структури серцевого м'яза. | |
| Неясної етіології | Позасуглобова незапальна патологія, що супроводжується болем у м'язах та м'яких тканинах, втомою та порушеннями сну. | |
| Ревматика поліміалгія (м'язовий ревматизм, ревматична поліміалгія) | Запальне захворювання, що викликає м'язовий біль і скутість у плечах, стегнах, шиї, спині. Симптоми м'язового ревматизму зазвичай відчуваються з обох боків тіла та посилюються вранці. | |
| Гігантоклітинний артеріїт (артеріїт Хортона) | Запальна патологія великих і середніх артерій, що найчастіше вражає скроневі артерії та супроводжується больовими відчуттями в жувальних м'язах, порушеннями зору, головними болями. | |
За характером перебігу ревматизм буває гострим (характеризується раптовим початком і вираженими симптомами, що розвиваються за години або дні), підгострим (симптоми розвиваються за тижні або місяці, є менш вираженими) і хронічним (прогресує місяцями або роками). Також ревматизм може протікати у рецидивуючій (періоди загострень змінюються ремісіями) та прихованій (симптоми відсутні або мінімальні, але патологічний процес прогресує) формах.
Які ознаки ревматизму?
Симптоми ревматизму можуть відрізнятись залежно від конкретного ревматичного захворювання. Ознаки ревматизму можуть включати:
- суглобовий біль (артралгію), що посилюється під час руху, навантаження або вологої погоди;
- почуття скутості в суглобах, особливо вранці;
- суглобову деформацію;
- набряклість, почервоніння та жар у суглобах;
- часте почуття втоми;
- мимовільні рухи;
- м'язову слабкість;
- ураження шкіри (кільцеподібні висипання на шкірі, підшкірні вузлики).
Ревматизм може проявлятися болями в ділянці серця, прискореним серцебиттям, задишкою. Також при ревматизмі може підвищуватись температура тіла.
Симптоми ревматизму 
Які причини розвитку ревматизму?
Причини розвитку ревматизму залежить від конкретного типу ревматичного захворювання. Основні причини ревматичних захворювань:
- генетична схильність (наприклад, наявність специфічних генів HLA-DR4 при ревматоїдному артриті, HLA-B27 — при анкілозуючому спондиліті);
- куріння (підвищує ризик ревматоїдного артриту вдвічі-втричі);
- інфекції (вірус Епштейна-Барр, парвовіруси — тригери аутоімунних реакцій);
- вікові зміни (після 50 років відбувається поступове зношування суглобових хрящів);
- прийом деяких медикаментів (наприклад, діуретиків, ліків від підвищеного тиску);
- підвищений рівень холестерину у крові;
- спортивні травми, важка фізична праця;
- ожиріння (збільшує навантаження на колінні, кульшові суглоби);
- підвищений рівень сечової кислоти в крові через ниркову недостатність або порушення дієти (наприклад, надлишку в раціоні червоного м'яса, алкоголю);
- інфекції (наприклад, недолікована стрептококова ангіна).
У жінок розвиток ревматизму можуть спровокувати гормони. Жіночий гормон естроген може стимулювати аутоімунні реакції та сприяти розвитку системного червоного вовчака або ревматоїдного артриту.
Ревматизм у дітей
Ревматизм в дітей може протікати у різних формах. Основні види дитячих ревматичних захворювань подані у таблиці.
| Види ревматизму у дітей | |
| Ревматичне захворювання | Характеристика |
| Ювенільний ідіопатичний артрит (ЮІА) | Вражає дітей віком до 16 років і найчастіше передається у спадок. Симптомами даної форми ревматизму у дітей є суглобові болі, набряк суглобів, підвищення температури, висипання на шкірі. |
| Ювенільний системний червоний вовчак (ЮСЧВ) | ЮСЧВ може проявлятися шкірними висипаннями, болем та набряком суглобів, підвищенням температури тіла, почуттям втоми, втратою ваги, світлочутливістю. |
| Ювенільний фіброміалгічний синдром (ЮФМС) | Захворювання зустрічається у 20-35% підлітків у всьому світі. Симптоми ЮФМС включають біль у м'язах та суглобах, синдром подразненого кишківника (болі в животі, здуття, закреп або діарею), втому, головний біль, порушення сну, когнітивні розлади (труднощі з концентрацією уваги, погіршення пам'яті, зниження успішності у школі). |
| Ювенільний анколізуючий спондилоартрит (ЮАС) | Близько 10-20% людей перші ознаки захворювання помітили у віці до 18 років. Симптомами ЮАС є запалення ліктьових та гомілковостопних суглобів, місць прикріплення сухожиль, а також утворення кіст у підколінній ділянці. Згодом може розвиватися остеопороз. |
| Ювенільна склеродермія (ЮС) | У дітей склеродермія частіше протікає у локалізованій формі (обмеженій шкірою), ніж у системній (із залученням до патологічного процесу шкіри, судин, легень, серця). Симптоми ЮС можуть включати ущільнення та потовщення шкіри, зміну кольору шкірних покривів (від білого до фіолетового), обмеження рухливості суглобів, втому, суглобовий біль. |
| Інфекційний артрит | У дітей інфекційний артрит найчастіше викликають стрептококи, стафілококи та кишкові палички. Захворювання може виявлятися сильними болями в суглобах, набряком, почервонінням шкіри та підвищенням температури в ураженій ділянці, скутістю суглобів, підвищенням температури тіла до (до 39–40°C), ознобом, слабкістю, втратою апетиту. |
| Пурпура Шенлейна-Геноха (ПШГ, імуноглобулін А-пов'язаний васкуліт) | Характеризується запаленням дрібних кровоносних судин і може зачіпати шкіру, суглоби, кишківник та нирки. Симптомами ПШГ є висипання у вигляді червонувато-фіолетових бульбашок і плями, які зазвичай локалізуються на ногах і сідницях. Також можуть спостерігатися підвищення температури тіла, біль, набряклість та болючість суглобів, біль у животі, нудота, блювання, кал, що нагадує дьоготь, діарея. У калі та сечі може бути кров. |
| Хвороба Кавасакі | Найчастіше зустрічається у дітей віком до п'яти років. Хвороба може викликати запалення кровоносних судин по всьому тілу, включаючи серцеві артерії, що може призвести до проблем із серцем. Також запальний процес може поширюватися на інші органи (наприклад, підшлункову залозу чи нирки). Симптоми хвороби Кавасакі включають високу температуру до 39°C, яка може підвищуватися і знижуватися протягом одного-трьох тижнів, почервоніння очей, набряк, висипання, лущення та почервоніння шкіри на руках і ногах, а також болючі тріщини на губах та язику. Також у дітей можуть бути збільшені та запалені лімфатичні вузли. |
Які стадії ревматизму бувають?
Виділяють чотири стадії ревматизму, які характеризуються різним перебігом та ступенем вираженості симптомів. Стадії ревматизму:
- перша стадія (рання). На ранній стадії спостерігається запалення тканин навколо суглобів, суглобові болі та скутість, які зазвичай зникають при русі. Зміни у кістках на рентгені не виявляються;
- друга стадія (середньої тяжкості). Відбувається пошкодження хрящів у суглобах. У людини зменшується діапазон рухів (наприклад, утруднення при згинанні пальців);
- третя стадія (важка). Відбувається пошкодження кісток. Біль, набряк та скутість посилюються, фізичні зміни можуть бути помітні візуально (наприклад, викривлення пальців, потовщення кісточок);
- четверта стадія (термінальна). Запалення припиняється, але суглоби продовжують руйнуватись, а кістки можуть зростатися між собою. У людини спостерігається сильний біль, набряк, м'язова слабкість, скутість і втрата рухливості (наприклад, можуть бути втрачені функції рук або виникають труднощі зі згинанням колін).
Захворювання може розвиватися протягом багатьох років, проходячи чотири стадії, але не всі люди переживають ці етапи. Наприклад, зрощення кісток (анкілоз) зустрічається лише у 0,8% людей.
Що болить при ревматизмі?
При ревматизмі болять переважно суглоби ніг та рук. Люди відчувають хронічний біль, скутість, болючість, відчуття жару та набряклість у ділянці уражених суглобів. Дані симптоми можуть ускладнювати рухи та виконання повсякденних завдань (наприклад, писання, утримання предметів, ходьба та підйом сходами). Також при ревматизмі можуть спостерігатися тупі та ниючі болі в серці.
До якого лікаря звернутися за підозри на ревматизм?
При підозрі на ревматизм рекомендується записатися на консультацію до ревматолога. Якщо немає можливості зразу відвідати ревматолога, можна розпочати з консультації у терапевта чи сімейного лікаря.
Як діагностують ревматизм?
Діагностика ревматизму починається зі збирання анамнезу. Ревматолог вислуховує скарги, з'ясовує тривалість та характер симптомів, а також історію захворювань сім'ї. Потім лікар проводить візуальний та фізикальний огляд, пальпуючи та оцінюючи стан та рухливість суглобів, виявляючи ознаки запалення та деформації. Для підтвердження діагнозу, оцінки ступеня запалення та диференціації форм ревматизму можуть бути призначені різні лабораторні аналізи. Лабораторна діагностика ревматизму може включати:
- загальний аналіз крові (ОАК) — для виявлення ознак запального процесу;
- аналіз крові на ревмопроби — для визначення рівня сечової кислоти, СРБ, ШОЕ, РФ, анти-ЦЦП та інших показників (для виявлення запальних процесів та антитіл до ревматоїдного артриту, оцінки ступеня захворювання, виключення подагри);
- аналіз на антинуклеарні антитіла (АНА) — для діагностики аутоімунних захворювань (наприклад, системного червоного вовчака);
- дослідження суглобової рідини — для виключення чи підтвердження інфекційних форм ревматизму, виявлення кристалів сечової кислоти (при підозрі на подагру);
- генетичні аналізи крові на антигени HLA-B27, Anti-dsDNA, Anti-Sm, ACA, Scl-70 — при підозрі на ревматизм аутоімунного характеру;
- біопсію — для підтвердження діагнозу при системних васкулітах, склеродермії.
Інструментальні методи діагностики ревматизму можуть включати рентген (для візуалізації уражень суглобів), магнітно-резонансну томографію (для оцінки внутрішнього стану суглобів), УЗД (для виявлення запалень, набряків та накопичення рідини у суглобах). Також лікар може направити на КТ-ангіографію (для оцінки стану судин при підозрі на системний червоний вовчак або васкуліти). Для виявлення можливого ураження серця при ревматизмі рентгенолог може дати направлення на електрокардіограму (для виявлення порушень ритму або ознак запалення), а також на ехокардіографію (для оцінки стану клапанів та виявлення можливого ураження серцевої тканини).
Які методи лікування ревматизму?
Лікування ревматизму спрямоване на усунення інфекції, зниження запалення та запобігання ускладненням. Медикаментозна терапія ревматичних захворювань може включати:
- базисні протиревматичні препарати (БПРП) — для впливу на імунну систему та уповільнення прогресування захворювання;
- антибактеріальні препарати — за наявності інфекції;
- нестероїдні протизапальні препарати (НПЗП) — для зменшення запалення та полегшення симптомів);
- кортикостероїди — при неефективності нестероїдних протизапальних засобів;
- біопрепарати — для блокування запальних процесів на молекулярному рівні;
- хондропротектори — для підтримки хрящової тканини та уповільнення руйнування суглобів;
- знеболювальні таблетки — для зменшення болю при ревматизмі;
- діуретики та інгібітори АПФ — при серцевій недостатності, спричиненій ревматизмом;
- протисудомні таблетки та седативні ліки — при неврологічних ускладненнях ревматизму (наприклад, хореї Сіденгама).
Для профілактики рецидивів ревматизму або при перенесеній гострій ревматичній лихоманці може бути призначений курс антибіотиків тривалої дії у вигляді ін'єкцій. Як місцеве лікування для полегшення болю та зменшення запалення в уражених суглобах може бути застосована лікувальна блокада (уколи лікарських препаратів безпосередньо в суглоб, навколосуглобові тканини або нервові канали). Для відновлення суглобової рухливості та покращення загального стану пацієнту можуть бути рекомендовані фізіотерапевтичні процедури (наприклад, ударно-хвильова терапія, магнітотерапія), лікувальна фізкультура, санаторно-курортне лікування.
Як лікувати ревматизм у домашніх умовах?
Лікування ревматизму в домашніх умовах можливе лише як доповнення до медикаментозної терапії, призначеної лікарем. Лікування ревматизму народними засобами немає. Допоміжні методи лікування ревматичних захворювань у домашніх умовах можуть включати:
- дотримання постільного режиму (особливо під час активної фази ревматизму);
- уникнення надмірних фізичних навантажень, стресів, переохолодження;
- використання грілки або теплих компресів на суглоби (тільки за відсутності набряку та почервоніння);
- дотримання принципів здорового харчування.
При ревматизмі рекомендується підтримувати помірну фізичну активність (припустимі заняття плаванням, пілатесом, йогою). Також важливо кинути палити, дотримуватися режиму сну, підтримувати нормальну вагу.
Акційні пропозиції та новини


Чим зняти ревматичний біль?
Для зняття ревматичного болю застосовують нестероїдні протизапальні препарати. Також для полегшення больових відчуттів при ревматизмі лікар може рекомендувати місцеві нестероїдні протизапальні засоби у вигляді гелів та мазей.
Чим небезпечний ревматизм?
Однією з головних небезпек ревматизму є ускладнення, спричинені руйнуванням суглобів. Хронічне запалення суглобів призводить до поступового руйнування хрящової тканини та кісток, що може спричинити втрату рухливості та, у важких випадках, інвалідності.
Ревматизм може торкатися як суглобів, так і внутрішніх органів. Запалення може поширюватися на серце, легені, кровоносні судини та нирки, збільшуючи ризик розвитку серцево-судинних захворювань, інсультів та інших ускладнень.
Хронічний біль, деформація суглобів та обмеження у повсякденній активності можуть спричиняти розвиток депресії та тривожних станів. Також деякі дослідження вказують на зв'язок між тривалим запаленням, характерним для ревматичних захворювань, та підвищеним ризиком виникнення онкологічних процесів.
Методи профілактики ревматизму
Профілактика ревматизму включає своєчасне антибактеріальне лікування стрептококових інфекцій (наприклад, ангіни, фарингіту). Інші заходи запобігання ревматичним захворюванням:
- гігієна порожнини рота та носоглотки (лікування карієсу, хронічного тонзиліту);
- зміцнення імунітету (загартування, збалансоване харчування);
- уникнення переохолоджень та контактів з хворими на стрептококову інфекцію;
- помірні фізичні навантаження (плавання, ходьба);
- боротьба із зайвою вагою;
- уникнення місць із підвищеним рівнем забруднення повітря.
Для зниження ризику інфекцій рекомендується вакцинація від грипу та пневмокока. Також важливо не курити та не зловживати алкоголем.
У нашого блогу є власні канали в Телеграмі, Вайбері, Інстаграмі та Тредсі, у яких ми розповідаємо корисні та цікаві речі про здоров'я. Підписуйтесь, щоб зробити турботу про власне здоров'я та здоров'я сім'ї комфортною та легкою.
Ревматологія в ОН Клінік Харків Палац Спорту


Ревматологія ОН Клінік в інших містах
Популярні питання
Першою ознакою, за якою можна визначити ревматизм, є болісні відчуття у дрібних суглобах (наприклад, пальцях рук або ніг). Також можливі болі у більших суглобах (наприклад, коліні або плечі). Інші ранні симптоми ревматичних захворювань можуть включати підвищену втомлюваність, слабкість і загальне нездужання.
При ревматизмі рекомендується дотримуватися дієти. Рекомендації щодо харчування в разі ревматичних захворювань:
- вживання складних вуглеводів (овочів, фруктів і цільнозернових продуктів);
- зосередження на пісних джерелах білка (наприклад, курці, індичці, нежирній рибі, бобових і нежирних молочних продуктах);
- включення в раціон продуктів, багатих на омега-3 жирні кислоти (наприклад, оливкової олії, лосося, скумбрії, сардин);
- включення в раціон ферментованих продуктів (наприклад, кефіру, йогурту, квашеної капусти), які покращують стан мікробіоти кишківника;
- вживання овочів, багатих на антиоксиданти (наприклад, броколі, шпинату) і цитрусових;
- додавання в раціон спецій із протизапальними властивостями (наприклад, куркуми, імбиру);
- вживання насіння льону та чіа, багатих на альфа-ліноленову кислоту, яка допомагає боротися із запаленням;
- додавання в раціон грибів (наприклад, шиїтаке), які містять біоактивні сполуки для підтримки імунітету;
- вживання темного шоколаду (із вмістом какао понад 70%), вишні, зеленого чаю, що мають антиоксидантні властивості;
- додавання в раціон оливок, які є джерелом корисних жирів і антиоксидантів.
Важливо уникати алкоголю, особливо пива та міцних спиртних напоїв, і продуктів із високим вмістом насичених жирів (наприклад, червоного м'яса, жирної птиці, жирних молочних продуктів). Також рекомендується обмежити вживання цукру, солодких напоїв і продуктів.
Висип може бути одним із можливих проявів ревматизму. При ревматоїдному артриті можуть виникати великі червоні кільцеподібні плями з чітким центром, а також глибокі болючі виразки та запалення на шкірі, часто з гнійними виділеннями. Також можлива кропив'янка (висип, що проявляється пухирями, які сверблять, і червоними ділянками шкіри). При хворобі Кавасакі можуть виникати червоні плями і висипання на стопах і долонях або по всьому тілу. При системному червоному вовчаку та ювенільному артриті можливий червоний або пурпурний сверблячий висип у формі метелика, часто на щоках або переніссі. Також може розвинутися псоріатичний висип, що проявляється у вигляді червоних, лускатих плям на шкірі, часто болючих і покритих сріблястими лусочками.
«Ревматизм» є узагальнювальним терміном, який у минулому використовували для опису хворобливості, ушкоджень та інших симптомів, що вражають м'язи та суглоби. Ревматоїдний артрит — це хронічне аутоімунне захворювання, під час якого імунна система атакує власні тканини та суглоби, що призводить до запалення, болю, набряклості та, в разі прогресування патології, деформації суглобів.
Вилікувати ревматизм назавжди неможливо. Однак у разі своєчасного початку лікування і дотримання плану терапії можна досягти стійкої ремісії захворювання.