Що таке ревматоїдний артрит?
Ревматоїдний артрит — це аутоімунне хронічне захворювання, що спричиняє болючість, скутість і набряк у зоні суглобів. При прогресуванні патологія може призводити до ураження шкірних покривів, очей, легенів, серцевого м'яза та кровоносних судин.
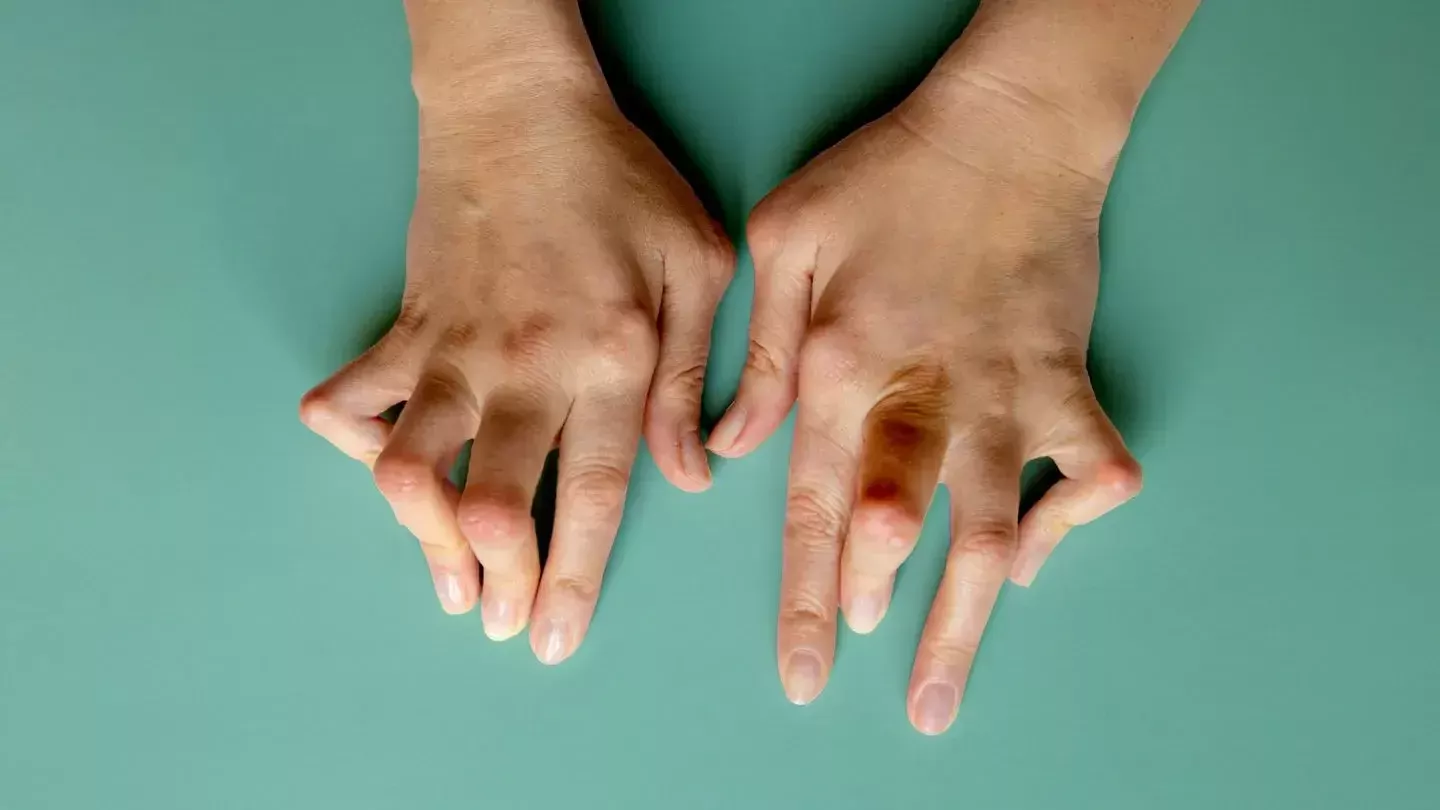
Ревматоїдний артрит
Причини виникнення ревматоїдного артриту
Причиною ревматоїдного артриту є патологічна реакція імунної системи. Лейкоцити атакують м'які тканини суглобів і багатьох частин тіла (наприклад, легенів, серця), призводячи до хронічного запалення. Фактори ризику розвитку ревматоїдного артриту:
- спадкова схильність;
- надмірна вага;
- вірусна чи бактеріальна інфекція;
- генетичні мутації;
- підвищений рівень естрогену;
- періодонтит (запалення тканин навколо зубного кореня);
- захворювання дихальної системи (наприклад, хронічна обструктивна хвороба легень);
- пошкодження суглобів.
Куріння може підвищити ризик аутоімунного артриту, оскільки нікотин стимулює вироблення запальних медіаторів (наприклад, цитокінів), викликаючи розвиток реакції імунної системи. Тютюн сприяє підвищенню окислювального стресу й утворенню вільних радикалів, що також може посилити запальні процеси в організмі та спровокувати розвиток патології.
До ревматоїдного артриту можуть призвести патологічні зміни в мікробіомі — групі мікроорганізмів, які живуть у ротовій порожнині, легенях або органах шлунково-кишкового тракту. Дослідження підтверджують, що ризик розвитку захворювання вищий у жінок, які жодного разу не народжували. Вчені також встановили взаємозв'язок між грудним вигодовуванням і зменшенням ймовірності появи ревматоїдного артриту.
Види ревматоїдного артриту
Захворювання класифікують залежно від присутності ревматоїдного фактора в крові — антитіл, які виробляються імунною системою. За відсутності антитіл у пацієнта діагностується серонегативний ревматоїдний артрит, за наявності — серопозитивний.
Стадії ревматоїдного артриту
Залежно від швидкості прогресування захворювання виділяють чотири ступені патології. Стадії ревматоїдного артриту:
- Рання. Початкова стадія ревматоїдного артриту характеризується незначним пошкодженням синовіальної сумки (порожнини з рідиною, що оточує суглоб) і витонченням кісткової тканини. Може протікати безсимптомно чи супроводжуватися дискомфортом і набряком тканин у зоні суглоба.
- Прогресуюча. На другій стадії синовіальні оболонки починають ущільнюватися, виникають зміни кісток, які можна побачити на рентгені. У пацієнта з'являються скутість і болючість у суглобах, яка посилюється під час рухів.
- Завершальна. На фоні хронічного запального процесу відбувається руйнування хрящової та кісткової тканин, що призводить до порушення функції суглобів.
- Термінальна. На останній стадії відбувається необоротне пошкодження суглоба, що призводить до втрати рухливості та неможливості використовувати уражену кінцівку.
Перебіг ревматоїдного артриту непередбачуваний, захворювання зазвичай прогресує швидше впродовж перших шести років після появи симптомів. За статистикою, у 80% пацієнтів, які не отримали своєчасного лікування, розвиваються незворотні пошкодження суглобів за 10 років.
Як зрозуміти, що в мене ревматоїдний артрит?
У більшості випадків перші ознаки ревматоїдного артриту виникають у віці від 30 до 60 років. Симптоми патології починають проявлятися при зношуванні та поступовому руйнуванні хрящів, кісток і зв'язок суглоба, що призводить до нестабільності, деформації та рубцювання тканин всередині суглобової сумки.
Больовий синдром зазвичай виникає спочатку в невеликих суглобах (наприклад, у пальцях рук або ніг), а згодом поширюється на більші (зокрема ліктьовий, колінний і тазостегновий суглоби). Інші симптоми ревматоїдного артриту:
- припухлість тканин у ділянці суглоба;
- болісні відчуття у руці чи нозі;
- постійна слабкість;
- швидка стомлюваність;
- відчуття тепла в суглобі;
- втрата апетиту;
- підвищення температури тіла;
- погіршення діапазону рухів суглоба.
За ревматоїдного артриту з'являється скутість у суглобах, яка виникає після ранкового пробудження, тривалого відпочинку чи перебування в одному положенні. Скутість може тривати більше, ніж одну годину.
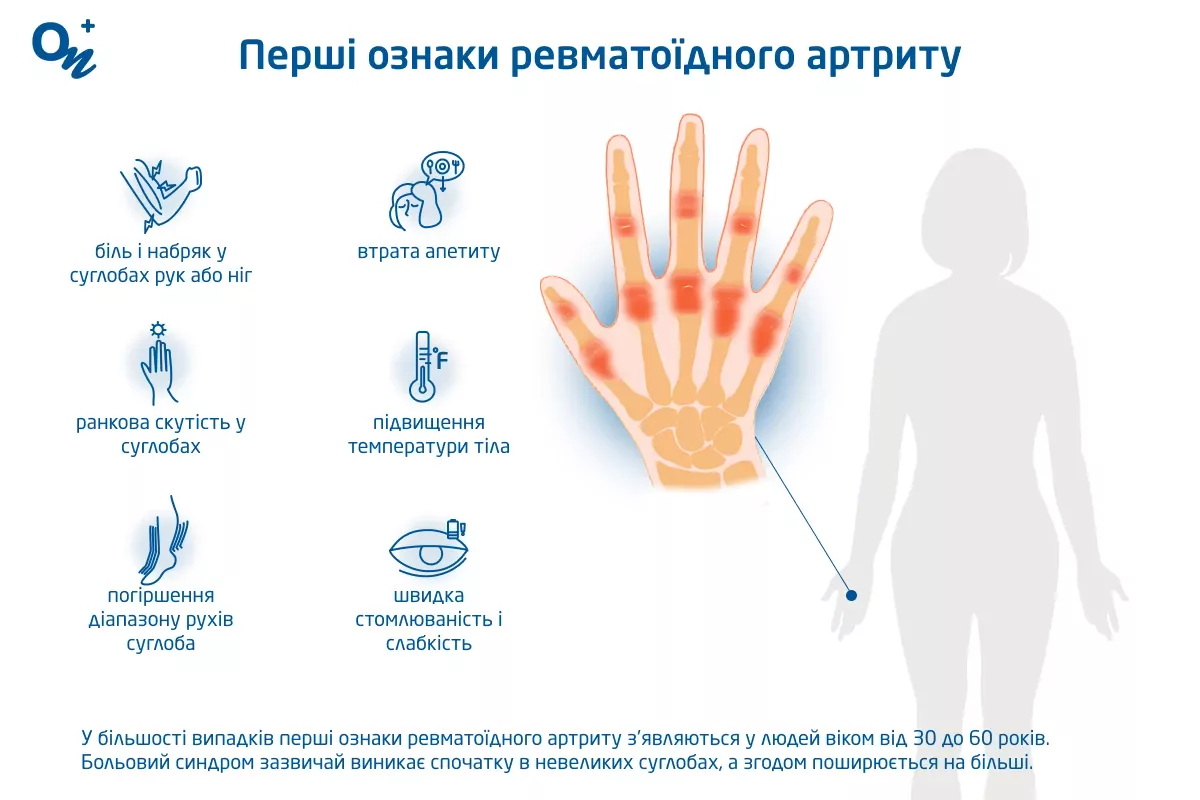
Симптоми артриту
Прогресування патології призводить до періодичної набряклості та гострого болю в зоні суглоба, що може ускладнити чи унеможливити виконання побутових справ. Пацієнтам із ревматоїдним артритом може бути складно згинати коліна, зав'язувати шнурки, розчісувати волосся, утримувати чашку чи застібати ґудзики.
У 40% пацієнтів артрит зачіпає не тільки суглоби, але також вражає шкіру, серце, легені, очі, нирки, слинні залози, кістковий мозок і кровоносні судини. Неспецифічні ознаки ревматоїдного артриту:
- утруднене дихання;
- біль у грудях під час вдиху;
- проблеми зі сном (наприклад, безсоння);
- свербіж, печіння і виділення з очей;
- поколювання й оніміння в кінцівках.
У 20-30% пацієнтів із серопозитивною формою артриту можуть з'являтися ревматоїдні вузлики — підшкірні, зазвичай болючі, ущільнення під шкірою (діаметром від двох-трьох мм до трьох см). Зазвичай формуються на розгинальних поверхнях рук і ліктів, на ступнях і колінах, у рідкісних випадках — у внутрішніх органах (легенях чи серці) чи склері ока. У разі підозри на ревматоїдний артрит колінного чи ліктьового суглоба необхідна консультація ревматолога.
Як діагностують ревматоїдний артрит?
За підозри на захворювання суглобів необхідно звернутися до ревматолога для встановлення діагнозу та підбору курсу терапії. Діагностика ревматоїдного артриту:
- аналіз симптомів і вивчення сімейного анамнезу. Лікар запитує пацієнта про час появи ознак, інтенсивність і локалізацію болю, уточнює інформацію про наявність спадкової схильності до патологій суглобів;
- фізичний огляд. Ревматолог оглядає шкірні покриви (на наявність почервоніння, припухлості та набряку), оцінює рухливість і діапазон рухів суглобів, перевіряє рефлекси;
- лабораторні дослідження крові. За ревматоїдного артриту лікар призначає аналізи для виявлення маркерів запалення в організмі та антитіл, що вказують на неправильне функціонування імунної системи;
- рентгенографія. Рентген за ревматоїдного артриту може застосовуватися для виявлення деформації суглобів, кісткових ерозій і потовщення суглобових поверхонь;
- ультразвукове дослідження (УЗД) суглобів. Використовується для візуалізації м'яких тканин і суглобів, особливо за підозри на синовіт (запалення суглобової слизової оболонки);
- магнітно-резонансна томографія (МРТ). Застосовується для оцінки стану м'яких тканин, суглобів і навколишніх структур, допомагає виявити запальні та деструктивні зміни.
Для оцінки кровопостачання та обміну речовин у кістках, виявлення запальних процесів лікар може призначити сцинтиграфію. Пацієнту внутрішньовенно вводиться слаборадіоактивна речовина, яка накопичується в кістках. Через півтори-три години кісткові тканини просвічуються за допомогою гамма-камери.
За підозри на запалення чи наявність інфекції в синовіальній сумці ревматолог може призначити суглобову пункцію (артроцентез). Під час процедури лікар вводить голку в суглоб для вилучення невеликого об'єму суглобової рідини, яку після пункції направляє в лабораторію на дослідження.
Як лікують ревматоїдний артрит?
Пошкодження суглобів при ревматоїдному артриті ніг і рук відбувається впродовж двох років після появи перших ознак. Своєчасний початок терапії допоможе запобігти розвитку наслідків і досягти тривалої ремісії. Медикаментозне лікування ревматоїдного артриту:
- протиревматичні препарати, що модифікують перебіг захворювання (DMARD). Таблетки від ревматоїдного артриту впливають на імунну систему, сповільнюючи прогресування захворювання, призупиняючи руйнування та покращуючи функціонування суглобів;
- нестероїдні протизапальні препарати (НПЗП). Знижують запалення, зменшують набряк і скутість, блокуючи ферменти циклооксигенази, що знижує вироблення простагландинів (біологічно активних речовин);
- кортикостероїди. Мають протизапальну дію, пригнічують імунну відповідь, зменшують набряк і запалення в суглобах;
- інгібітори янус-кіназ. Блокують активність ферментів, що посилюють запальні процеси в організмі.
Сучасними ліками від ревматоїдного артриту є біологічні препарати, які спрямовані на конкретні молекули в імунній системі, що беруть участь у розвитку запалення. Засоби використовуються для уповільнення пошкодження суглобів.
За низької ефективності лікарських препаратів для лікування ревматоїдного артриту та прогресування патології лікар може рекомендувати операцію для відновлення рухливості в суглобі.
| Сучасні методи хірургічного лікування ревматоїдного артриту | |
| Тип операції | Опис хірургічного втручання |
| Синовектомія |
|
| Артропластика |
|
Після хірургічного втручання лікар накладає шви та закриває рану стерильною пов'язкою. Ревматолог може призначити антибіотики при артриті для запобігання інфікування рани після операції.
Як зняти загострення ревматоїдного артриту?
Для зняття загострення лікар може призначити знеболювальні та протизапальні уколи від ревматоїдного артриту, які робляться безпосередньо в уражений суглоб. Ревматолог може порекомендувати теплі (для розслаблення м'язів, зменшення болю, поліпшення рухливості та прискорення кровообігу) та холодні (для звуження судин, зменшення запалення в суглобах і зовнішніх тканинах, зняття набряку) компреси.
Чи можна назавжди позбутися ревматоїдного артриту?
Позбутися ревматоїдного артриту назавжди неможливо через аутоімунну природу захворювання. Клітини імунної системи атакують здорові тканини, призводячи до хронічного запалення в організмі та поступового руйнування хрящів і суглобових поверхонь.
Які можуть бути ускладнення ревматоїдного артриту?
За неправильного чи несвоєчасного лікування може розвинутися ревматоїдний поліартрит, за якого патологічний процес поширюється на кілька суглобів (наприклад, колінні, ліктьові, кульшові, тазостегнові). Інші ускладнення ревматоїдного артриту:
- запалення та рубцювання легеневої тканини;
- затвердіння артерій;
- пошкодження хребта;
- запалення кровоносних судин;
- остеопороз (руйнування кісткової тканини);
- запалення білків очей (склерит);
- тунельний синдром зап'ястя;
- застійна серцева недостатність;
- рак крові (лімфома);
- цукровий діабет;
- ураження нервів (наприклад, нейропатія).
Ревматоїдний артрит коліна та стегна підвищує ризик набряку та запалення серцевого м'яза (міокардиту) чи зовнішньої оболонки серця (перикардиту). У пацієнтів може розвинутися синдром Шегрена, який характеризується сухістю слизових оболонок (наприклад, очей, ротової порожнини).
Одним з ускладнень ревматоїдного артриту є синдром Фелті — захворювання, що характеризується зниженням кількості нейтрофілів у крові та збільшенням селезінки в розмірах. Ревматоїдний артрит у дітей може призвести до уповільнення росту кісток і затримки розвитку.
У чому відмінність ревматизму від ревматоїдного артриту?
Ревматизм — хронічне захворювання, яке характеризується ураженням сполучної тканини (зазвичай у ділянці серцевого м'яза). На відміну від ревматоїдного артриту, ревматизм не є аутоімунним захворюванням, до його розвитку зазвичай призводить стрептококова інфекція.
Симптоми ревматизму включають нерегулярне серцебиття, знижений артеріальний тиск, блідість шкірних покривів, посиніння губ, колючий біль у грудях, задишку. Ревматизм може призводити до болю та скутості в суглобах, проте не спричиняє їх незворотного пошкодження.
Що не можна робити при ревматоїдному артриті?
За ревматоїдного артриту пальців рук рекомендується уникати підняття важких предметів через ризик підвищеного навантаження та пошкодження суглобів. Інші заборонені дії при ревматоїдному артриті:
- інтенсивні фізичні навантаження;
- тривале перебування в одній позі;
- заняття контактними видами спорту (футболом, баскетболом).
Також необхідно підтримувати здорову вагу, що допоможе знизити механічний тиск на суглоби та знизити ризик їхнього руйнування. Важливо уникати стресу, оскільки він може призводити до посилення запальних процесів в організмі та впливати на функцію імунної системи.
Харчування за ревматоїдного артриту
За ревматоїдного артриту лікарі рекомендують дотримання дієти для зменшення запалення в організмі, запобігання ожирінню, підтримання здоров'я судин і нормального функціонування імунної системи. Заборонені продукти при ревматоїдному артриті:
- насичені жири (бекон, ковбаса, пальмова олія);
- напівфабрикати (вареники, пельмені);
- фастфуд (картопля фрі, нагетси);
- кондитерські вироби (торти, тістечка);
- снеки (чіпси, сухарики);
- хлібобулочні вироби;
- алкогольні напої;
- жирне червоне м'ясо (свинина, яловичина, баранина);
- сіль і спеції.
За ревматоїдного артриту раціон харчування має бути корисним і збалансованим. Дієта має містити нежирні птицю та рибу, свіжі овочі та фрукти, цільнозернові крупи, боби (горох, квасоля), горіхи та насіння. Також у раціон потрібно додати корисні жири, які містяться в червоній рибі, скумбрії, авокадо, маслинах, рослинних оліях (наприклад, оливковій).
Які вітаміни потрібні за ревматоїдного артриту?
Вітаміни та мінеральні комплекси не допоможуть вилікувати захворювання, проте можуть підтримати стан суглобів і поліпшити загальне здоров'я. Корисні вітаміни за ревматоїдного артриту:
- вітамін A (ретинол). Є антиоксидантом, який підтримує зір, здоров'я шкіри та імунну систему, допомагає знизити запалення в організмі;
- вітамін C. Підтримує загоєння тканин, зміцнює судини та покращує імунну систему;
- вітамін E. Захищає клітини від пошкоджень вільними радикалами, підтримує здоров'я клітин, зменшує дискомфорт, набряклість і скутість суглобів;
- вітамін D. Важливий для підтримки здоров'я кісток, має позитивний вплив на імунну систему;
- вітамін K. Бере участь у процесі згортання крові та обміні речовин.
Риб'ячий жир (омега-3) має протизапальні властивості та підтримує здоров'я суглобів, допомагає зменшити запалення та знизити ризик розвитку патологій серцево-судинних захворювань при прогресуванні ревматоїдного артриту. Лікар також може призначити прийом заліза, цинку, селену та фолієвої кислоти.
Які фізичні навантаження корисні при ревматоїдному артриті?
Лікування ревматоїдного артриту без ліків може включати масажі, холодні й теплі компреси, а також фізіотерапію. Однак для зупинки прогресування захворювання та досягнення ремісії зазначені методи потрібно поєднувати з медикаментозною терапією. Користь фізичних вправ за ревматоїдного артриту:
- поліпшення рухливості суглобів;
- запобігання скороченню м'язів;
- зменшення скутості в кінцівках;
- підтримання загальної гнучкості;
- збільшення діапазону рухів;
- зміцнення м'язів навколо суглобів;
- підтримання здорової ваги;
- зниження рівня запалення в організмі;
- підтримання кісткової щільності;
- поліпшення загального здоров'я;
- зниження рівня стресу;
- підтримання функції серцево-судинної системи.
Під час планування фізичної активності рекомендується уникати виконання інтенсивних кардіо-тренувань, суглобових вправ із важкою вагою (наприклад, присідань з гантелями чи жиму від грудей) або великими амплітудами рухів. При ревматоїдному артриті потрібно відмовитися від різких поворотів і нахилів, контактних видів спорту (баскетболу, футболу).
Пацієнтам з патологіями суглобів потрібно віддати перевагу спокійним і низькоінтенсивним вправам, лікувальній фізкультурі (ЛФК), ходьбі та плаванню.
| Вправи при ревматоїдному артриті | |
| Вправа | Опис виконання |
| Розтягування пальців |
|
| Колові рухи стопою |
|
| Вправа з м'ячем |
|
| Ходьба з підняттям колін |
|
| Розтягування шиї |
|
| Дихальна гімнастика |
|
Перед виконанням вправ необхідно проконсультуватися з лікарем, який може дати рекомендації щодо регулярності тренувань і тривалості виконання вправ. Ревматолог також може скоригувати комплекс лікувальної фізкультури з урахуванням діагнозу.
Профілактика ревматоїдного артриту
Запобігти розвитку патології неможливо, оскільки вона пов'язана з аутоімунними процесами, проте можна знизити ризик пошкодження суглобів. Профілактика ревматоїдного артриту:
- підтримка здорової ваги;
- збалансований раціон харчування;
- регулярна фізична активність;
- відмова від активного та пасивного куріння;
- мінімізація стресу;
- своєчасне лікування хронічних та інфекційних захворювань.
Виявити патологію вчасно допоможе звернення до ревматолога за перших ознак захворювання. Також рекомендується щорічно здавати аналізи крові для виявлення маркерів запалення, які можуть вказувати на патології суглобів.
У нашого блогу є власні канали в Телеграмі, Вайбері, Інстаграмі та Тредсі, у яких ми розповідаємо корисні та цікаві речі про здоров'я. Підписуйтесь, щоб зробити турботу про власне здоров'я та здоров'я сім'ї комфортною та легкою.
Ревматологія в ОН Клінік Харків Ярослава Мудрого


Ревматологія ОН Клінік в інших містах
Популярні питання
Тривалість життя при ревматоїдному артриті скорочується в середньому на 10 років. Знизити ризик погіршення якості життя при патології суглобів можна за допомогою виконання рекомендацій лікаря, регулярної фізичної активності, збалансованого харчування.
При ревматоїдному артриті під час загострення температура може підвищуватися до 38 градусів через запальний процес в організмі. Зазвичай лихоманка триває не більше, ніж один-два дні.
У домашніх умовах можна використовувати призначені лікарем пігулки, уколи та мазі при ревматоїдному артриті. Ревматолог також може порекомендувати проходження курсів масажу та фізіотерапії, компреси та фізичні вправи. Самолікування за артриту протипоказане, оскільки відсутність терапії може призвести до прогресування та поширення патології на різні суглоби.
За підозри на аутоімунне захворювання суглобів лікар направляє на дослідження крові для виявлення медіаторів запалення та наявності специфічних білків (антитіл) в організмі. Показники крові, які підвищені при ревматоїдному артриті:
- С-реактивний білок;
- ревматоїдний фактор;
- антитіла до циклічного цитрулінованого пептиду.
За ревматоїдного артриту також підвищена швидкість осідання еритроцитів (ШОЕ). У нормі ШОЕ у чоловіків до 50 років становить менше 15 мм/год, після 50 років — до 20 мм/год, у жінок — до 20 мм/год і 30 мм/год відповідно.
Артрити — це група захворювань, які характеризуються запаленням суглобових поверхонь. Ревматоїдний, септичний, подагричний і ювеніальний артрити, остеоартроз і хвороба Стілла є видами артриту. Відрізнити артрит від ревматоїдного артриту за симптомами складно, тому за появи болю в суглобах необхідно звернутися до ревматолога.