Что такое ревматоидный артрит?
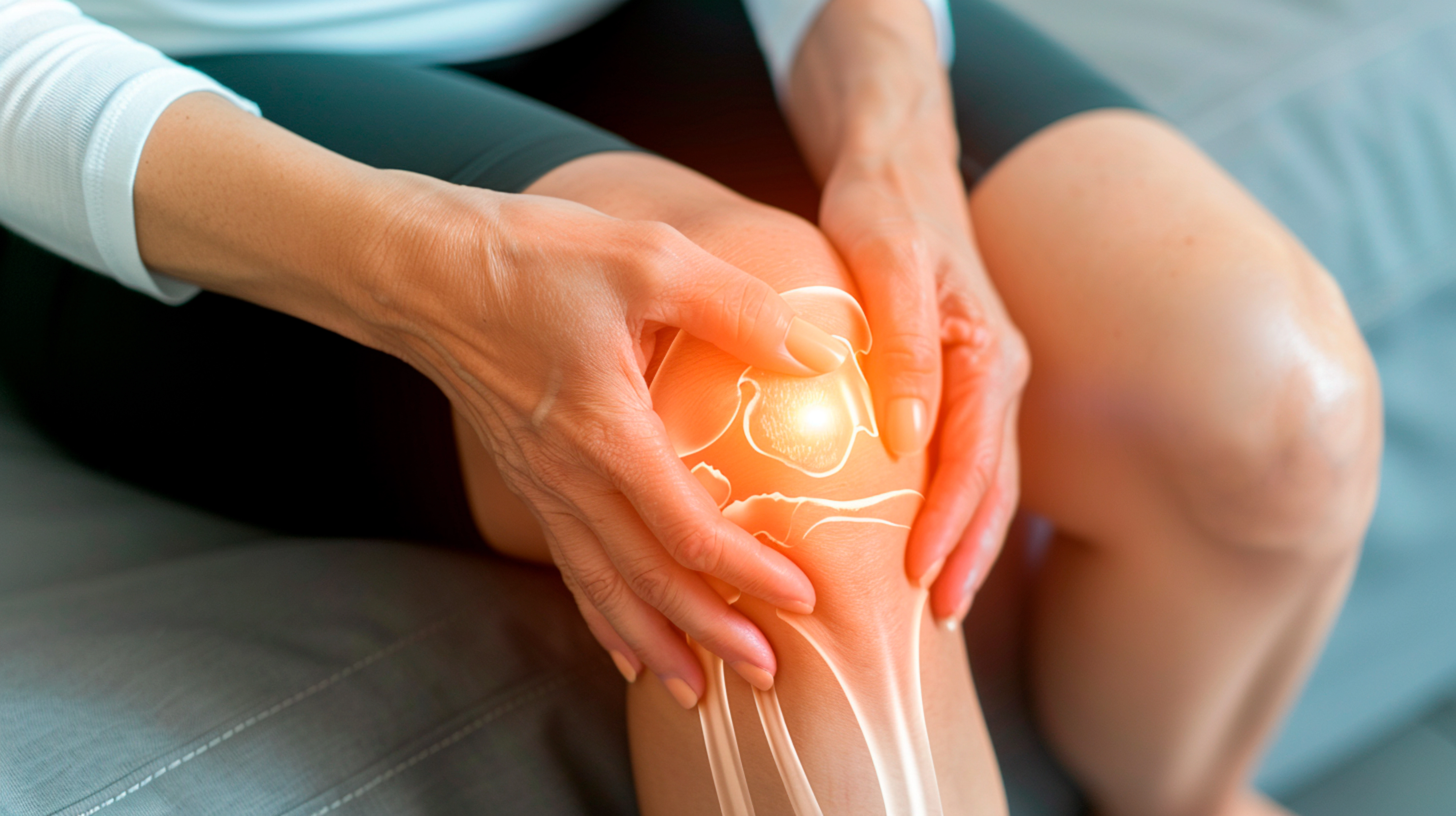
Ревматоидный артрит – это аутоиммунное хроническое заболевание, вызывающее болезненность, скованность и отек в области суставов. При прогрессировании патология может приводить к поражению кожных покровов, глаз, легких, сердечной мышцы и кровеносных сосудов.
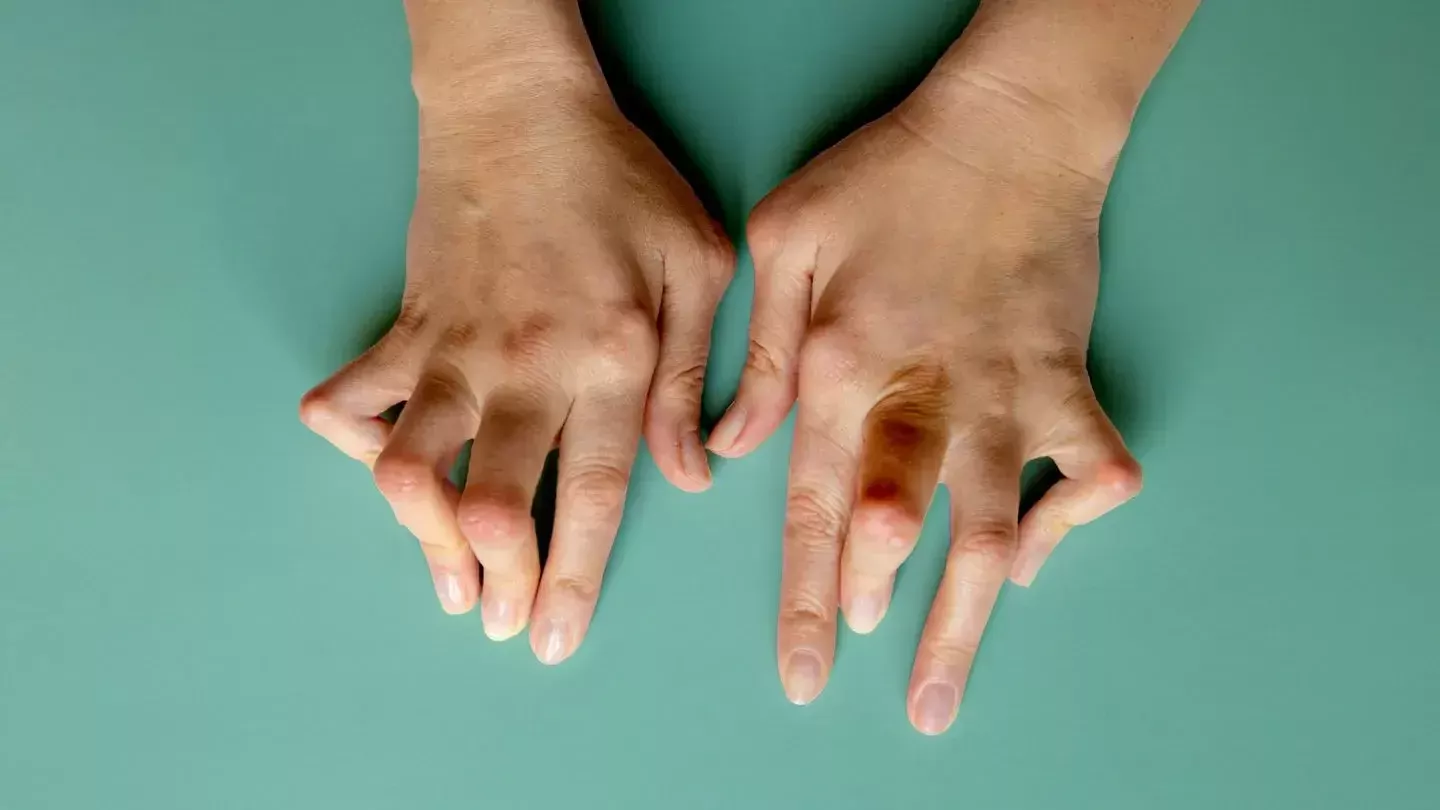
Ревматоидный артрит
Причины возникновения ревматоидного артрита
Причиной ревматоидного артрита является патологическая реакция иммунной системы. Лейкоциты атакуют мягкие ткани суставов и многих частей тела (например, легких, сердца), приводя к хроническому воспалению. Факторы риска развития ревматоидного артрита:
- наследственная предрасположенность;
- избыточный вес;
- вирусная или бактериальная инфекция;
- генетические мутации;
- повышенный уровень эстрогена;
- периодонтит (воспаление тканей вокруг зубного корня);
- заболевания дыхательной системы (например, хроническая обструктивная болезнь легких);
- повреждения суставов.
Курение может повысить риск аутоиммунного артрита, поскольку никотин стимулирует выработку воспалительных медиаторов (например, цитокинов), вызывая развитие реакции иммунной системы. Табак способствует повышению окислительного стресса и образованию свободных радикалов, что также может усилить воспалительные процессы в организме и спровоцировать развитие патологии.
К ревматоидному артриту могут привести патологические изменения в микробиоме – группе микроорганизмов, которые живут в ротовой полости, легких или органах желудочно-кишечного тракта. Исследования подтверждают, что риск развития заболевания выше у женщин, которые ни разу не рожали. Учеными также установлена взаимосвязь между грудным вскармливанием и уменьшением вероятности появления ревматоидного артрита.
Виды ревматоидного артрита
Заболевание классифицируют в зависимости от присутствия ревматоидного фактора в крови – антител, которые вырабатываются иммунной системой. При отсутствии антител у пациента диагностируется серонегативный ревматоидный артрит, при наличии – серопозитивный.
Стадии ревматоидного артрита
В зависимости от скорости прогрессирования заболевания выделяют четыре степени патологии. Стадии ревматоидного артрита:
- Ранняя. Начальная стадия ревматоидного артрита характеризуется незначительным повреждением синовиальной сумки (полости с жидкостью, окружающей сустав) и истончением костной ткани. Может протекать бессимптомно или сопровождаться дискомфортом и отеком тканей в области сустава.
- Прогрессирующая. На второй стадии синовиальные оболочки начинают уплотняться, возникают изменения костей, которые можно увидеть на рентгене. У пациента появляются скованность и болезненность в суставах, которая усиливается при движениях.
- Завершающая. На фоне хронического воспалительного процесса происходит разрушение хрящевой и костной тканей, что приводит к нарушению функции суставов.
- Терминальная. На последней стадии происходит необратимое повреждение сустава, что приводит к потере подвижности и невозможности использовать пораженную конечность.
Течение ревматоидного артрита непредсказуемо, заболевание обычно прогрессирует быстрее в течение первых шести лет после появления симптомов. По статистике, у 80% пациентов, не получивших своевременного лечения, развиваются необратимые повреждения суставов за 10 лет.
Как понять, что у меня ревматоидный артрит?
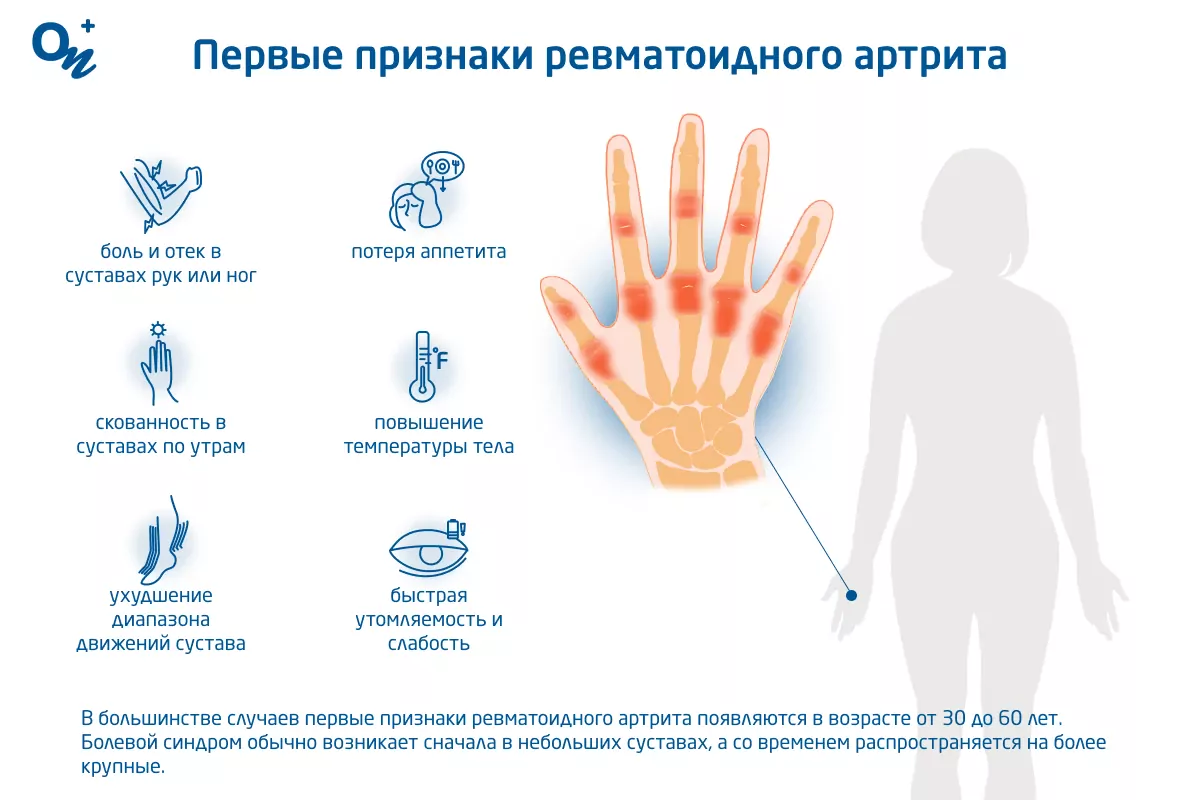
В большинстве случаев первые признаки ревматоидного артрита возникают в возрасте от 30 до 60 лет. Симптомы патологии начинают проявляться при изнашивании и постепенном разрушении хрящей, костей и связок сустава, что приводит к нестабильности, деформации и рубцеванию тканей внутри суставной сумки.
Болевой синдром обычно возникает сначала в небольших суставах (например, в пальцах рук или ног), а со временем распространяется на более крупные (в том числе локтевой, коленный и тазобедренный суставы). Другие симптомы ревматоидного артрита:
- припухлость тканей в области сустава;
- болезненность в руке или ноге;
- постоянная слабость;
- быстрая утомляемость;
- ощущение тепла в суставе;
- потеря аппетита;
- повышение температуры тела;
- ухудшение диапазона движений сустава.
При ревматоидном артрите появляется скованность в суставах, которая возникает после утреннего пробуждения, длительного отдыха или нахождения в одном положении. Скованность может длиться больше одного часа.
Симптомы артрита
Прогрессирование патологии приводит к периодической отечности и острой боли в области сустава, что может затруднить или сделать невозможным выполнение бытовых дел. Пациентам с ревматоидным артритом может быть сложно сгибать колени, завязывать шнурки, расчесывать волосы, удерживать чашку или застегивать пуговицы.
У 40% пациентов артрит затрагивает не только суставы, но также поражает кожу, сердце, легкие, глаза, почки, слюнные железы, костный мозг и кровеносные сосуды. Неспецифические признаки ревматоидного артрита:
- затрудненное дыхание;
- боль в груди при вдохе;
- проблемы со сном (например, бессонница);
- зуд, жжение и выделения из глаз;
- покалывание и онемение в конечностях.
У 20-30% пациентов с серопозитивной формой артрита могут появляться ревматоидные узелки – подкожные, обычно болезненные, уплотнения под кожей (диаметром от двух-трех мм до трех см). Обычно формируются на разгибательных поверхностях рук и локтей, на ступнях и коленях, в редких случаях – во внутренних органах (легких или сердце) или склере глаза. При подозрении на ревматоидный артрит коленного или локтевого сустава необходима консультация ревматолога.
Как диагностируют ревматоидный артрит?
При подозрении на болезни суставов необходимо обратиться к ревматологу для постановки диагноза и подбора курса терапии. Диагностика ревматоидного артрита:
- анализ симптомов и изучение семейного анамнеза. Врач спрашивает пациента о времени появления признаков, интенсивности и локализации боли, уточняет информацию о наличии наследственной предрасположенности к патологиям суставов;
- физический осмотр. Ревматолог осматривает кожные покровы (на наличие покраснения, припухлости и отека), оценивает подвижность и диапазон движений суставов, проверяет рефлексы;
- лабораторные исследования крови. При ревматоидном артрите врач назначает анализы для выявления маркеров воспаления в организме и антител, указывающих на неправильное функционирование иммунной системы;
- рентгенография. Рентген при ревматоидном артрите может применяться для выявления деформации суставов, костных эрозий и утолщения суставных поверхностей;
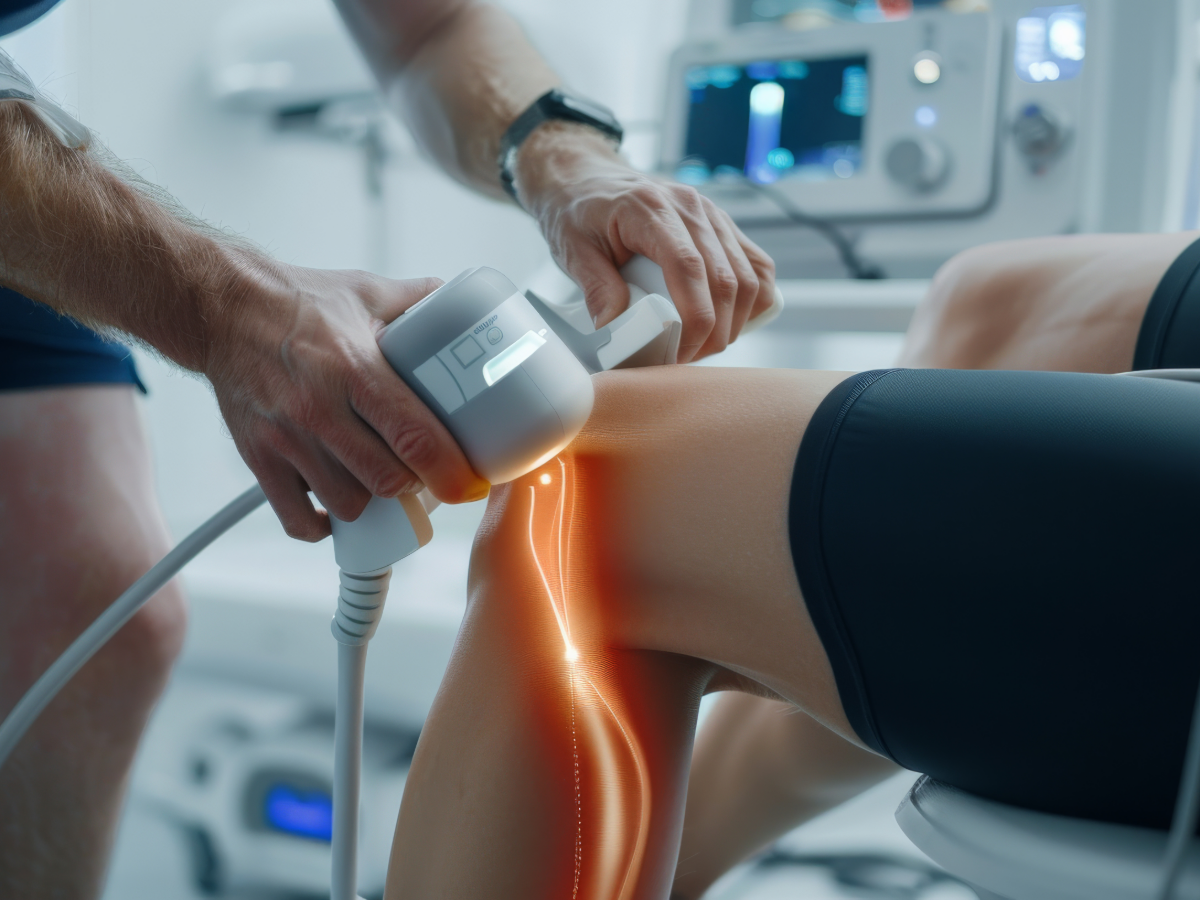
- ультразвуковое исследование (УЗИ) суставов. Используется для визуализации мягких тканей и суставов, особенно при подозрении на синовит (воспаление суставной слизистой оболочки);
- магнитно-резонансная томография (МРТ). Применяется для оценки состояния мягких тканей, суставов и окружающих структур, помогает выявить воспалительные и деструктивные изменения.
Для оценки кровоснабжения и обмена веществ в костях, выявления воспалительных процессов врач может назначить сцинтиграфию. Пациенту внутривенно вводится слаборадиоактивное вещество, которое накапливается в костях. Через полтора-три часа костные ткани просвечиваются при помощи гамма-камеры.
При подозрении на воспаление или наличие инфекции в синовиальной сумке ревматолог может назначить суставную пункцию (артроцентез). Во время процедуры врач вводит иглу в сустав для извлечения небольшого объема суставной жидкости, которую после пункции направляет в лабораторию на исследование.
Как лечат ревматоидный артрит?
Повреждение суставов при ревматоидном артрите ног и рук происходит в течение двух лет после появления первых признаков. Своевременное начало терапии поможет предотвратить развитие последствий и достичь длительной ремиссии. Медикаментозное лечение ревматоидного артрита:
- модифицирующие течение заболевания противоревматические препараты (DMARD). Таблетки от ревматоидного артрита влияют на иммунную систему, замедляя прогрессирование заболевания, приостанавливая разрушение и улучшая функционирование суставов;
- нестероидные противовоспалительные препараты (НПВП). Снижают воспаление, уменьшают отек и скованность, блокируя ферменты циклооксигеназы, что снижает выработку простагландинов (биологически активных веществ);
- кортикостероиды. Имеют противовоспалительное действие, подавляют иммунный ответ, уменьшают отек и воспаление в суставах;
- ингибиторы янус-киназ. Блокируют активность ферментов, усиливающих воспалительные процессы в организме.
Современными лекарствами от ревматоидного артрита являются биологические препараты, которые направлены на конкретные молекулы в иммунной системе, участвующие в развитии воспаления. Средства используются для замедления повреждения суставов.
При неэффективности лекарственных препаратов для лечения ревматоидного артрита и прогрессировании патологии врач может рекомендовать операцию для восстановления подвижности в суставе.
| Современные методы хирургического лечения ревматоидного артрита | |
| Тип операции | Описание хирургического вмешательства |
| Синовэктомия |
|
| Артропластика |
|
После хирургического вмешательства врач накладывает швы и закрывает рану стерильной повязкой. Ревматолог может назначить антибиотики при артрите для предотвращения инфицирования раны после операции.
Как снять обострение ревматоидного артрита?
Для снятия обострения лечащий врач может назначить обезболивающие и противовоспалительные уколы от ревматоидного артрита, которые делаются непосредственно в пораженный сустав. Ревматолог может порекомендовать теплые (для расслабления мышц, уменьшения боли, улучшения подвижности и ускорения кровообращения) и холодные (для сужения сосудов, уменьшения воспаления в суставах и окружающих тканях, снятия отека) компрессы.
Можно ли навсегда избавиться от ревматоидного артрита?
Избавиться от ревматоидного артрита навсегда невозможно из-за аутоиммунной природы заболевания. Клетки иммунной системы атакуют здоровые ткани, приводя к хроническому воспалению в организме и постепенному разрушению хрящей и суставных поверхностей.
Какие могут быть осложнения ревматоидного артрита?
При неправильном или несвоевременном лечении может развиться ревматоидный полиартрит, при котором патологический процесс распространяется на несколько суставов (например, коленные, локтевые, тазобедренные). Другие осложнения ревматоидного артрита:
- воспаление и рубцевание легочной ткани;
- затвердевание артерий;
- повреждение позвоночника;
- воспаление кровеносных сосудов;
- остеопороз (разрушение костной ткани);
- воспаление белков глаз (склерит);
- туннельный синдром запястья;
- застойная сердечная недостаточность;
- рак крови (лимфома);
- сахарный диабет;
- поражение нервов (например, нейропатия).
Ревматоидный артрит колена и бедра повышает риск отека и воспаления сердечной мышцы (миокардита) или внешней оболочки сердца (перикардита). У пациентов может развиться синдром Шегрена, который характеризуется сухостью слизистых оболочек (например, глаз, ротовой полости).
Одним из осложнений ревматоидного артрита является синдром Фелти – заболевание, которое характеризуется снижением количества нейтрофилов в крови и увеличением селезенки в размерах. Ревматоидный артрит у детей может привести к замедлению роста костей и задержке развития.
В чем отличие ревматизма от ревматоидного артрита?
Ревматизм – хроническое заболевание, которое характеризуется поражением соединительной ткани (обычно в области сердечной мышцы). В отличие от ревматоидного артрита, ревматизм не является аутоиммунным заболеванием, к его развитию обычно приводит стрептококковая инфекция.
Симптомы ревматизма включают нерегулярное сердцебиение, пониженное артериальное давление, бледность кожных покровов, посинение губ, колющие боли в груди, одышку. Ревматизм может приводить к болям и скованности в суставах, однако не вызывает их необратимое повреждение.
Что нельзя делать при ревматоидном артрите?
При ревматоидном артрите пальцев рук рекомендуется избегать поднятия тяжелых предметов из-за риска повышенной нагрузки и повреждения суставов. Другие запрещенные действия при ревматоидном артрите:
- интенсивные физические нагрузки;
- длительное пребывание в одной позе;
- занятия контактными видами спорта (футболом, баскетболом).
Также необходимо поддерживать здоровый вес, что поможет снизить механическое давление на суставы и снизить риск их разрушения. Важно избегать стресса, поскольку он может приводить к усилению воспалительных процессов в организме и воздействовать на функцию иммунной системы.
Питание при ревматоидном артрите
При ревматоидном артрите врач рекомендует соблюдение диеты для уменьшения воспаления в организме, предотвращения ожирения, поддержания здоровья сосудов и нормального функционирования иммунной системы. Запрещенные продукты при ревматоидном артрите:
- насыщенные жиры (бекон, колбаса, пальмовое масло);
- полуфабрикаты (вареники, пельмени);
- фастфуд (картофель фри, наггетсы);
- кондитерские изделия (торты, пирожные);
- снеки (чипсы, сухарики);
- хлебобулочные изделия;
- алкогольные напитки;
- жирное красное мясо (свинина, говядина, баранина);
- соль и специи.
При ревматоидном артрите рацион питания должен быть полезным и сбалансированным. Диета должна включать нежирные птицу и рыбу, свежие овощи и фрукты, цельнозерновые крупы, бобы (горох, фасоль), орехи и семена. Также в рацион нужно добавить полезные жиры, которые содержатся в красной рыбе, скумбрии, авокадо, маслинах, растительных маслах (например, оливковом).
Какие витамины нужны при ревматоидном артрите?
Витамины и минеральные комплексы не помогут вылечить заболевание, однако могут поддержать состояние суставов и улучшить общее здоровье. Полезные витамины при ревматоидном артрите:
- витамин A (ретинол). Является антиоксидантом, который поддерживает зрение, здоровье кожи и иммунную систему, помогает снизить воспаление в организме;
- витамин C. Поддерживает заживление тканей, укрепляет сосуды и улучшает иммунную систему;
- витамин E. Защищает клетки от повреждений свободными радикалами, поддерживает здоровье клеток, уменьшает дискомфорт, отечность и скованность суставов;
- витамин D. Важен для поддержания здоровья костей, оказывает положительное влияние на иммунную систему;
- витамин K. Принимает участие в процессе свертывания крови и обмене веществ.
Рыбий жир (омега-3) имеет противовоспалительные свойства и поддерживает здоровье суставов, помогает уменьшить воспаление и снизить риск развития патологий сердечно-сосудистых заболеваний при прогрессировании ревматоидного артрита. Врач также может назначить прием железа, цинка, селена и фолиевой кислоты.
Какие физические нагрузки полезны при ревматоидном артрите?
Лечение ревматоидного артрита без лекарств может включать массажи, холодные и теплые компрессы, а также физиотерапию. Однако для остановки прогрессирования заболевания и достижения ремиссии указанные методы нужно совмещать с медикаментозной терапией. Польза физических упражнений при ревматоидном артрите:
- улучшение подвижности суставов;
- предотвращение сокращения мышц;
- уменьшение скованности в конечностях;
- поддержание общей гибкости;
- увеличение диапазона движений;
- укрепление мышц вокруг суставов;
- поддержание здорового веса;
- снижение уровня воспаления в организме;
- поддержание костной плотности;
- улучшение общего здоровья;
- снижение уровня стресса;
- поддержание функции сердечно-сосудистой системы.
При планировании физической активности рекомендуется избегать выполнения интенсивных кардио-тренировок, суставных упражнений с тяжелым весом (например, приседаний с гантелями или жима от груди) или большими амплитудами движений. При ревматоидном артрите нужно отказаться от резких поворотов и наклонов, контактных видов спорта (баскетбола, футбола).
Пациентам с патологиями суставов нужно отдать предпочтение спокойным и низкоинтенсивным упражнениям, лечебной физкультуре (ЛФК), ходьбе и плаванию.
| Упражнения при ревматоидном артрите | |
| Упражнение | Описание выполнения |
| Растягивание пальцев |
|
| Круговые движения стопой |
|
| Упражнение с мячом |
|
| Ходьба с поднятием колен |
|
| Растяжка шеи |
|
| Дыхательная гимнастика |
|
Перед выполнением упражнений необходимо проконсультироваться с врачом, который может дать рекомендации по регулярности тренировок и длительности выполнения упражнений. Ревматолог также может скорректировать комплекс лечебной физкультуры с учетом диагноза.
Профилактика ревматоидного артрита
Предотвратить развитие патологии невозможно, поскольку она связана с аутоиммунными процессами, однако можно снизить риск повреждения суставов. Профилактика ревматоидного артрита:
- поддержание здорового веса;
- сбалансированный рацион питания;
- регулярная физическая активность;
- отказ от активного и пассивного курения;
- минимизация стресса;
- своевременное лечение хронических и инфекционных заболеваний.
Обнаружить патологию вовремя поможет обращение к ревматологу при первых признаках заболевания. Также рекомендуется ежегодно сдавать анализы крови для обнаружения маркеров воспаления, которые могут указывать на патологии суставов.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Ревматология в ОН Клиник Харьков Ярослава Мудрого


Ревматология ОН Клиник в других городах
Популярные вопросы
Длительность жизни при ревматоидном артрите сокращается в среднем на 10 лет. Снизить риск ухудшения качества жизни при патологии суставов можно при помощи выполнения рекомендаций врача, регулярной физической активности, сбалансированного питания.
При ревматоидном артрите во время обострения температура может повышаться до 38 градусов из-за воспалительного процесса в организме. Обычно лихорадка длится не больше одного-двух дней.
В домашних условиях можно использовать назначенные врачом таблетки, уколы и мази при ревматоидном артрите. Ревматолог также может порекомендовать прохождение курсов массажа и физиотерапии, компрессы и физические упражнения. Самолечение при артрите противопоказано, поскольку отсутствие терапии может привести к прогрессированию и распространению патологии на разные суставы.
При подозрении на аутоиммунное заболевание суставов врач направляет на исследование крови для выявления медиаторов воспаления и наличия специфических белков (антител) в организме. Показатели крови, которые повышены при ревматоидном артрите:
- С-реактивный белок;
- ревматоидный фактор;
- антитела к циклическому цитруллинированному пептиду.
При ревматоидном артрите также повышена скорость оседания эритроцитов (СОЭ). В норме СОЭ у мужчин до 50 лет составляет менее 15 мм/час, после 50 лет – до 20 мм/час, у женщин – до 20 мм/час и 30 мм/час соответственно.
Артриты – это группа заболеваний, которые характеризуются воспалением суставных поверхностей. Ревматоидный, септический, подагрический и ювениальный артриты, остеоартроз и болезнь Стилла являются видами артрита. Отличить артрит от ревматоидного артрита по симптомам сложно, поэтому при появлении боли в суставах необходимо обратиться к ревматологу.