Как понять, что у тебя запор?
Запор можно охарактеризовать как снижение частоты дефекаций по сравнению с привычным режимом опорожнения кишечника. Признаки запора:
- менее трех испражнений в неделю;
- твердый, сухой или комковатый стул;
- чрезмерное напряжение, спазмы, вздутие или боль в животе при дефекации;
- ощущение неполного опорожнения кишечника;
- тошнота.
Также при запоре может возникнуть дискомфорт, который можно описать как ощущение блокировки прямой кишки (как будто что-то мешает продвижению каловых масс). Если по меньшей мере два симптома (из вышеперечисленных) проявляются дольше трех месяцев, можно понять, что у тебя хронический запор.
Почему возникает запор?
Распространенными причинами запора являются дефицит двигательной активности, а также низкий уровень потребления воды и клетчатки. Другие причины запора:
- изменения в распорядке дня (например, частые командировки или прием пищи перед сном);
- стресс;
- несбалансированное питание (например, употребление большого количества молока или сыра);
- игнорирование позывов к дефекации;
- синдром ленивого кишечника (нарушение сокращения толстой кишки);
- эндокринные заболевания (например, гипотиреоз или сахарный диабет);
- неврологические расстройства (инсульт, рассеянный склероз или болезнь Паркинсона);
- опухоли или воспаления кишечника (например, дивертикулит или проктит);
- дисфункция мышц тазового дна;
- синдром раздраженного кишечника;
- структурные дефекты пищеварительного тракта (например, свищ или заворот кишок);
- кишечная непроходимость или псевдообструкция (временный паралич двигательной системы толстой кишки);
- психические нарушения (например, депрессия или расстройство пищевого поведения);
- травмы спинного или головного мозга;
- полиорганные заболевания (например, амилоидоз или склеродермия);
- бесконтрольный прием медикаментов (антидепрессантов, антацидов, железосодержащих, противорвотных, антигистаминных, противосудорожных, антипсихотических, обезболивающих, нестероидных противовоспалительных препаратов или лекарств от артериальной гипертензии).
У женщин дополнительными факторами риска являются беременность, при которой кишечник может испытывать давление со стороны плода, и менструации. Запоры перед месячными могут объясняться повышением уровня прогестерона, влияющего на работу желудочно-кишечного тракта. Если нормальному опорожнению мешают необъяснимые причины, диагностируется синдром затрудненной дефекации.
Рекомендации, что делать при запоре в домашних условиях
При легких формах запоров не всегда нужно обращаться к врачу. В случае отсутствия признаков осложнений и при несистематическом характере нарушения частоты дефекаций можно быстро избавиться от запора в домашних условиях.

Что делать при запоре?
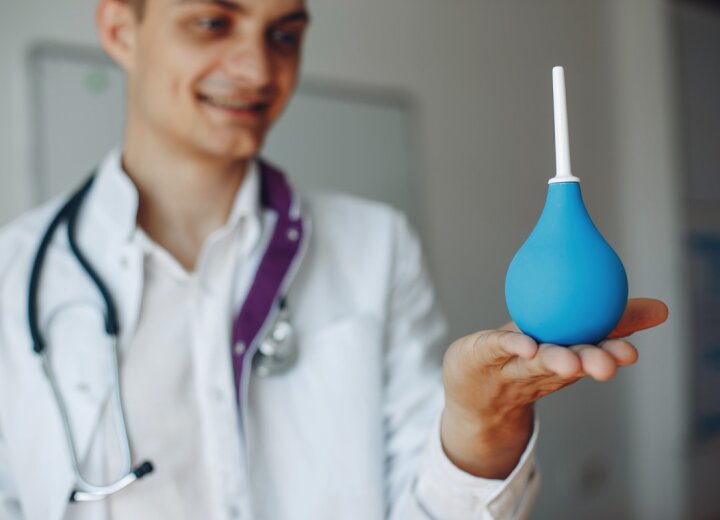
1. Сделайте клизму
Клизма — это процедура введения жидкости непосредственно в прямую кишку для вымывания скопившихся фекалий. Клизма является одним из простых и эффективных средств, которые можно применять при запоре в домашних условиях. Этапы очищающей клизмы:
- Вымыть руки и подогреть воду до комнатной температуры (готовить специальный раствор для клизмы при запорах не нужно).
- Лечь на бок, подтянув колено одной ноги к груди.
- Смазать наконечник клизмы, наполненной водой, и аккуратно ввести его в анальное отверстие.
- Ввести воду и медленно вытянуть наконечник.
- Дождаться дефекации.
В среднем время ожидания позывов составляет 15-60 минут. Чтобы очистить кишечник при запорах, достаточно клизмы небольшого объема (менее 500 миллилитров). Альтернативой домашних клизмам от запора являются готовые аптечные микроклизмы. Компоненты микроклизм, которые выпускаются в тубах со специальными наконечниками, помогают избавиться от запора примерно за час.
2. Примите слабительное
Слабительные — это лекарства от запора для взрослых и детей, которые помогают опорожнить кишечник. Классификация слабительных основана на механизме их действия.
| Виды слабительных | |
| Название | Описание |
| Слабительные, увеличивающие объем кишечника | Содержат клетчатку, которая притягивает жидкость, благодаря чему стул смягчается и увеличивается в объеме. В результате происходит стимуляция толстой кишки к сокращению и выталкиванию кала. |
| Осмотические слабительные | Вытягивают воду из других частей тела и отправляют ее в толстую кишку. По мере увеличения объема воды стул размягчается, что облегчает его прохождение по кишечнику. Распространенной разновидностью осмотических слабительных являются солевые слабительные, удерживающие воду в толстой кишке. |
| Размягчители стула (смягчающие слабительные) | Увеличивают количество воды и жира в каловых массах, способствуя их смягчению. |
| Слабительные смазочные средства | Покрывают толстую кишку, делая ее скользкой и препятствуя впитыванию воды из стула, который остается мягким. Одним из компонентов смазывающих слабительных является минеральное масло. |
| Стимулирующие слабительные | Воздействуют на нервы, которые контролируют мышцы толстой кишки, благодаря чему стимулируется их сокращение и ускоряется перемещение каловых масс по кишечнику. |
Средства от запора со слабительным действием могут выпускаться в форме таблеток, порошков, жидкостей, сиропов, суппозиториев или клизм. Время действия слабительных средств, которые удобно применять в домашних условиях, составляет от нескольких минут до нескольких часов (препаратов моментального действия не существует). Чтобы полностью опорожниться при тяжелых формах запора, может потребоваться несколько дней.
3. Пейте больше воды
Если у тебя запор, то первое, что нужно делать, — увеличить объем потребления воды. Поступление в организм достаточного количества воды (до 1500-2000 мл) в течение дня помогает поддерживать стул мягким, чтобы он легче проходил через кишечник, а также является методом профилактики обезвоживания. Если уровень потребления воды снижается, кал становится твердым, сухим и не выходит самостоятельно (при запоре, длящемся более трех дней, рекомендуется делать клизму).
4. Испражняйтесь правильно
Чтобы стул стал регулярным, необходимо правильно испражняться. Рекомендуется выработать привычку опорожнять кишечник в одно и то же время каждый день после приема пищи (например, через 15-45 минут после завтрака), которая помогает толстому кишечнику продвигать стул. Рекомендации по испражнению:
- выделять достаточное количество времени для дефекации (она не должна быть поспешной);
- ходить в туалет по мере возникновения позывов (особенно при запоре);
- избегать напряжения мышц в области таза;
- размещать ступни на возвышении (например, на низком табурете), чтобы колени были выше бедер.
Помимо подъема ног, облегчить процесс дефекации можно за счет откидывания назад и приседания. Сгибание ног при приседании способствует более легкому опорожнению из-за уменьшения напряжения в области ануса и прямой кишки.
5. Ешьте больше клетчатки
Увеличение потребления клетчатки, которая помогает пище продвигаться по желудочно-кишечному тракту, является одним из действенных и безопасных способов избавления от запора. Чтобы убрать запор, рекомендуется съедать от 18 до 34 граммов клетчатки каждый день (точное количество, зависящее от возраста, можно уточнить у диетолога). Примеры источников клетчатки:
- яблоки;
- чернослив;
- отруби;
- апельсины;
- ананасы;
- манго;
- авокадо;
- клубника;
- малина;
- фасоль;
- цельнозерновой хлеб;
- крупы.
Во многих продуктах от запора растительного происхождения (например, в яблоках) большая часть клетчатки содержится в кожуре. Чтобы не было запоров, рекомендуется есть фрукты, овощи и ягоды с кожурой. Исключения составляют продукты с несъедобной кожурой (например, перед употреблением киви при запорах нужно очистить его от кожуры).
В случаях, когда в рационе присутствует недостаточное количество источников клетчатки, можно воспользоваться безрецептурными добавками. Они могут содержать растворимую или нерастворимую клетчатку.
Растворимая клетчатка, приобретающая гелеобразную консистенцию при контакте с водой, помогает не только при запорах, но и при диарее. Нерастворимая клетчатка впитывает жидкость и помогает формировать мягкий, объемный стул, необходимый для регулярных испражнений. Клетчатка также может быть ферментированной, то есть выступать в роли питательного вещества для полезных кишечных бактерий.
6. Употребляйте пробиотики
Пробиотики — это живые бактерии и дрожжи, которые оказывают благотворное воздействие на работу пищеварительного тракта и могут помочь при запорах. Пробиотические добавки пополняют запас полезных микробов, которые помогают бороться с вредоносными бактериями, способствуют укреплению иммунной системы и восстанавливают нормальное функционирование кишечника. Источники пробиотиков:
- йогурт;
- кефир;
- творог;
- комбуча (чайный гриб);
- квашеная капуста.
Также после согласования с врачом можно приобрести готовые пробиотики (например, содержащие бактерии L. acidophilus, L. rhamnosus, L. casei, L. plantarum, Bifidobacterium longum и Bifidobacterium breve). Безрецептурные пробиотики выпускаются в виде диетических добавок (например, капсул, жидкостей или порошков).
7. Пейте кофе
Кофе обладает способностью усиливать моторику желудочно-кишечного тракта и повышать активность пробиотиков. В его составе присутствуют кислоты, которые повышают уровень гормона гастрина, стимулирующего работу кишечной мускулатуры. Примерно у 29% людей, регулярно употребляющих кофе, возникают позывы к дефекации после порции напитка (через несколько минут или часов).
8. Избегайте молочных продуктов
В молоке большинства млекопитающих содержится лактоза (дисахарид). Непереносимость лактозы может проявляться болью в животе, метеоризмом, диарей, тошнотой, рвотой и запором. Механизм возникновения запора при непереносимости лактозы может быть связан с метаном, который вырабатывается кишечными бактериями при употреблении молока.
Еще одним фактором, способствующим возникновению запоров, является аллергия на белки коровьего молока, на фоне которой замедляется дефекация. Исключение из меню коровьего молока и продуктов на его основе рекомендуется при запорах, не поддающихся лечению слабительными средствами и клетчаткой.
9. Проверьте состав своих лекарств
Одной из причин запора является прием некоторых категорий медицинских препаратов. Лекарства, которые могут вызвать запор:
- опиоидные обезболивающие средства;
- нестероидные противовоспалительные препараты;
- антидепрессанты;
- антациды, содержащие кальций или алюминий;
- препараты железа;
- антигистаминные препараты;
- противорвотные средства;
- лекарства от артериальной гипертензии;
- противосудорожные препараты;
- антипсихотические средства.
Если запор провоцируется лекарствами, необходимо обратиться к врачу, который их назначил. Избавиться от запора можно за счет отмены или коррекции схем приема медикаментов.
10. Больше двигайтесь и делайте упражнения
Поддержание двигательной активности способствует продвижению стула по толстой кишке и снижению риска возникновения запоров. Отказ от малоподвижного образа жизни является безопасным методом, который помогает сходить по-большому при запоре без слабительного.
Рекомендуемая продолжительность физических нагрузок составляет 150-300 минут в неделю (чем ниже интенсивность занятий, тем выше должна быть их длительность). Чтобы повысить эффективность упражнений от запора, нагрузки необходимо распределять равномерно по дням недели. При отсутствии противопоказаний можно заниматься спортом.
Как быстро сходить в туалет при запоре?
Чтобы быстро сходить в туалет при запоре, можно принять стимулирующее слабительное. Препараты от запора (например, таблетки или капли быстрого действия) вызывают сокращение мышц кишечника, отвечающих за движение каловых масс. Распространенные побочные эффекты стимулирующих слабительных, не предназначенных для систематического применения, включают спазмы и диарею. Сильные слабительные быстрого действия могут применяться в домашних условиях только после консультации проктолога.
Что еще может помочь облегчить запор в домашних условиях?
Домашние средства можно использовать в качестве дополнительных средств стимуляции дефекации, однако они не гарантируют немедленного облегчения. Вспомогательные методы, помогающие от запора в домашних условиях:
- наклоны вперед (руки находятся на бедрах);
- дыхание через рот (для снятия напряжения) с выпячиванием живота при выдохе;
- расслабление ягодичных мышц для более легкого прохождения кала через анальный сфинктер;
- удерживание спины в прямом положении;
- посещение туалета сразу после появления позывов к дефекации.
Обязательным элементом мероприятий, помогающих бороться с запором, является обильное питье. Исключение составляют сладкие напитки и алкоголь. Чтобы оценить влияние разных продуктов на работу пищеварительной системы при запорах, можно вести дневник питания.
Что делать при запоре беременным?
До 39% женщин страдают запором при беременности. Чаще всего запоры возникают в третьем триместре, когда растущий плод оказывает наибольшее давление на кишечник. Независимо от степени тяжести запора у беременной женщины, он не может навредить ребенку. Средства от запора во время беременности и после родов:
- употребление клетчатки (до 25-30 граммов в день);
- увеличение объема потребляемой воды (до 2,5 литра в сутки);
- умеренные физические упражнения (не менее трех раз в неделю по 20-30 минут);
- контроль потребления железа.
Перед использованием каких-либо препаратов от запора (например, глицериновых свечей) следует проконсультироваться с врачом. Также нужно срочно посетить проктолога и сделать диагностику в случае появления сильных болей, сопровождающих запор при беременности.
Если беременность является единственной причиной запора, то для нормализации стула, как правило, требуется несколько недель. Иногда запор может проявляться до трех месяцев после родов.
Что делать при запоре у новорожденных?
Одними из причин запоров у младенцев являются изменения в рационе (в частности, введение в меню молочной смеси или пюре). Признаки запора у новорожденных:
- снижение частоты дефекации;
- изменение внешнего вида стула (он может становиться сухим, твердым и гранулированным);
- усиление натуживания, выгибание спины и плач при дефекации;
- вздутие или спазмы живота.
При запоре у грудничка можно сделать гимнастику для ног (упражнение «велосипед»), легкий массаж живота, искупать ребенка в теплой ванне или дать ему 30-60 мл натурального яблочного, виноградного, грушевого или черносливового сока (при отсутствии аллергии). Как только стул приобретет жидкую консистенцию, следует исключить соки из меню.
Если в прикорм входит рис, его рекомендуется заменить пшеничной, ячменной кашей или овсянкой (рис является одним из продуктов, которые вызывают запор у младенцев). Также следует увеличить объем потребления воды между кормлениями.
В случаях, когда изменение рациона питания ребенка не помогает избавиться от запора, по согласованию с педиатром можно применять глицериновые свечи для детей (нерегулярно). К числу пероральных средств от запора, которые удобно давать маленьким детям, относятся капли. При запорах у младенцев не рекомендуется использовать минеральное масло, стимулирующие слабительные или клизмы из-за высокого риска побочных эффектов.
Что дать ребенку от запора в домашних условиях?
Чтобы помочь ребенку при запоре в домашних условиях, нужно проанализировать возможные факторы риска и исключить их воздействие. Причинами запоров у детей могут быть изменения в рационе, распорядке дня, малоподвижный образ жизни, а также игнорирование позывов к дефекации (например, на фоне страха перед походом в туалет, болезненными испражнениями или из-за нежелания прерывать игры). Домашние средства от запора у детей:
- поощрение физической активности;
- регулярное посещение туалета (например, после еды или перед сном);
- диета (при запорах рекомендовано ежедневное употребление фруктов и овощей, отказ от молока при непереносимости лактозы, а также переориентация с твердой пищи на жидкости и пюре).
Рекомендуемое потребление пищевых волокон составляет 14 граммов на каждые 1000 килокалорий в рационе ребенка. К числу источников пищевых волокон, которые не рекомендованы при запорах, относятся бананы. Помимо клетчатки, бананы содержат крахмал, поэтому они могут усугубить запор.
При запорах у детей необходимо сохранять спокойствие, чтобы поход в туалет воспринимался не как стрессовая ситуация, а как неотъемлемая часть ежедневного распорядка. Следует убедиться, что ребенок не испытывает страха, дискомфорта или беспокойства при пользовании туалетом. В случае необходимости можно задействовать систему поощрений (например, при приучении к горшку или при переходе от горшка к унитазу). Важно помнить, что в детском возрасте недопустимо применение любых (даже самых действенных) народных средства от запоров, которые предназначены для взрослых.
Что делать при запорах у пожилых людей?
Хронический запор диагностируется у 15-30% пациентов старше 60 лет. Причины запоров у пожилых людей:
- дефицит физической активности;
- игнорирование позывов к дефекации;
- ректальная гипочувствительность;
- низкая калорийность рациона;
- полипрагмазия (параллельный прием нескольких лекарств для лечения одного заболевания);
- слабость мышц брюшного пресса и тазового дна;
- ухудшение моторики толстой кишки вследствие старения организма;
- опухоли кишечника;
- хронические заболевания (например, ишемическая болезнь сердца, сахарный диабет, болезнь Паркинсона, рассеянный склероз, хроническая почечная недостаточность, гипотиреоз).
При запорах у пожилых людей следует увеличить потребление воды, продуктов, богатых клетчаткой, повысить физическую активность, а также выделять достаточное количество времени для опорожнения кишечника утром и после еды. В случае необходимости можно использовать осмотические и стимулирующие слабительные (например, свечи от запора для пожилых людей) по назначению проктолога. К любым народным средствам от запоров у пожилых людей следует относиться с осторожностью, поскольку эффект от их применения не всегда подтверждается соответствующими научными исследованиями.
Что делать при хроническом запоре?
Чтобы вылечить хронический запор, нужно обратиться к проктологу. Врач проведет диагностику, которая поможет уточнить причины сбоев в работе желудочно-кишечного тракта, и назначит лекарства от запора. Заболевания и патологические состояния, которые могут вызвать хронический запор:
- дивертикулит;
- недостаточная или чрезмерная активность щитовидной железы;
- диабет;
- уремия (интоксикация вследствие почечной недостаточности);
- гиперкальциемия;
- рак кишечника;
- синдром раздраженного кишечника;
- нарушение координации мышц тазового дна;
- травмы спинного мозга;
- повреждения нервов;
- рассеянный склероз;
- болезнь Паркинсона;
- инсульт;
- синдром ленивого кишечника (толстая кишка плохо сокращается и задерживает кал);
- кишечная непроходимость;
- свищи пищеварительного тракта;
- заворот кишок;
- амилоидоз (нарушение белкового обмена);
- системная красная волчанка;
- психические заболевания и нарушения (в частности, депрессия и расстройство пищевого поведения).
Препараты для нормализации работы кишечника при запорах могут использоваться только по назначению проктолога. При хроническом запоре, копростазе не рекомендуется улучшать перистальтику кишечника народными средствами, поскольку риск побочных эффектов может превышать потенциальную пользу от их использования.
Когда следует обратиться к врачу при запоре?
Экстренная врачебная помощь при запоре требуется, если он сопровождается сильной болью в животе (в том числе, во время дефекации). Другие показания для консультации врача при запорах:
- кровь в стуле;
- необъяснимая потеря веса;
- неспособность опорожнить кишечник;
- постоянная усталость.
Также следует записаться на прием гастроэнтеролога или проктолога, если проблемы с опорожнением кишечника наблюдаются в течение трех недель, а лечение запора в домашних условиях не помогает. Еще одним показанием для обращения к врачу является нарушение повседневной деятельности (например, снижение работоспособности) вследствие запора.
Что нельзя есть при запорах?
Рацион питания оказывает непосредственное влияние на работу пищеварительного тракта при нарушении его моторики. Продукты, которые могут вызвать запор:
- обработанное мясо (например, колбасы);
- жареные блюда;
- рафинированные углеводы (например, белый хлеб, макароны, картофель);
- замороженные блюда (например, пицца);
- жирные продукты (яйца, масло, сыр);
- выпечка (например, пончики, торты);
- фастфуд (хот-доги, чипсы, картофель фри).

Запрещенные и разрешенные продукты при запорах
Также при запорах не следует есть продукты, которые могут спровоцировать пищевую аллергию. При запорах ограничения распространяются не только на продукты, но и на напитки (в частности, не рекомендуется пить алкоголь и соки, в составе которых присутствует добавленный сахар).
Что не следует делать при запоре?
При запоре категорически не рекомендуется нарушать врачебные предписания, дозировки и схемы применения медикаментов (например, свечей от запора). Другие действия, которых следует избегать при запоре:
- сокращение потребления воды (сопровождается повышенным риском обезвоживания);
- переедание или пропуск приемов пищи;
- откладывание опорожнения кишечника при позывах;
- отказ от физических нагрузок;
- применение народных средств от запора без согласования с врачом.
Также не следует пользоваться гаджетами или читать во время пребывания в туалете. Переключение внимания на сопутствующие занятия может привести к ухудшению обмена нервными импульсами между кишечником и мозгом и усугубить запор.
Выводы
- Запор — это снижение частоты дефекаций. При запоре человек ходит в туалет «по-большому» меньше трех раз в неделю твёрдым, сухим или комковатым стулом, что сопровождается болью, вздутием или ощущением неполного опорожнения.
- Если симптомы запора сохраняются более трех месяцев, это может свидетельствовать о хроническом запоре.
- К причинам запора могут относиться малоподвижный образ жизни, несбалансированное питание, стресс, злоупотребление слабительными средствами, гормональные нарушения и другие факторы.
- При запоре рекомендуется увеличить потребление клетчатки, пить достаточное количество воды, регулярно заниматься физическими упражнениями. При неэффективности домашних методов следует обратиться к врачу (семейному врачу, терапевту, проктологу, гастроэнтерологу) для диагностики и лечения.
- Частое использование слабительных средств может привести к зависимости и ухудшению функции кишечника.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Проктология в ОН Клиник Одесса (Центр)


Проктология ОН Клиник в других городах
Популярные вопросы
Запор — один из распространенных послеоперационных симптомов. Основными факторами риска являются сокращение потребления пищи и жидкости, а также снижение двигательной активности после хирургического вмешательства. Рекомендации при запорах после операции:
- увеличение потребления воды. Чтобы сходить в туалет, нужно выпивать до двух литров воды в день при отсутствии противопоказаний (в том числе, не менее одного стакана после пробуждения);
- употребление протертых тушеных фруктов или сухофруктов (например, при запоре после операции можно употреблять чернослив);
- увеличение двигательной активности (можно начать с коротких прогулок);
- контроль положения тела при дефекации;
- быстрое реагирование на позывы;
- прием слабительных.
Методы, которые помогают сходить в туалет при запоре после операции, можно применять в домашних условиях только после согласования с врачом. Также важно соблюдать послеоперационные ограничения, каждое из которых имеет определенный период действия.
Действие слабительных средств, которые можно выпить от запора дома, является индивидуальным. Рекомендуется начать с объем-образующего слабительного. Если стул остается твердым, в качестве дополнения можно принять осмотическое слабительное. При отсутствии эффекта рекомендован прием стимулирующего слабительного в дополнение к препарату от запора, увеличивающему объем стула. Все схемы приема быстрых слабительных в домашних условиях нужно согласовывать с проктологом.
Первое, что нужно делать при сильном запоре, — срочно посетить проктолога. Несвоевременное начало терапии при сильных запорах может быть причиной осложнений. Если ничего не делать и игнорировать запор, на его фоне может возникнуть геморрой, анальные трещины, каловые завалы или дивертикулит. Также не исключается повреждение мышц тазового дна и стрессовое недержание мочи.
Если ничего не помогает от запора (в частности, домашние, рецептурные и безрецептурные средства), следует записаться на консультацию проктолога. При запоре, который не поддается лечению в течение трех недель, важно пройти обследование. Своевременная диагностика позволит подтвердить или исключить наличие заболеваний и патологических состояний, которые могут вызвать запор (например, синдрома раздраженного кишечника, гипертиреоза, гиперкальциемии, целиакии).
Касторовое масло, содержащее рицинолевую кислоту, является одним из средств от запора, которое оказывает слабительное действие и помогает мышцам кишечника перемещать стул. Недостатком масла является высокая вероятность побочных эффектов (в частности, вздутия живота, сильных кишечных спазмов, диареи и рвоты). Информация о том, как пить касторовое масло от запора, присутствует в аннотации к средству. Касторовое масло не предназначено для регулярного использования и противопоказано при индивидуальной непереносимости, беременности, кормлении грудью и заболеваниях желудочно-кишечного тракта. Перед тем, как принимать касторовое масло, можно рассмотреть альтернативные средства от запора и проконсультироваться с врачом.