Що таке контрацепція?
Контрацепція — це сукупність засобів, призначених для запобігання небажаній вагітності. Під час вибору способу контрацепції важливо враховувати вік, загальний стан здоров'я, репродуктивні плани, побічні ефекти і ризики, а також наявність або відсутність захисту від ЗПСШ.
Для чого потрібно оберігатися?
Контрацепція застосовується для зниження можливості зачаття і розвитку ембріона. Бар'єрні методи контрацепції (презервативи) використовуються для запобігання зараження венеричними захворюваннями (наприклад, хламідіозом, герпесом, трихомоніазом).
Методи контрацепції
Методи контрацепції розрізняють залежно від принципу їхньої дії на репродуктивну систему.
| Методи контрацепції | ||
| Метод | Види | Принцип дії |
| КОК, міні-пілі, пластирі, гормональна ВМС (внутрішньоматкова спіраль) | Пригнічення овуляції, зміна слизової оболонки матки, згущення цервікального слизу | |
| Жіночі та чоловічі презервативи, вагінальна діафрагма, цервікальний ковпачок | Створення фізичного бар'єру для запобігання контакту сперми і яйцеклітини | |
| Хірургічна контрацепція | Чоловіча стерилізація
| Перерізання і перев'язування сперміальних проток, які переносять сперматозоїди з яєчок до сім'явивідних проток, через які сперма виходить з організму під час еякуляції |
| Жіноча стерилізація | Перекриття або перерізання труб для блокування шляху сперми до яйцеклітини | |
| Природна контрацепція | Симптотермальний метод контрацепції | Передбачає оцінку трьох чинників — розрахунок овуляції, вимірювання базальної температури та спостереження за цервікальним слизом |
| Лактаційна аменорея
| Метод контрацепції підходить при дотриманні трьох умов: менше шести місяців після пологів, аменорея (відсутність місячних) і грудне вигодовування | |
| Хімічний метод контрацепції | Гель, крем або свічки з активним інгредієнтом | Знищення або утруднення руху сперматозоїдів |
Для зручності ми надаємо нашу таблицю у вигляді ілюстрації. Ви можете зберегти її або відправити знайомим у разі потреби.
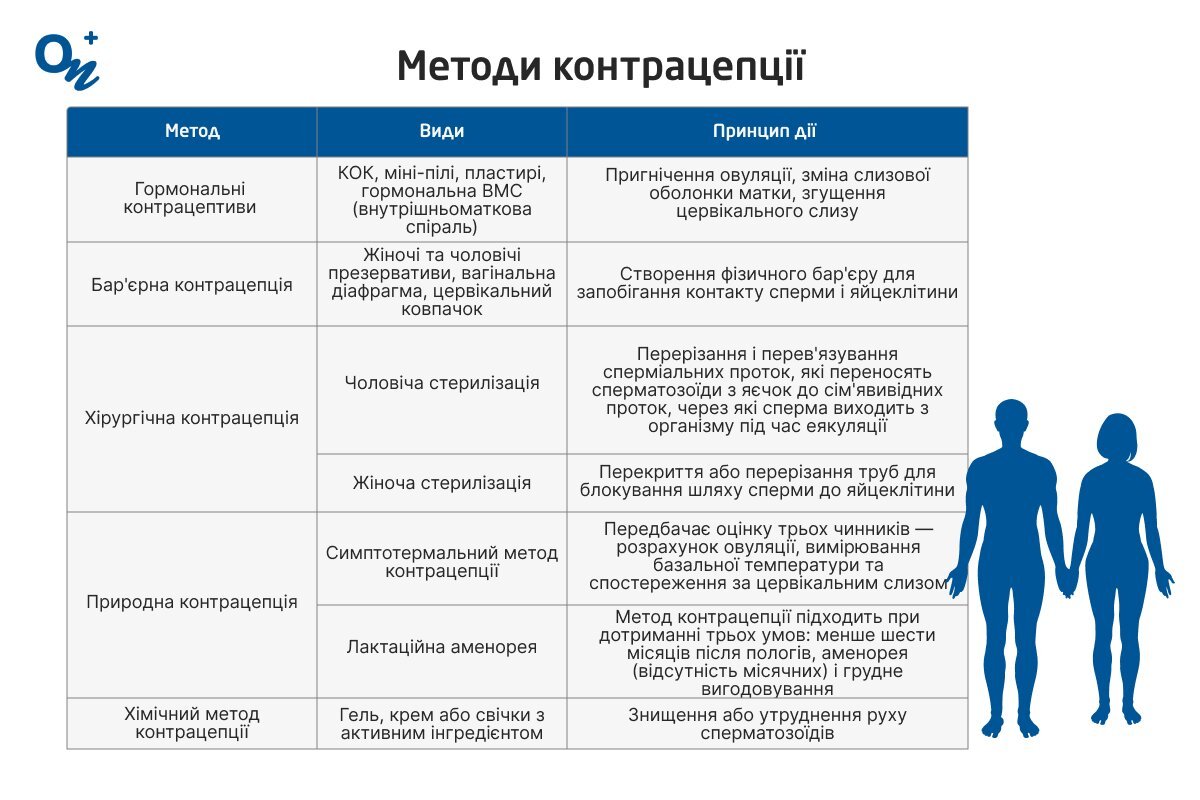
Методи контрацепції - ua
Також виділяють екстрену контрацепцію, яка передбачає пероральне вживання таблетки з великою дозою гормону левоноргестрелу (синтетичного прогестину). Залежно від типу препарату таблетка впливає на цервікальний слиз, знищує сперматозоїди або стоншує ендометрій.
Види та відмінності контрацептивних препаратів
Контрацептивні засоби можуть класифікуватися за типом, можливістю захисту від венеричних захворювань, ризиком побічних ефектів.
| Види контрацепції | ||||
| Критерії для порівняння | Вплив на організм жінки | |||
| Метод контрацепції | Вид контрацепції | Захист від ЗПСШ | Побічні ефекти | Системна дія на організм |
| Гормональна контрацепція | КОК | немає | головні болі, нудота, чутливість грудей | так |
| Міні-пілі | немає | зміна ваги, акне, збільшення росту волосся | так | |
| Пластирі | немає | нерегулярні місячні, болі в грудях і животі, різкі перепади настрою | так | |
| Ін'єкції | немає | головні болі, підвищена нервозність, акне | так | |
| Імпланти | немає | перепади настрою, біль у грудях, порушення менструального циклу | так | |
| Внутрішньоматкові спіралі | Гормональна | немає | нерегулярні місячні | ні |
| Негормональна | немає | посилення менструальних спазмів і підвищення рясності місячних | ні | |
| Бар'єрна контрацепція | Жіночі презервативи | є | дискомфорт і неприємні відчуття | ні |
| Чоловічі презервативи | є | алергічна реакція, дискомфорт | ні | |
| Вагінальна діафрагма | немає | відчуття тиску і дискомфорту в піхві | ні | |
| Цервікальний ковпачок | немає | дискомфорт у ділянці статевих органів | ні | |
| Сперміциди | немає | подразнення піхви та пеніса | ні | |
| Природна контрацепція | Лактаційна аменорея | немає | відсутні | ні |
| Симптотермальний метод | немає | відсутні | ні | |
| Хірургічна контрацепція | Вазектомія (чоловіча стерилізація) | немає | біль, дискомфорт, набряк і синці в ділянці мошонки | ні |
| Жіноча стерилізація | немає | зміни менструального циклу, біль і дискомфорт у нижній частині живота | ні | |
Переваги контрацептивів різних видів
Переваги методів контрацепції можуть бути пов'язані з можливістю їхнього застосування одразу після пологів і під час грудного вигодовування, використання для лікування гінекологічних і дерматологічних захворювань.
| Переваги контрацептивів | |
| Засіб контрацепції | Плюси |
| Чоловічі та жіночі презервативи | Захист від ЗПСШ, можливість використання з партнеркою після пологів і під час ГВ |
| Оральна контрацепція | Запобігання ризику раку, використання для лікування захворювань (наприклад, акне) |
| Міні-пілі | Менш болючі і мізерні місячні, можливість прийому відразу після пологів, підходять для жінок, які не можуть приймати протизаплідні з естрогеном |
| Контрацептивні імпланти | Тривале використання, візуальна непримітність, зменшення рясних місячних, можливість застосування під час грудного вигодовування |
| Економічно вигідна, тривале використання, зниження ризику раку шийки матки, ендометрія, яєчників та запальних захворювань органів малого таза, зменшення рясних менструальних кровотеч, полегшення спазмів і болю при ендометріозі | |
| Піхвова діафрагма | Багаторазовість, низькі експлуатаційні витрати, негормональні, відсутність побічних ефектів, підходить для спонтанних статевих актів (оскільки встановити діафрагму можна за одну-дві години до сексу) |
| Контрацептивні свічки | Невисока ціна, простота використання, негормональні, можуть використовуватися, як змазка |
| Контрацептивний пластир | Зручність у використанні, зменшення менструальних спазмів і симптомів ПМС, більш короткі та мізерні місячні, а також легке припинення використання |
| Контрацептивний ковпачок | Багаторазовість, доступна ціна, можливість використання під час повторного статевого акту протягом 48 годин, негормональний, підходить для спонтанних статевих актів (оскільки встановити діафрагму можна за шість годин до сексу) |
| Підшкірна контрацепція | Довгостроковий захист, відсутність необхідності застосування контрацептиву щодня або перед кожним статевим актом |
| Календарний метод контрацепції | Відсутність необхідності використовувати препарати або ін'єкції |
| Екстрена контрацепція | Можливість застосування після незахищеного статевого акту |
Недоліки різних методів контрацепції
Недоліки контрацептивів зазвичай включають відсутність захисту від ЗПСШ, необхідність частої заміни, неефективність, а також побічні ефекти, протипоказання і ризики під час застосування.
| Недоліки контрацептивів | |
| Засіб контрацепції | Мінуси та можливі побічні ефекти |
| Чоловічі та жіночі презервативи | Необхідність використання перед кожним статевим актом, ризик розриву, неможливість застосування в разі алергії на латекс |
| Оральна контрацепція | Відсутність захисту від ЗПСШ, ризик побічних ефектів, наявність протипоказань |
| Міні-пілі | Зупиняють, але не запобігають овуляції, ризик позаматкової вагітності, відсутність захисту від ЗПСШ, необхідність вживання в один і той самий час, зниження ефективності під час комбінації з деякими ліками (наприклад, від ВІЛ) |
| Контрацептивні імпланти | Ризик шкірної інфекції в місці встановлення імпланта, ймовірність посилення акне, необхідність звернення до лікаря для видалення, відсутність захисту від ЗПСШ, несумісність з антибактеріальними препаратами |
| Внутрішньоматкова спіраль | Відсутність захисту від ЗПСШ, порушення менструального циклу, жорсткість ниток спіралі (можуть відчуватися під час статевого акту протягом кількох місячних), ризик розвитку кіст яєчників |
| Піхвова діафрагма | Ризик зміщення під час статевого акту і настання вагітності, алергічної реакції на матеріал чаші або сперміциду, ушкодження слизової оболонки піхви, відсутній захист від ЗПСШ, а також дискомфорт під час першого використання (через відсутність навичок зі встановлення) |
| Контрацептивні свічки | Необхідність повторного застосування перед кожним статевим актом, відсутність захисту від ЗПСШ, ризик болю, подразнення та інфекції сечовивідних шляхів |
| Контрацептивний пластир | Підвищує ризик подразнення шкіри над і навколо пластиру, тромбів, відсутність захисту від ЗПСШ, необхідність заміни пластиру щотижня, видимість контрацептиву на тілі |
| Контрацептивний ковпачок | Ризик подразнення піхви, необхідність вилучення через дві доби, відсутність захисту від ЗПСШ |
| Підшкірна контрацепція | Відсутність захисту від ЗПСШ, нерегулярні менструальні цикли, неможливість швидкого скасування дії контрацептиву, часті побічні ефекти |
| Необхідність підрахунку циклу, невисока ефективність | |
| Екстрена контрацепція | Неможливість частого використання, побічні ефекти |
Як визначити ефективність контрацепції?
Ефективність методу контрацепції можна визначити за допомогою індексу Перля. Він показує кількість вагітностей, що сталися під час використання конкретного методу контрацепції на 100 жінок протягом одного року регулярного статевого життя. Найефективнішими вважаються методи, у яких індекс не перевищує одиницю. За індексу від двох до п'яти контрацептив вважається досить надійним.
| Визначення ефективності контрацепції | |||
| Критерії для порівняння | Індекс Перля | ||
| Метод контрацепції | Вид контрацепції | Ідеальне використання | Звичайне використання |
| Гормональна контрацепція | КОК | 0,3 | 7 |
| Міні-пілі | 1,1 | 13 | |
| Пластирі | 0,3 | 7 | |
| Ін'єкції | 0,2 | 6 | |
| Імпланти | 0,1 | 0,1 | |
| Внутрішньоматкові спіралі | Гормональна | 0,5 | 0,7 |
| Негормональна | 0,6 | 0,8 | |
| Бар'єрна контрацепція | Жіночі презервативи | 5 | 21 |
| Чоловічі презервативи | 2 | 13 | |
| Вагінальна діафрагма | 6 | 12 | |
| Цервікальний ковпачок | 6 | 12 | |
| Сперміциди | 6 | 21 | |
| Природна контрацепція | Лактаційна аменорея | 0,9 | 7,5 |
| Симптотермальний метод | 0,9 | 2 | |
| Хірургічна контрацепція | Чоловіча стерилізація | 0,1 | 0,15 |
| Жіноча стерилізація | 0,5 | 0,5 | |
Ідеальне використання передбачає виконання інструкції з експлуатації (наприклад, заміну спіралі через сім-десять років, приймання таблеток в однаковий час без пропусків). При звичайному застосуванні індекс значно підвищується, що зменшує його ефективність.
Чоловічі презервативи
Чоловічі презервативи — вид бар'єрної контрацепції, що надівається на статевий член. Презерватив запобігає проникненню сперматозоїдів у матку і заплідненню яйцеклітини. Етапи використання контрацепції для чоловіків:
- Перевірте упаковку на наявність зовнішніх пошкоджень і термін придатності.
- Відкрийте упаковку руками (уникайте відкриття зубами, порізів або сильного розтягування презерватива).
- Переконайтеся, що презерватив розправлений, і покладіть його кільце на кінчик пеніса.
- Утримуючи презерватив за кільце, іншою рукою почніть розгортати його вздовж статевого члена.
- Залиште місце для сперми. На кінці презерватива має залишитися невеликий вільний кінчик (приблизно один см), щоб забезпечити місце для збору еякулянта.
- Правильно зафіксуйте. Після надягання переконайтеся, що презерватив щільно прилягає до пеніса і не ковзає.
Презерватив потрібно зняти після еякуляції, але перед повним ослабленням ерекції. Для зняття презерватива утримуйте його за кільце, не тягніть різко, щоб уникнути розриву.
Жіночі презервативи
Жіночий презерватив — бар'єрний вид контрацепції, являє собою гнучку, тонку плівку з поліуретану або нітрилу. Контрацептив розміщується в піхву для запобігання вагітності та захисту від статевих інфекцій. Етапи використання жіночого презерватива:
- Знайдіть зручну позицію для вставки презерватива (сидячи, стоячи або лежачи на спині з піднятими ногами).
- Зсуньте внутрішнє кільце презерватива, щоб він став нагадувати вісімку.
- Вставте стиснутий вісімкою кінець презерватива в піхву (як тампон) і переконайтеся, що внутрішнє кільце повністю увійшло.
- Розправте презерватив, акуратно пересуваючи зовнішню частину контрацептива вгору в напрямку шийки матки.
- Переконайтеся, що презерватив щільно прилягає до стінок піхви і покриває шийку матки.
Після статевого акту акуратно вставте палець між стінкою піхви і зовнішнім кільцем презерватива, щоб уникнути випадкового потрапляння сперми в піхву. Потім витягніть презерватив, тримаючи його за зовнішнє кільце.
КОК (оральна контрацепція)
КОК — оральна контрацепція, яка передбачає пероральний прийом таблеток, що містять естроген і прогестин. Види оральної контрацепції:
- пакет звичайного циклу. Передбачає приймання 21 або 24 активних таблеток і чотирьох або семи неактивних. Кровотеча виникає щомісяця;
- пакет подовженого циклу. Упаковки містять 84 активних і сім неактивних таблеток. Кровотечі виникають чотири рази на рік;
- пакет із безперервним дозуванням. Таблетки приймають щодня в один і той самий час без перерв. Місячні можуть припинятися повністю.
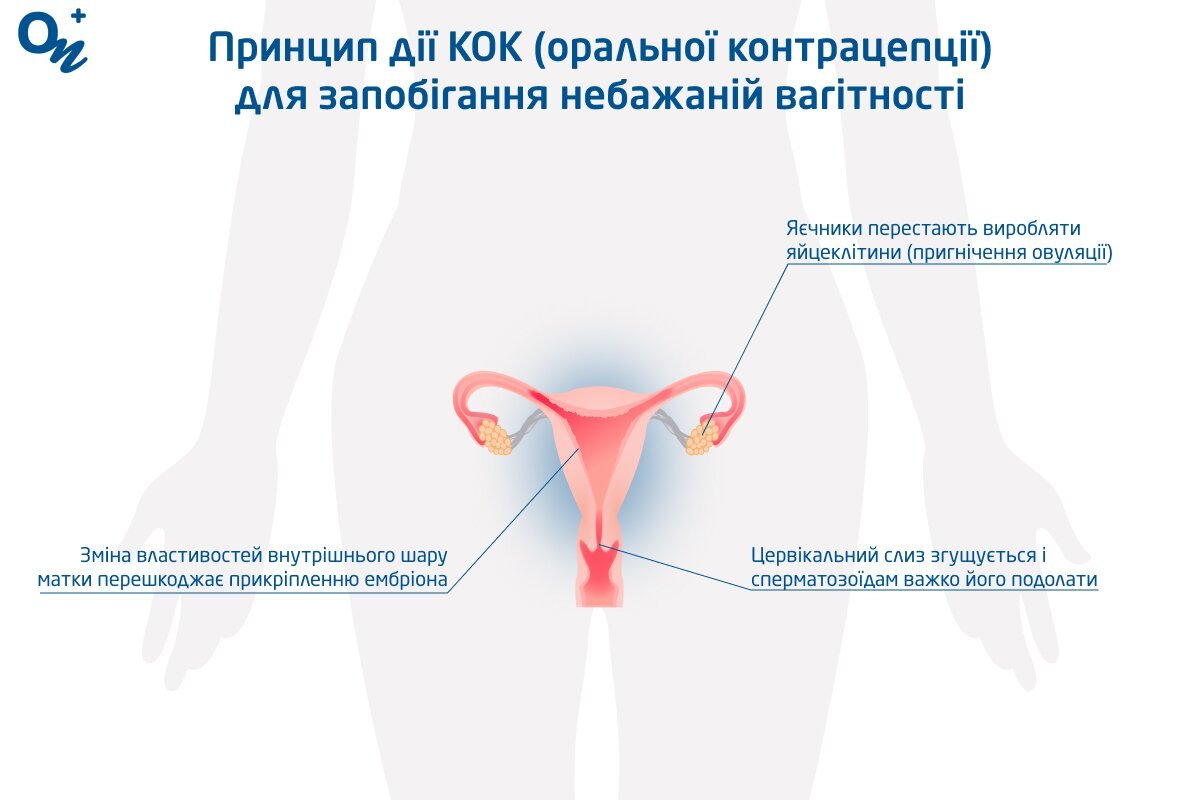
Принцип дії КОК (оральної контрацепції)
Комбіновані оральні контрацептиви можуть використовуватися для лікування ПМС, акне і надмірного росту волосся, болісних місячних (дисменореї), зменшення продукції андрогенів при синдромі полікістозних яєчників. Також КОК зменшує ризик раку яєчників та ендометрія, позаматкової вагітності, доброякісних пухлин молочної залози та кіст яєчників.
Міні-пілі
Міні-пілі — це гормональний контрацептив, який містить штучну форму гормону прогестерону і приймається перорально. Гормон зупиняє овуляцію і згущує цервікальний слиз, роблячи запліднення яйцеклітини і її прикріплення до ендометрія практично неможливим.
Під час прийому пероральної контрацепції з прогестинами, на відміну від КОК, не потрібно робити перерв між упаковками. Пити таблетки потрібно в один і той самий тригодинний період (наприклад, з 12 до 15 дня), оскільки тіло засвоює прогестин швидше за інші гормони.
Метод контрацепції підходить у разі ГВ (грудного вигодовування), підвищеного кров'яного тиску, ризику тромбів. Протипоказання до міні-пілі:
- патологічна вагінальна кровотеча;
- хронічні хвороби печінки (наприклад, цироз, гепатит);
- рак молочної залози;
- жовтяниця.
Знизити ефективність міні-пілі можуть ліки від ВІЛ або для контролю судом. Під час приймання протизаплідних важливо уникати паління через підвищення ризику інсульту та інфаркту. Побічні ефекти міні-пілі можуть включати зміну ваги, акне, збільшення росту волосся, болючість молочних залоз, нудоту і головний біль, кісти яєчників.
Акційні пропозиції та новини

Контрацептивні імпланти
Контрацептивний імплант — гнучкий стрижнеподібний пристрій завдовжки близько чотирьох см, який лікар вводить у внутрішню частину плеча. Контрацептив постійно вивільняє гормон прогестерон, який запобігає вивільненню яйцеклітини яєчником, згущує слиз у шийці матки та стоншує слизову оболонку матки.
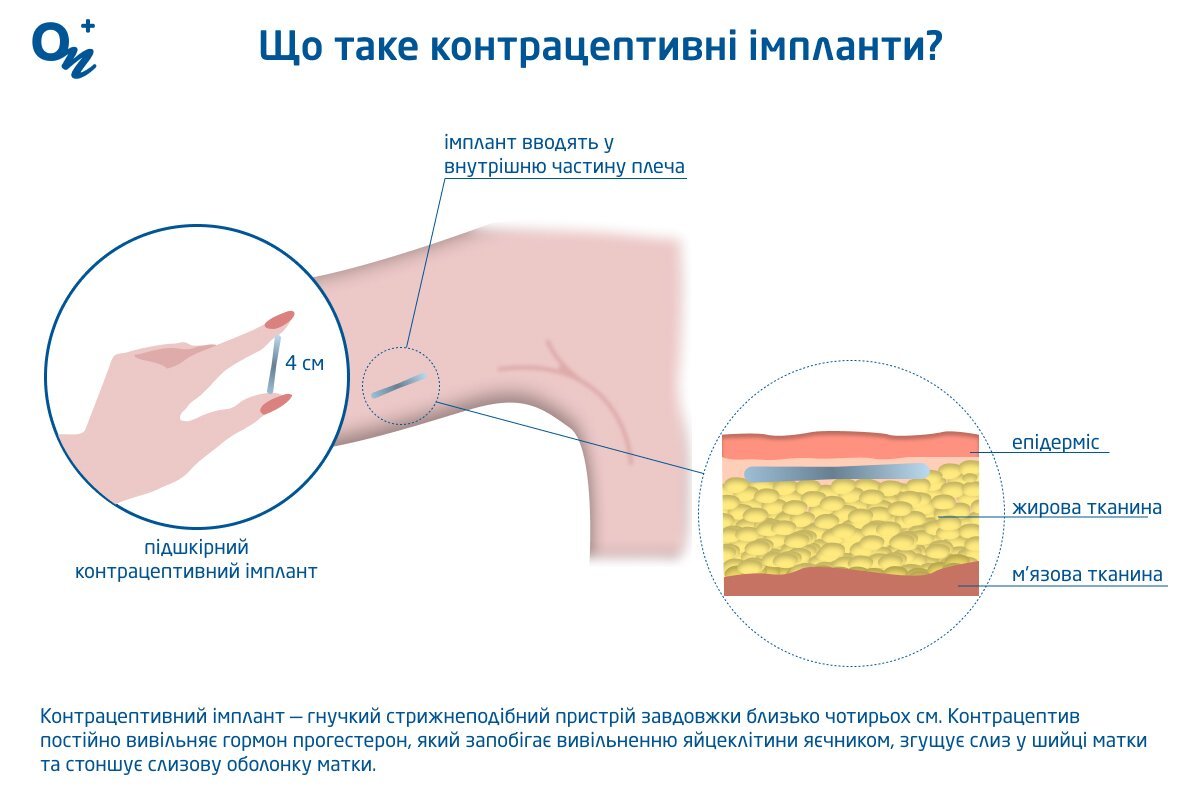
Контрацептивний імплант
Під час проведення процедури лікар знеболює плече і вводить підшкірний контрацептивний імплант за допомогою спеціального пристрою, схожого на голку. Встановлення імпланта триває кілька хвилин. Носити контрацептив можна протягом трьох років. Можливі побічні ефекти імпланта:
- порушення менструального циклу;
- акне;
- головні болі;
- перепади настрою;
- біль у грудях.
Протипоказаннями до імпланту можуть бути патологічні вагінальні кровотечі, рак молочної залози, хронічні захворювання печінки (наприклад, цироз). Використання контрацептиву може призвести до нерегулярності або повної зупинки місячних. Встановлювати та витягувати імплант повинен лікар.
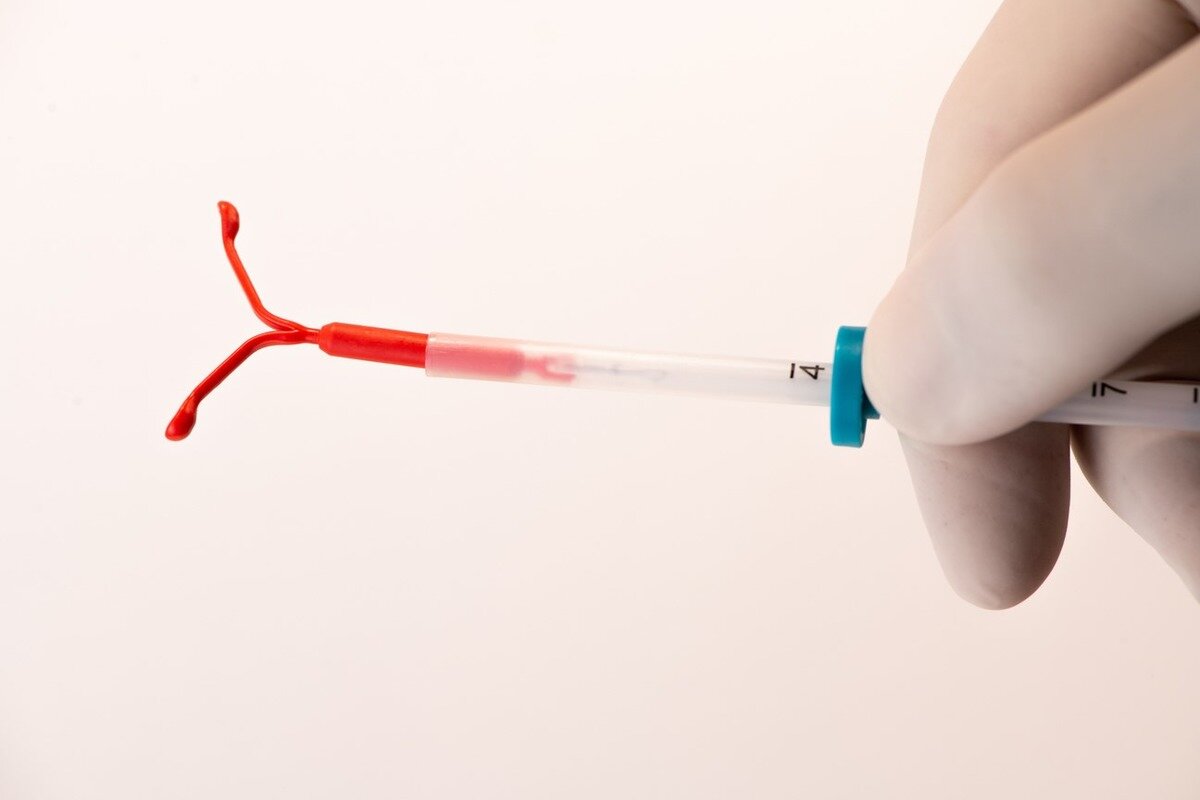
Контрацептивна внутрішньоматкова спіраль (ВМС)
Внутрішньоматкова спіраль (ВМС) — це протизаплідний засіб, який встановлюється в матку на термін від трьох до 10 років. Контрацептивна ВМС створює фізичний бар'єр, який заважає сперматозоїдам досягти яйцеклітини в матці. Види внутрішньоматкової спіралі:
- гормональні. Деякі ВМС містять гормони (наприклад прогестин), які тонізують слизову оболонку матки, роблячи її менш придатною для імплантації заплідненої яйцеклітини. Вони також можуть змінювати секрецію слизу в шийці матки, що ускладнює переміщення сперматозоїдів;
- негормональні (з мідним напиленням). Мідь, що міститься в спіралі, чинить токсичний вплив на сперматозоїди і зупиняє їхній рух, що запобігає заплідненню.
Використовувати ВМС не можна за наявності статевої інфекції, раку матки або шийки матки, недіагностованої вагінальної кровотечі. Відмовитися від мідної спіралі потрібно в разі алергії на мідь або хвороби Вільсона (генетичному захворюванні, за якого мідь накопичується в організмі), від гормональної спіралі — у разі важкого захворювання печінки або онкології молочної залози.
Перед установкою ВМС гінеколог робить знеболювальну ін'єкцію біля шийки матки, щоб зменшити дискомфорт і спазми. Лікар використовує дзеркало для розширення піхви і поміщає ВМС безпосередньо в матку. Після встановлення жінці потрібно регулярно перевіряти нитки спіралі, що звисають у піхву, для контролю правильного розташування контрацептиву.
встановлення внутрішньоматкової спіралі 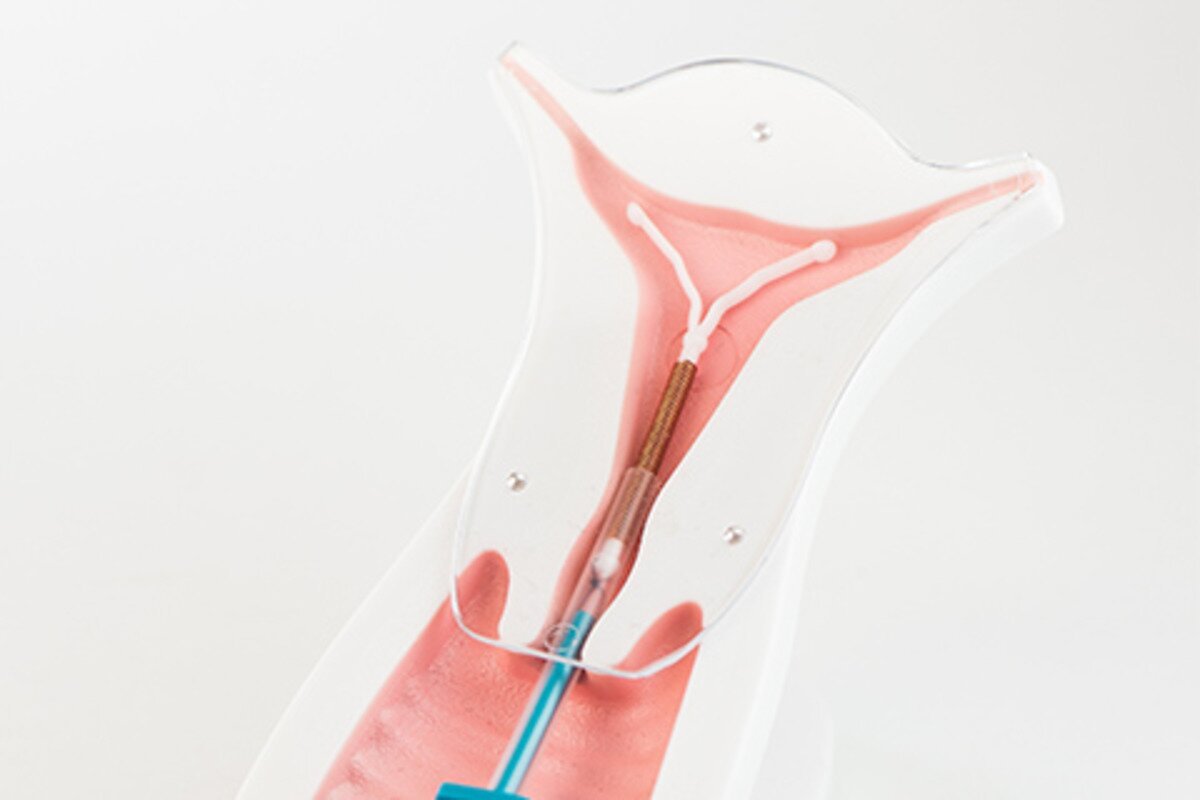
Побічні ефекти мідних спіралей включають посилення менструальних спазмів і підвищення рясності менструацій, гормональних ВМС — нерегулярні місячні. До можливих ускладнень належать прокол матки під час введення, потрапляння інфекції після встановлення ВМС, а також вислизання спіралі з матки.
Мідна спіраль може використовуватися як метод екстреної контрацепції. Введення ВМС з мідним напиленням протягом п'яти днів після незахищеного сексу допоможе запобігти вагітності.
Піхвова діафрагма
Піхвова діафрагма — метод бар'єрної контрацепції у вигляді гнучкої гумової, латексної або силіконової чаші, що поміщається в піхву перед шийкою матки для запобігання вагітності. Є сучасним методом контрацепції, який створює бар'єр, що розділяє матку та еякульовану в піхву сперму.
Діафрагми використовуються зі сперміцидами (речовинами, що руйнують сперматозоїди), які доступні у вигляді крему, піни, гелю або супозиторіїв. Сперміцид посилює захисні властивості контрацептиву, оскільки знерухомлює сперматозоїди. Етапи використання діафрагми:
- Промийте руки. Перед встановленням діафрагми потрібно ретельно вимити руки з милом під проточною водою, щоб уникнути потрапляння бактерій у піхву.
- Підготуйте діафрагму. Нанесіть невелику кількість сперміциду на внутрішній бік діафрагми.
- Виберіть зручне положення. Вставляти діафрагму можна лежачи на спині, сидячи навпочіпки або поставивши одну ногу на стілець.
- Вставте контрацептив. Однією рукою розсуньте внутрішні статеві губи для отримання доступу до входу в піхву. Стисніть боки діафрагми разом і обережно просуньте її всередину піхви вздовж задньої стінки. Відсуньте діафрагму назад до упору.
- Перевірте розташування діафрагми. За допомогою вказівного пальця підштовхніть край діафрагми, щоб він закрив шийку матки. Правильно встановлена діафрагма щільно прилягає до лобкової кістки і покриває шийку матки, не викликати подразнення. Після встановлення контрацептиву нанесіть сперміцид також на купол діафрагми.
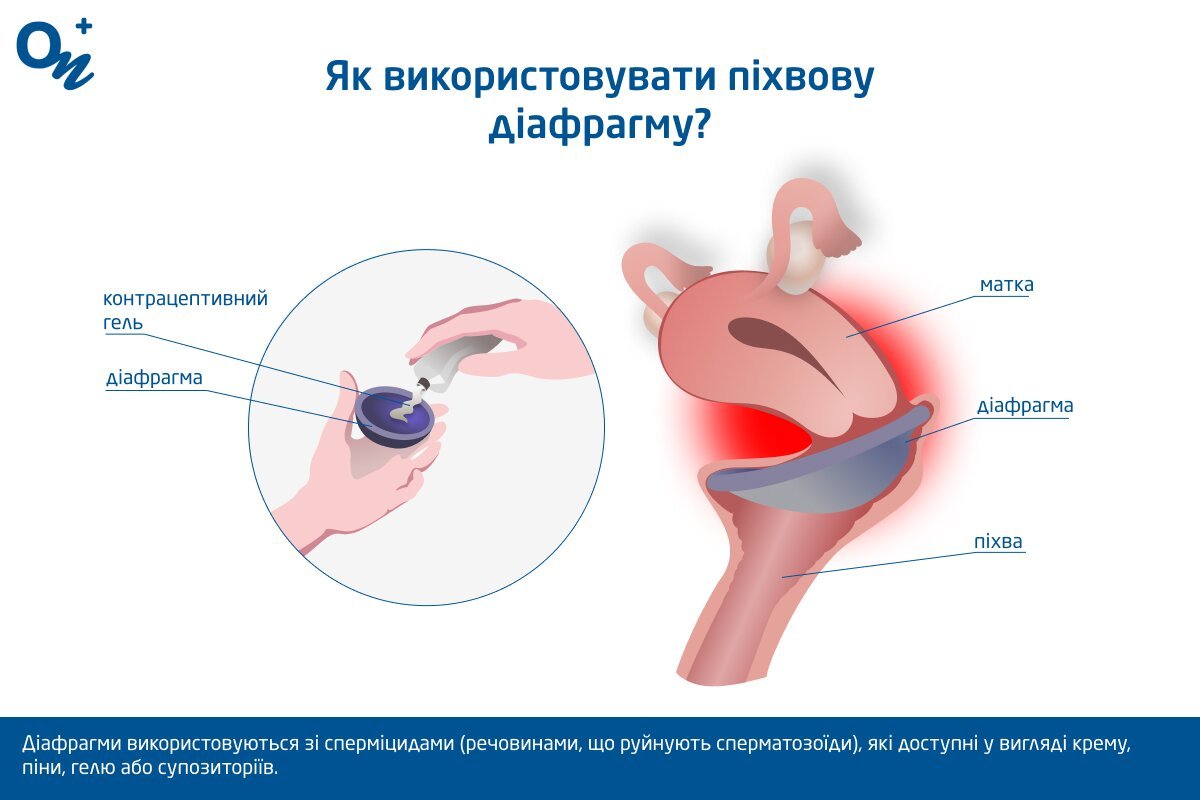
Використання піхвової діафрагми
Після встановлення діафрагма не повинна відчуватися під час ходьби, сексу, чхання або нахилів. Якщо статевий акт не стався протягом двох годин після встановлення контрацептива, потрібно нанести сперміцид повторно.
Після сексу контрацептив рекомендується залишити на місці щонайменше на 6-24 години, оскільки діафрагма спільно зі сперміцидами створює фізичний бар'єр для сперматозоїдів, запобігаючи їхньому проникненню в матку і заплідненню яйцеклітини. Носіння діафрагми понад добу підвищує ризик інфекції (за рахунок порушення циркуляції повітря в піхві) і синдрому токсичного шоку.
Для вилучення контрацептива потрібно ввести вказівний палець у піхву, намацати край, обережно провести пальцем під обідком (щоб прибрати створений вакуум) і потягнути діафрагму вниз. Після використання потрібно ретельно вимити діафрагму теплою водою з милом, дати їй просохнути на повітрі. Зберігати контрацептив рекомендується в контейнері, в прохолодному місці, подалі від сонячних променів.
Термін використання однієї діафрагми зазвичай становить до двох років. Причини для перевірки або ранньої заміни вагінальної діафрагми:
- перенесена операція на органах малого таза;
- зміна ваги (набір або втрата) більше чотирьох кг;
- перенесені пологи, аборт або викидень;
- часті інфекції сечовивідних шляхів;
- біль або дискомфорт під час статевого акту;
- зісковзування діафрагми.
Також замінити діафрагму потрібно в разі розривів або отворів у контрацептиві. Для перевірки засобу контрацепції можна обережно розтягнути чашу під сонячними променями або налити в неї воду.
Вагінальну діафрагму не можна використовувати жінкам, які народили менш ніж шість тижнів тому, мають ВІЛ або активну вагінальну чи тазову інфекцію, перенесли синдром токсичного шоку. Для підбору контрацептиву краще отримати консультацію гінеколога, який допоможе правильно визначити розмір чаші.
Контрацептивні свічки
Контрацептивні свічки — протизаплідний засіб, що містить сперміцид. Крім свічок, сперміциди можуть випускатися у вигляді гелю, крему,, пінки, желе, плівки або губки. Етапи використання контрацептивних свічок:
- Вимийте руки під проточною водою і відкрийте упаковку зі свічками.
- Введіть контрацептив у піхву, якомога ближче до матки, щонайменше за 10-15 хвилин до статевого контакту (передчасне введення необхідне для розчинення свічки та розподілу сперміциду в піхві).
Ефективність контрацептивних свічок обмежена часом, більшість діє не довше однієї-двох годин (залежить від виробника). Після сексу не потрібно змивати або видаляти сперміцид, оскільки він повністю розчиняється в піхві. Через шість годин після статевого акту вагінальну ділянку потрібно промити теплою водою.
Через хімічну речовину в сперміциді можливі побічні ефекти можуть включати подразнення піхви або статевого члена. Припинити використання свічок необхідно, якщо вони викликають почервоніння. Для початку використання контрацептивних свічок не потрібна консультація гінеколога.
Контрацептивний пластир
Пластир — метод контрацепції, який являє собою липкий тонкий квадрат. Носити пластир потрібно протягом трьох тижнів, змінюючи його кожні сім днів в один і той самий день. У носінні пластиру потрібно робити перерву на кожному четвертому тижні, під час якого у жінок будуть кровотечі відміни.
Контрацептивний пластир містить гормони естроген і прогестин. Через пластир у шкіру вбираються гормони і потрапляють у кровотік. Дія пластиру:
- пригнічення овуляції. Пластир пригнічує виділення гормонів гіпофіза, які зазвичай стимулюють овуляцію. У результаті яйцеклітина не досягає зрілості і не вивільняється з яєчника;
- згущення цервікального слизу. Контрацептив ущільнює слиз, що ускладнює проникнення сперматозоїдів у матку;
- зміна слизової оболонки матки. Витончення ендометрія зменшує ризик імплантації ембріона.
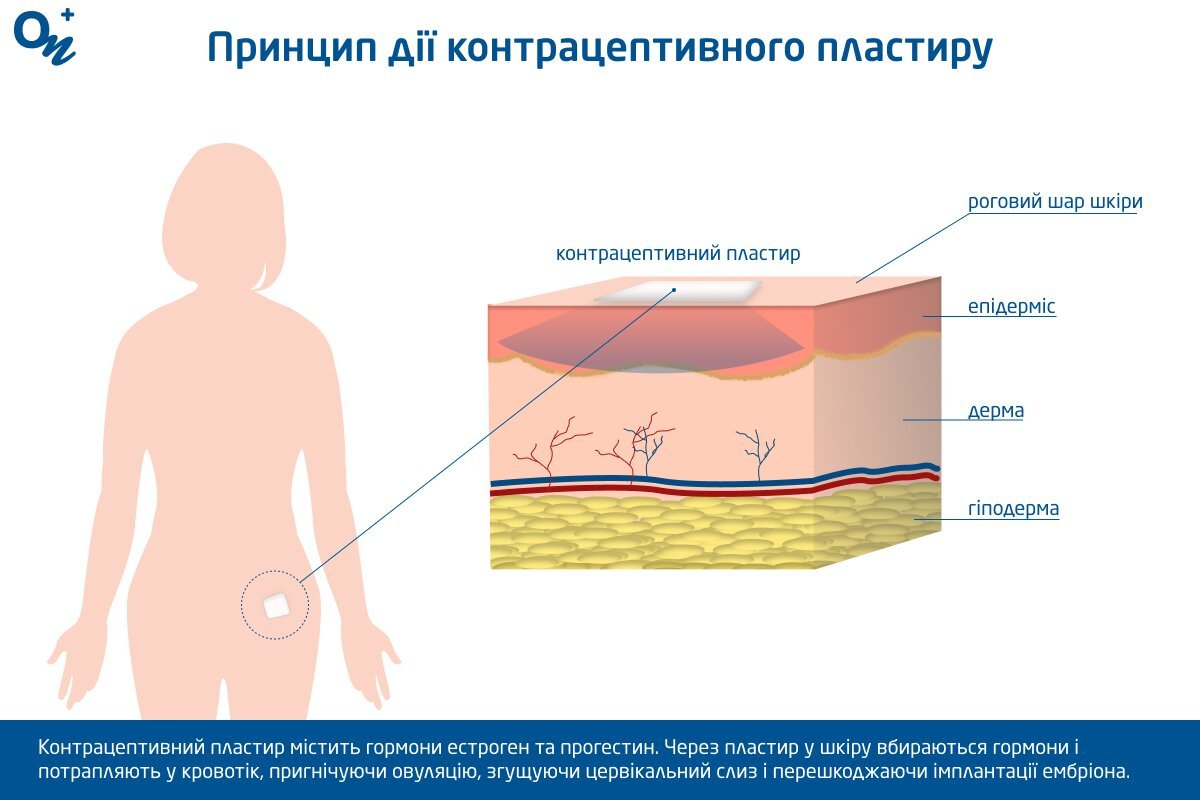
Принцип дії контрацептивного пластиру
Протизаплідний пластир можна прикріпити на плече, нижню частину спини біля сідниць, у ділянці живота вище від лобка або нижче пупка, а також біля лопаток. Не рекомендується приклеювати пластир поруч із молочними залозами, на почервоніння, ушкодження та порізи шкіри, а також на ділянки шкіри з посиленим ростом волосся (через ризик поганого прикріплення).
Приклеювати контрацептив потрібно на чисту і суху шкіру. Не можна обрізати пластир, наносити на нього макіяж або лосьйони через ризик впливу на ефективність поглинання гормонів шкірою.
Пластир підійде жінкам, у яких виникають кров'янисті виділення після прийому щоденної таблетки КОК. Різниця полягає в тому, що пластир вивільняє гормони в невеликих дозах постійно, на відміну від протизаплідних таблеток.
Побічні ефекти включають нерегулярні місячні, нудоту і блювоту, болі в грудях і животі, різкі перепади настрою, м'язові спазми, діарею, а також головний біль. У більшості випадків симптоми мають тимчасовий характер і минають протягом двох місяців. Протипоказання до контрацептивного пластиру:
- куріння сигарет;
- високий кров'яний тиск (гіпертонія);
- неконтрольований цукровий діабет;
- наявність тромбів в анамнезі;
- перенесений інсульт або інфаркт;
- патологічні вагінальні кровотечі;
- наявність мігрені з аурою;
- індекс маси тіла понад 30;
- рак молочної залози, матки або печінки в анамнезі.
Перед початком використання пластиру необхідна консультація гінеколога. Лікар проведе діагностику для виключення вагітності, оскільки пластир може спричинити мимовільний аборт.
Контрацептивний ковпачок
Цервікальний ковпачок — бар'єрний метод контрацепції, який вставляється в піхву перед статевим актом. Являє собою силіконову або гумову чашечку з ремінцем або виїмкою (необхідні для зняття після використання). Контрацептивний ковпачок діє за принципом діафрагми — блокує шийку матки, запобігаючи потраплянню сперматозоїдів до матки та заплідненню яйцеклітини.
Вставити цервікальний ковпачок можна за шість годин до статевого акту. Етапи використання ковпачка:
- Промийте руки під проточною водою.
- Акуратно вставте палець у піхву, щоб знайти шийку матки (має форму пончика, відчувається як кінчик носа).
- Нанесіть сперміцид на внутрішню частину ковпачка або на плоску частину краю.
- Займіть зручне положення, однією рукою відокремте губи вульви, іншою рукою стисніть ковпачок і вставте його в піхву ремінцем донизу.
- Перевірте розташування цервікального ковпачка, ввівши палець у піхву.
Під час зняття ковпачка потрібно натиснути на купол, щоб розгерметизувати його, і акуратно потягнути його за ремінець. На відміну від вагінальної діафрагми, ковпачок можна залишати в піхві протягом 48 годин.
Ризики використання ковпачка включають інфекції сечовивідних шляхів і сечового міхура, цервіцит (запалення шийки матки), а також синдром токсичного шоку (у разі тривалого носіння). Протипоказання до контрацептивного ковпачка:
- відхилення за тестом Папаніколау;
- запальні захворювання органів малого таза (вульвіт, кольпіт, бартолініт);
- шийка матки неправильної форми;
- алергія на силікон або сперміциди;
- перенесена операція на шийці матки або піхві.
Для підбору розміру і типу контрацептива необхідна консультація гінеколога. Повторно звернутися до лікаря необхідно після аборту, викидня, вагінальних пологів, тазової хірургії, а також значної зміни ваги, оскільки розмір ковпачка зміниться.
Підшкірна (ін'єкційна) контрацепція
Ін'єкційна контрацепція передбачає регулярне (раз на вісім, 12 або 13 тижнів) підшкірне введення прогестерону в м'яз (у руку, живіт або сідницю). Щеплення впливає на овуляцію і згущує цервікальний слиз для запобігання настання вагітності.
Робити уколи з прогестинами не можна в разі захворювань серця і печінки, інсульту в анамнезі, вовчака, раку молочної залози. Можливі побічні ефекти підшкірної контрацепції:
- нерегулярний менструальний цикл;
- головні болі;
- підвищена нервозність;
- акне;
- випадіння волосся;
- зміна апетиту і збільшення ваги;
- надмірний ріст волосся на тілі;
- остеопороз.
Після припинення ін'єкцій вагітність може не наступати протягом року. Робити ін'єкції повинен гінеколог після виключення протипоказань до методу контрацепції.
Календарний метод контрацепції
Календарний метод контрацепції передбачає відстеження жінкою менструального циклу і відмову від статевих актів під час фертильного вікна (п'ять днів до передбачуваної овуляції, день овуляції і 24 години після неї). Можливі методи визначення овуляції:
- підрахунок менструального циклу (за регулярного циклу овуляція зазвичай настає на 14 день);
- відстеження цервікального слизу. Під час овуляції слиз стає прозорим і еластичним (схожим на яєчний білок);
- контроль базальної температури. У день овуляції температура підвищується на один градус;
- зміна шийки матки. Перед овуляцією шийка матки має м'якшу текстуру, високе положення і збільшене розкриття;
- фізичні симптоми. Під час овуляції жінка може відчувати тупий біль у яєчниках і підвищену чутливість молочних залоз.
Також визначити овуляцію можна за допомогою домашнього тесту, купленого в аптеці. Для його проходження необхідно опустити тест-смужку в сечу для визначення рівня гормонів.
Метод контрацепції не підходить для жінок з нерегулярним менструальним циклом, після пологів і під час грудного вигодовування. У разі полікістозних яєчників календарний метод також неефективний, оскільки гормони, що вказують на овуляцію, підвищені завжди.
Посткоїтальна (екстрена) контрацепція
Посткоїтальна контрацепція — метод екстреної контрацепції, який використовується одноразово після незахищеного статевого акту. Швидка контрацепція найефективніша під час приймання таблетки протягом 72 годин після сексу. Побічні ефекти від екстреної контрацепції:
- нудота і блювота;
- втома;
- запаморочення;
- головний біль;
- болючість молочних залоз;
- спазми або болі внизу живота;
- рясні менструальні кровотечі.
Використовувати контрацепцію після акту часто не рекомендується, оскільки в кров надходить велика доза гормону. При частому застосуванні підвищується ризик гормонального збою.
Посткоїтальну контрацепцію потрібно відрізняти від медикаментозного аборту. Екстрена контрацепція зазвичай містить гормони, які пригнічують овуляцію або змінюють слизову оболонку матки, використовується до настання вагітності. Медикаментозний аборт застосовується після зачаття, для переривання вагітності використовується комбінація лікарських препаратів, що призводять до розм'якшення та розширення шийки матки, відторгнення та видалення заплідненої яйцеклітини.
Як підібрати контрацепцію?
Під час вибору методу контрацепції важливо орієнтуватися на його надійність (за індексом Перля) і наявність захисту від ЗПСШ. Дані, які потрібно враховувати під час вибору контрацептиву:
- репродуктивні плани;
- кількість статевих партнерів;
- наявність захворювань внутрішніх органів;
- регулярність статевих актів;
- наявність алергії (наприклад, на латекс, компоненти препаратів).
Засоби контрацепції мають різну вартість, механізм дії, різні вимоги щодо регулярності заміни. Також деякі методи можна комбінувати між собою (наприклад, КОК для запобігання вагітності та презервативи для захисту від статевих інфекцій).
Чи можна підібрати контрацепцію самостійно?
Самостійно можна підібрати бар'єрні методи контрацепції: жіночі та чоловічі презервативи, вагінальну діафрагму, цервікальні ковпачки. У разі використання гормональних засобів жіночої контрацепції потрібна консультація гінеколога.
Чому підбирати контрацептив для жінок повинен гінеколог?
Гінеколог повинен підбирати гормональну контрацепцію, оскільки перед її прийомом важливо виключити вагітність і протипоказання, пов'язані зі здоров'ям жінки (наприклад, наявність раку матки або яєчників). Також лікар має встановлювати гормональну спіраль і контрацептивний імплант.
Побічні ефекти контрацептивних препаратів
Контрацептивні таблетки можуть призводити до появи фізичних і психічних симптомів через вплив гормонів на організм. Можливі побічні ефекти контрацептивних препаратів:
- зміни в менструальному циклі (нерегулярні або рясні місячні);
- набір або втрата ваги;
- різкі перепади настрою;
- болючість і підвищена чутливість грудей;
- зниження лібідо (статевого потягу);
- збільшення кількості та зміна консистенції виділень;
- головні болі та мігрені;
- нудота і блювота;
- збільшення артеріального тиску;
- почервоніння, сухість шкірного покриву.
Побічні ефекти зазвичай мають тимчасовий характер і минають самостійно протягом одного-двох місяців. У разі збереження симптомів необхідно звернутися до гінеколога для зміни контрацептиву. Лікар може запропонувати негормональні протизаплідні засоби (наприклад, мідну внутрішньоматкову спіраль).
Протипоказання до контрацептивних препаратів
Прогестинові (міні-пілі) та оральні (КОК) контрацептиви можуть використовувати не всі жінки. Протипоказання до контрацептивних препаратів:
- вагітність і грудне вигодовування;
- захворювання серцево-судинної системи (наприклад, високий артеріальний тиск, серцева недостатність, інфаркт міокарда та інсульт);
- гормонозалежні пухлини;
- тромбози;
- захворювання печінки (цироз, активний гепатит);
- мігрені з аурою;
- ускладнений цукровий діабет;
- алергія або непереносимість компонентів контрацептивів.
Види гормональної контрацепції для жінок зазвичай підбирає гінеколог, оскільки перед призначенням препаратів необхідно виключити протипоказання. За необхідності лікар призначає аналізи на гормони, УЗД органів малого таза, дослідження на ХГЛ, за результатами діагностики — рекомендує контрацептив.
У нашого блогу є власні канали в Телеграмі, Вайбері, Інстаграмі та Тредсі, у яких ми розповідаємо корисні та цікаві речі про здоров'я. Підписуйтесь, щоб зробити турботу про власне здоров'я та здоров'я сім'ї комфортною та легкою.
Гінекологія в ОН Клінік Чернігів


Гінекологія ОН Клінік в інших містах
Популярні питання
Ін'єкційні препарати для контрацепції містять гормональні ін'єкції, які містять прогестерон для запобігання вагітності. Тип препарату і регулярність його використання визначає гінеколог.
Протизаплідні засоби та посткоїтальна контрацепція мають різний принцип дії.
| Відмінності оральної та екстреної контрацепції | ||
| Відмінності | Протизаплідні засоби | Посткоїтальна контрацепція |
| Тип | Регулярний і довгостроковий захист від вагітності | Запобігання вагітності після незахищеного статевого акту |
| Спосіб застосування | Приймаються щодня відповідно до інструкції | Використовуються після сексу в обмеженому часовому вікні |
| Частота використання | Щодня або з перервою (наприклад, на сім днів) | Одноразовий або дворазовий прийом |
| Доза гормонів | Звичайна і регулярна | Підвищена |
| Принцип дії | Пригнічення овуляції, зміна слизової оболонки матки, згущення цервікального слизу | Блокування овуляції, зміна слизової матки, утруднення переміщення сперматозоїдів |
| Тимчасове вікно застосування | Відсутнє | Зазвичай протягом 72 годин (є препарати, які можна приймати протягом 120 годин) |
| Ефективність | Висока ефективність за умови правильного та регулярного прийому | Ефективність залежить від часового вікна та дотримання інструкцій |
| Повторне використання | Постійне застосування для довгострокового захисту | Рекомендується як екстрений засіб, не підходить для регулярної контрацепції |
Протизаплідні таблетки та екстрена контрацепція не захищають від венеричних захворювань. Для запобігання інфікуванню ЗПСШ необхідні презервативи.
Існує понад 15 видів контрацепції, кожен з яких має свою ефективність, особливості застосування та принцип дії. Для підбору найкращого способу контрацепції важливо враховувати вік і стан здоров'я жінки.
Таблетки контрацепції для жінок містять гормони — естроген і прогестерон. Контрацептиви пригнічують або зупиняють овуляцію, згущують цервікальний слиз або стоншують ендометрій. У результаті запобігається вихід яйцеклітини з яєчника, її запліднення або прикріплення до стінки матки.
Замість презерватива можна використовувати інші методи бар'єрної (діафрагму, ковпачок), негормональної (мідну спіраль) або гормональної (КОК, міні-пілі) контрацепції. Також можна застосовувати пластирі, ін'єкції, імпланти.
Ефективність презервативів за ідеального використання — 2 за індексом Перля, за звичайного —13. Ідеальне застосування передбачає купівлю в аптеці, перевірку терміну придатності, відкриття упаковки руками, правильне надягання. Звичайне використання може включати носіння презерватива кілька років у кишені, відкриття упаковки зубами, неправильне надягання, розрив або зісковзування його під час сексу.
Презерватив захищає від небажаної вагітності (на 98%) і венеричних захворювань. Однак під час використання презервативів ризик зараження герпесом, вірусом папіломи людини та сифілісом залишається високим через наявність виразок і наростів на статевих органах, під час дотику до яких можливе інфікування.