Що таке панкреатит та які у нього симптоми?
Панкреатит – це запальне захворювання підшлункової залози. Основними причинами запалення у підшлунковій залозі є зловживання алкогольними напоями, гострі отруєння та інфекції.
Розрізняють гострий та хронічний панкреатит. Ознаки гострого панкреатиту:
- сильний біль у животі оперізувального характеру;
- нудота та блювання;
- закреп;
- підвищення температури;
- виражена загальна слабкість та інтоксикація.
При гострому панкреатиті відбувається викид ферментів підшлункової залози. Відбувається самоперетравлення тканини підшлункової залози, що посилює запалення та викликає інтоксикацію.
При хронічному панкреатиті розвивається нестача ферментів підшлункової залози та сповільнюється перетравлення їжі. Симптоми хронічного панкреатиту:
- тупий біль у лівому підребер'ї;
- тяжкість у животі, що посилюється після прийому жирної їжі.
Ще однією ознакою хронічного панкреатиту може бути пронос з появою в калі неперетравленої їжі. Профілактикою, діагностикою та лікуванням панкреатиту займаються гастроентерологи та хірурги.
Які лабораторні аналізи можуть підтвердити панкреатит?
Для підтвердження панкреатиту лікар може призначити лабораторні аналізи, що допоможуть йому оцінити функцію підшлункової залози і виявити запальні процеси. Лабораторні дослідження для діагностики панкреатиту:
- аналіз крові на амілазу та ліпазу. Підвищені рівні амілази та ліпази в крові можуть вказувати на панкреатит. Амілаза також може підвищуватися при гострій кишковій непрохідності;
- тест на рівень трипсину та його інгібіторів. Трипсиноген, який вивільняється при запаленні підшлункової залози, при панкреатиті може підвищуватися;
- загальний аналіз крові. Підвищення рівнів лейкоцитів та С-реактивного білка можуть вказувати на наявність в організмі запальних процесів;
- аналіз на панкреатичну еластазу. Панкреатична еластаза є ферментом, який виробляється підшлунковою залозою і є частиною панкреатичного соку. Він допомагає в процесі травлення, розщеплюючи білки в їжі. Низький рівень еластази в калі може бути ознакою панкреатиту.
Також може знадобитися визначення рівня кальцію в крові, оскільки знижений рівень кальцію може бути пов'язаний з важким перебігом панкреатиту (підвищена активність ферментів може порушувати баланс кальцію в організмі).
Ще одним маркером запальних процесів і гострих захворювань в організмі, в тому числі й панкреатиту, є білок преальбумін. При панкреатиті рівень преальбуміну може бути знижений. Зниження рівня преальбуміну може також сигналізувати про порушення харчування або погане всмоктування поживних речовин, що часто супроводжує важкі форми панкреатиту, коли є проблеми з травленням через зменшення функції підшлункової залози.
Для діагностики панкреатиту може бути потрібен аналіз крові на ретинол-зв'язуючий білок (RBP). Ретинол-зв'язуючий білок є маркером статусу вітаміну А в організмі. Знижений рівень RBP може свідчити про дефіцит вітаміну А, що часто спостерігається у пацієнтів із хронічними захворюваннями підшлункової залози. Оскільки підшлункова залоза бере участь у травленні жирів, її порушена функція може ускладнити всмоктування жиророзчинних вітамінів, що потребує призначення ферментних препаратів або вітамінів.
Коли потрібно здавати аналіз на панкреатичну еластазу?
Аналіз на панкреатичну еластазу є одним з найбільш ефективних методів оцінки роботи підшлункової залози. Кал на панкреатичну еластазу здають при підозрі на порушення функцій підшлункової залози, а також при болях в животі, діареї, поганому перетравленні спожитої їжі. Нормальний рівень еластази в калі перевищує 200 мкг/г. Знижений рівень еластази (менше ніж 100 мкг/г) може свідчити про недостатність підшлункової залози, тобто її неспроможність виробляти достатньо ферментів для нормального переварювання їжі. Діагноз «панкреатит» лікар ставить на основі даних різних лабораторних тестів та інструментальних досліджень (УЗД, КТ, МРТ, гастроскопії).
Що можна їсти при панкреатиті?
Доведено, що дієта має кращий терапевтичний ефект, ніж голодування, і сприяє якнайшвидшому одужанню. Харчування при панкреатиті має бути нежирним та містити велику кількість білкових продуктів (м'ясо, рибу, кисломолочний сир). Меню при панкреатиті також має містити овочі та фрукти.
Для складання раціону при запаленні підшлункової залози важливо звернути увагу не лише на дозволені та недозволені продукти харчування, але й на способи їх приготування. При панкреатиті можна варити, тушкувати, запікати та готувати продукти на парі. Від смаження, копчення та приготування у фритюрі необхідно відмовитися.
| Дозволені та заборонені продукти дієти в разі панкреатиту | ||
| Група продуктів | За панкреатиту можна їсти | При панкреатиті не можна їсти |
| Хліб і злаки | Білий хліб (сухарики), бездріжджовий хліб, крекери, рис, вівсянка | Пшеничний хліб, крупи (гречка, пшоно), солодкі та жирні сніданки |
| М'ясо та риба | Птах без шкіри, нежирна риба (судак, хек), телятина, кролик, яловичина | Жирне м'ясо (свинина) і риба (лосось, скумбрія), копченості, ковбаси, консерви |
| Молочні продукти | Знежирене молоко, йогурт без добавок, сир 0% жирності | Жирне молоко, вершки, сири, морозиво |
| Овочі та фрукти | Варені та приготовані на пару овочі (морква, картопля), яблука без шкірки | Фруктовий сік, кислі фрукти (апельсини, лимони), овочі з грубою клітковиною (зелений горошок, броколі) |
| Жири та олії | Рослинні олії (оливкова, лляна) | Жирні соуси, маргарин, жирні олії |
| Напої | Негазована вода, нежирний кефір, трав'яні чаї без цукру | Газовані напої, солодкі соки, алкоголь |
| Солодощі | Мед, нежирні десерти з низьким вмістом цукру | Шоколад, тістечка, печиво, солодкі напої |
Для вашої зручності ми надаємо нашу таблицю у вигляді ілюстрації. Ви можете зберегти її або надіслати знайомим за потреби.
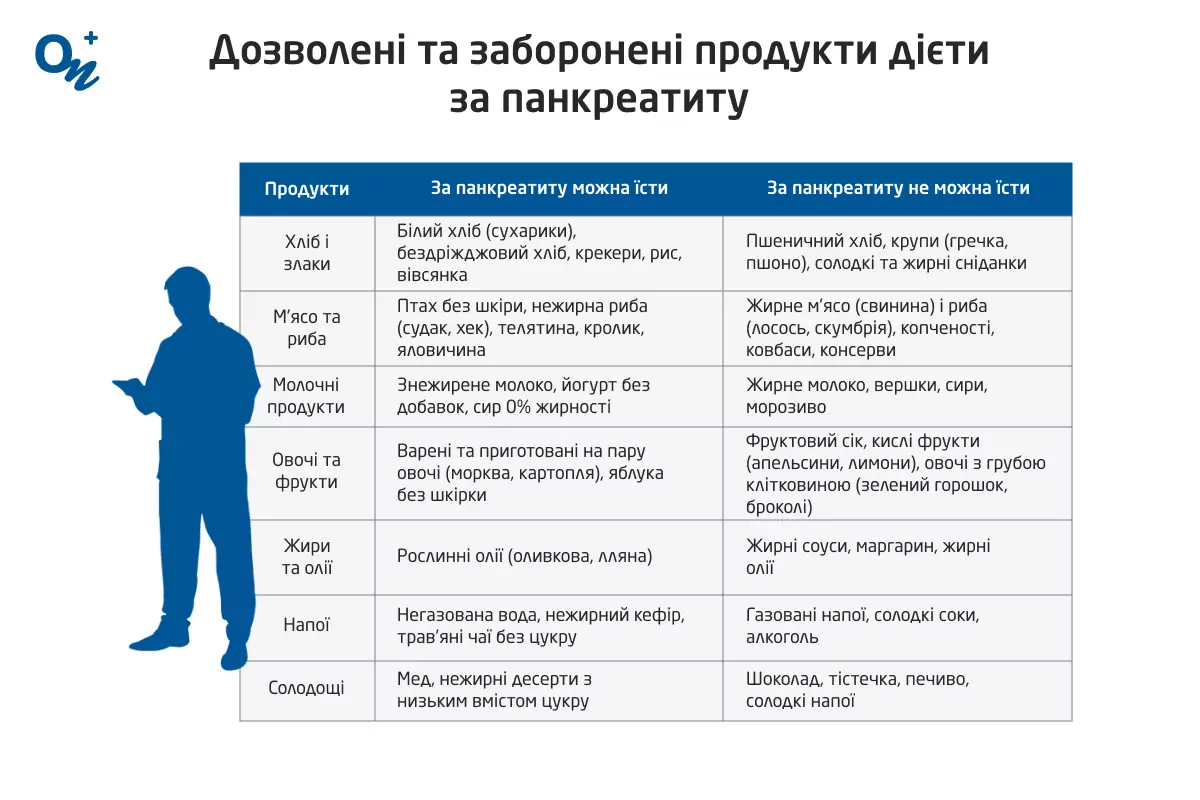
Дозволені та заборонені продукти дієти за панкреатиту
Меню на кожен день при панкреатиті має містити достатню кількість енергії та поживних речовин (білків, вітамінів та мінералів). При панкреатиті можна їсти каші, кисломолочні продукти, овочі та фрукти. Яйця при панкреатиті також можна їсти поза періодом загострення у вареному вигляді та у вигляді омлету, запеченого в духовці, а також при додаванні до випічки та інших страв.
Що не можна їсти при панкреатиті?
При панкреатиті не можна їсти продукти з високим вмістом жирів. З раціону харчування слід виключити жирні сорти м'яса, сосиски та ковбасні вироби, сири, жирні кисломолочні продукти, незбиране молоко, фастфуд. Мед при панкреатиті необхідно обмежити до 1-2 чайних ложок на день. Вершкове масло при панкреатиті також необхідно виключити з раціону харчування, оскільки воно складається з жиру і вимагає посиленої роботи підшлункової залози.
Молоко, кефір та кисломолочний сир при панкреатиті
Білкові продукти, поряд із кашами, становлять основу раціону харчування при запаленні підшлункової залози. Кисломолочний сир при панкреатиті можна, але тільки нежирний і без додавання сметани або цукру. Кефір при панкреатиті рекомендується як останній прийом їжі на ніч. Знежирене молоко при панкреатиті можна пити лише у разі його достатньої переносимості.
Банани при панкреатиті
Банани при панкреатиті можна їсти в будь-який період захворювання, крім гострого запалення підшлункової залози, що важко протікає. Банани є гарним джерелом енергії та штучним підсолоджувачем. При запаленні підшлункової залози перевагу варто віддати фруктам середньої стиглості, зелені та переспілі плоди з раціону харчування краще виключити.
Дієта при гострому панкреатиті
Дієта при гострому панкреатиті полягає у дотриманні харчового спокою. У перші 1-3 дні при тяжкому перебігу захворювання лікар може призначити голод. У більш легких випадках у перші дні при гострому панкреатиті необхідна строга дієта, при якій дозволено лише неміцний несолодкий чай та вівсяна каша на воді.
Лікар розпише вам дієту при гострому панкреатиті за днями. При розширенні раціону харчування після нападу гострого панкреатиту в меню в першу чергу вводять різні крупи і каші, приготовані на воді без додавання масла. Через 2-3 дні список продуктів можна розширити знежиреними кисломолочними продуктами та термічно обробленими овочами та фруктами.
Дієта при хронічному панкреатиті
З появою ознак загострення хронічного панкреатиту необхідно записатися на консультацію гастроентеролога. Поряд із ферментними та знеболюючими препаратами, при загостренні панкреатиту лікар обов'язково призначить дієту.
Дієта при хронічному панкреатиті допускає вживання всіх видів та груп продуктів, але лише у максимально знежиреному вигляді. Згідно з класифікацією лікувальних дієт за Певзнером, при хронічному панкреатиті необхідно дотримуватися столу 5а. Правила харчування при хронічному панкреатиті:
- дробне харчування 5-6 разів на день;
- здорові способи приготування їжі (варіння, тушкування);
- повна відмова від алкогольних напоїв;
- вживання в їжу продуктів середньої температури (відмова від холодних та гарячих страв);
- виключення із раціону харчування жирів.
Пошкодження ендокринних клітин підшлункової залози при хронічному панкреатиті може призвести до розвитку цукрового діабету другого типу. Дієта при цукровому діабеті полягає в обмеженні простих (швидко перетравлюваних) вуглеводів (цукру, борошняних та макаронних виробів, солодощів, меду). Фрукти з найбільшим вмістом цукру (хурму, виноград) при панкреатиті з діабетом також необхідно обмежувати.
Семиденне меню при панкреатиті: покрокові рецепти
Меню на тиждень при панкреатиті включає легкі, дієтичні страви, які знижують навантаження на підшлункову залозу, сприяють її відновленню та забезпечують організм необхідними поживними речовинами. Виключіть жирні, смажені, гострі страви, свіжий хліб, здобу та алкоголь з раціону. Харчування має бути дробовим: п'ять-шість прийомів їжі на день невеликими порціями. Їжа повинна бути теплою, але не гарячою. Перед внесенням змін до дієти консультуйтеся з лікарем.
| Меню на тиждень при панкреатиті | |||||
| День тижня | Сніданок | Полуденок | Обід | Підвечірок | Вечеря |
| Понеділок | Манна каша на воді, неміцний чай | Запечене яблуко | Овочевий суп-пюре, парова індичка, картопляне пюре | Галетне печиво, кисіль | Риба на парі, тушковані кабачки |
| Вівторок | Вівсянка на нежирному молоці, трав’яний чай | Нежирний йогурт без добавок | Рисовий суп, тушкована курка, пюре з моркви | Банан | Овочеве рагу з паровою котлетою |
| Середа | Омлет на парі, чай | Кисіль | Гречаний суп, тушкована риба, відварений рис | Яблучне пюре | Пюре з картоплі, тушковані овочі |
| Четвер | Сирна запіканка, неміцний чай | Галетне печиво | Овочевий суп-пюре, парова котлета, картопля | Кефір | Риба на парі, пюре з цукіні |
| П’ятниця | Рисова каша на воді, неміцний чай | Запечене яблуко | Суп з гарбуза, тушкована індичка | Йогурт | Відварна куряча грудка, пюре з моркви |
| Субота | Вівсянка на воді, трав’яний чай | Банан | Легкий курячий бульйон, пюре з картоплі | Галетне печиво | Тушковані овочі з рибою |
| Неділя | Паровий омлет, чай | Яблучне пюре | Суп-пюре з броколі, парова індичка | Кефір | Овочеве рагу, парова котлета |
Подаємо приклад меню у вигляді таблиці, яку можна зберігати в смартфоні.
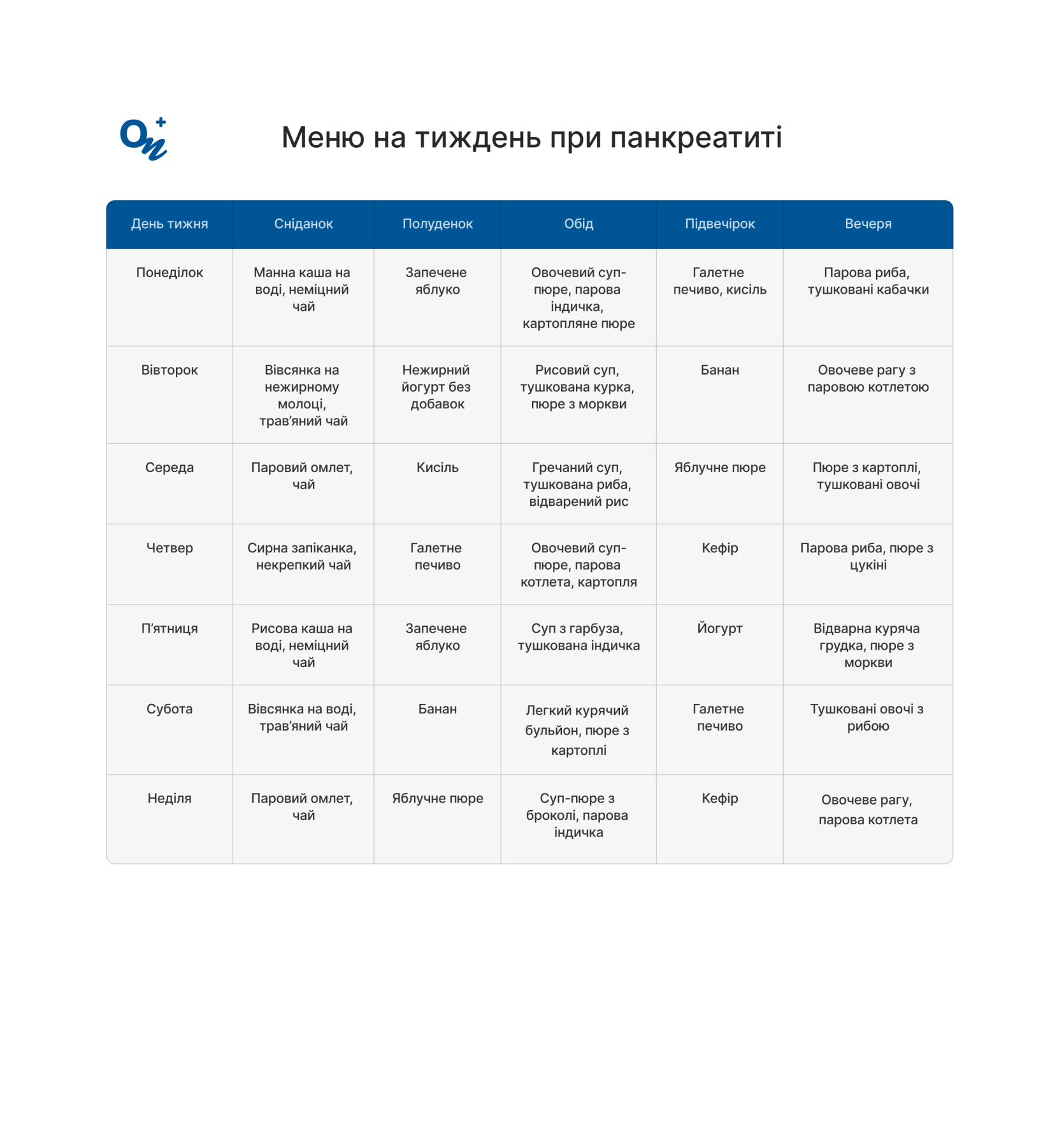
Меню на тиждень при панкреатиті
Рецепти страв при панкреатиті
Вівсяна каша з сухофруктами

Інгредієнти
- вівсяна крупа;
- обезжирене молоко;
- сухофрукти до смаку (курага; чорнослив; родзинки; інжир);
- фруктове варення на смак.
- Вівсяну крупу варити до готовності 3-5 хвилин на воді з молоком 1:1.
- До готової каші додати сухофрукти за смаком.
- За бажанням в кашу можна додати 1-2 чайні ложки варення.
Різотто з курячим філе

Інгредієнти
- рис;
- куряче філе;
- овочі до смаку (горошок; кукурудза; броколі; солодкий перець).
- Рис відварити до готовності.
- Куряче філе дрібно нарізати та протушкувати без додавання олії.
- Дрібно нарізані овочі додати до курячого філе і тушкувати до готовності.
- До готової суміші додати відварений рис, перемішати, тушкувати разом 5-7 хвилин.
Пухкий омлет з брокколі та моцарелою

Інгредієнти
- яйця;
- молоко;
- броколі;
- моцарелла нежирна.
- Брокколі помити, нарізати на окремі головки і укласти на дно форми для запікання.
- В окремій ємності змішати яйця, молоко та сіль за смаком.
- Залити броколі яєчною сумішшю та запікати 5-10 хвилин у духовці.
- Моцарелу нарізати слайсами, за 2-3 хвилини до готовності укласти поверх омлету і запекти до розплавлення сиру.
Овочевий суп-пюре

Інгредієнти
- сезонні овочі до смаку (броколі; кабачок; морква; картопля);
- молоко.
- Овочі помити, при необхідності очистити та відварити до готовності.
- Овочевий бульйон злити в окрему ємність.
- Овочі перебити блендером до бажаної консистенції, поступово підливаючи овочевий бульйон та трохи молока.
Запечена риба з овочами

Інгредієнти
- свіжа риба нежирних сортів;
- сезонні овочі до смаку (солодкий перець; цвітна капуста; морква; кабачок).
- Рибу помити, очистити і натерти сіллю та перцем за смаком.
- Заготовлену рибу загорнути у фольгу і покласти на деко.
- Овочі помити, крупно порізати і викласти на деко поруч із рибою.
- Запікати в духовці 15-20 хвилин до готовності.
Тушкована яловичина з картопляним пюре

Інгредієнти
- м'якоть яловичини;
- картопля;
- морква;
- знежирене молоко.
- Яловичину порізати кубиками, обрізати весь видимий жир та плівки.
- Моркву нарізати дрібними кубиками.
- Яловичину та моркву залити невеликою кількістю води та тушкувати на слабкому вогні до готовності.
- Картопля очистити та відварити.
- З відвареної картоплі приготувати пюре на воді з додаванням невеликої кількості знежиреного молока.
Яблучний плов

Інгредієнти
- яблука;
- рис;
- родзинки.
- Рис промити та відварювати у великій ємності.
- Яблука помити, нарізати шматочками і протушкувати на сковороді.
- За 5 хвилин до готовності рису додати до нього протушковані яблука та родзинки, перемішати, залишити на повільному вогні до готовності.

У нашого блогу є власні канали в Телеграмі, Вайбері, Інстаграмі та Тредсі, у яких ми розповідаємо корисні та цікаві речі про здоров'я. Підписуйтесь, щоб зробити турботу про власне здоров'я та здоров'я сім'ї комфортною та легкою.
Гастроентерологія в ОН Клінік Харків Ярослава Мудрого


Гастроентерологія ОН Клінік в інших містах
Популярні питання
Дієта при панкреатиті також полягає в обмеженні пряних, гострих та кислих страв, а також термічно необроблених продуктів. При панкреатиті також обмежують високобілкову їжу, наприклад, м'ясо, тому що воно довго перебуває і перетравлюється в шлунку. Дієта при виразці шлунка також вимагає виключення продуктів, що підвищують секрецію соляної кислоти (наприклад, газованих напоїв).
Будь-які овочі можна їсти при панкреатиті. При гострому панкреатиті та загостренні хронічного панкреатиту овочі (наприклад гарбуз, кабачок, броколі) краще вживати термічно обробленими та у протертому вигляді. Огірки при панкреатиті можуть замінити перекушування. Помідори при панкреатиті можуть входити в щоденний раціон. Авокадо при панкреатиті необхідно обмежити, оскільки цей овоч багатий на жири рослинного походження.
Пити натщесерце при панкреатиті можна воду, чай, натуральні соки. При загостренні панкреатиту чай не повинен бути надто гарячим.
Мінеральна вода при панкреатиті дозволяє боротися з інтоксикацією та уникнути внутрішньовенних крапельниць. Молоко при панкреатиті можна лише у знежиреному вигляді. Каву при панкреатиті можна пити, проте без додавання вершків, згущеного молока або жирного молока.
Будь-які фрукти можна їсти при панкреатиті. З обережністю необхідно вводити до раціону кислі фрукти, що подразнюють травний тракт: цитруси, ківі, ананас. Горіхи при панкреатиті необхідно обмежити, оскільки вони містять рослинні жири у вигляді горіхових масел.
Сувора дієта при панкреатиті триває 1-2 тижні, залежно від тяжкості захворювання. Після перенесеного гострого панкреатиту та для профілактики загострень при хронічному запаленні в підшлунковій залозі дієту з обмеженням вживання жирної їжі необхідно дотримуватись постійно.


























