Что такое перикардит?
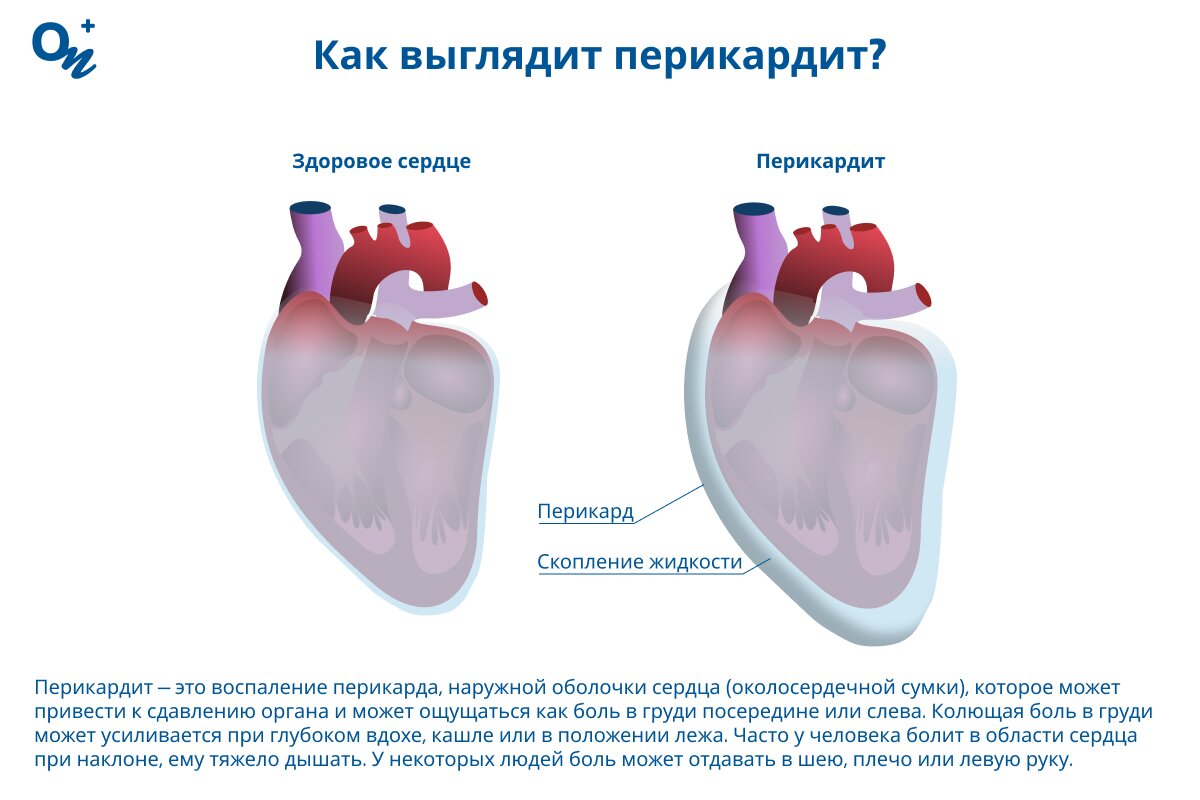
Перикардит — это воспаление перикарда, наружной оболочки сердца (околосердечной сумки), которое может привести к сдавлению органа и может ощущаться как боль в груди посередине или слева. Знания о строении сердца помогут понять суть патологии.
Вокруг сердца находится специальная оболочка — перикард, или околосердечная сумка. Перикард — это тонкая структура, состоящая из двух мембран. Между ними находится небольшое количество перикардиальной жидкости. Жидкость действует как смазка, позволяя оболочкам свободно двигаться относительно друг друга при каждом ударе сердца. Перикард фиксирует сердце в грудной клетке и выполняет защитную функцию.
В норме в полости перикарда содержится небольшое количество жидкости, которая уменьшает трение между слоями при сокращениях сердца. Когда в перикарде начинается воспалительный процесс, объем воды (серозной жидкости) вокруг сердца увеличивается, или наоборот, оболочки слипаются. Развивается состояние, известное как перикардит. В результате воспаления мембраны утолщаются, начинают тереться друг о друга при сердечных сокращениях: нарушается нормальная работа органа, может возникать дискомфорт и боль.
Что такое гидроперикард?
Гидроперикад — это патологическое скопление серозной (негнойной) жидкости в перикардиальной полости. Симптомы гидроперикарда могут включать:
- нарастающие отеки, особенно в области стоп и голеней;
- снижение артериального давления вследствие ухудшения насосной функции сердца;
- быстрая утомляемость, общая слабость;
- бледная или синюшного оттенка кожа (особенно выраженный в зоне носогубного треугольника.
Гидроперикард может возникать из-за пороков сердца, аллергических реакций, сердечной или почечной недостаточностей хронического характера. Гидроперикард может развиться при онкологии. Часто патология развивается как осложнение при системных нарушениях, например, при циррозе печени, нефротическом синдроме (заболевании почек).
Какие симптомы перикардита?
У одних людей воспаление перикарда проявляется остро с выраженными симптомами. У других преобладают признаки скопления воды в сердце (выпота) или сдавления органа.
Клиническая картина зависит от степени воспаления сердца и объема жидкости, находящейся между мембранами перикарда. Даже большое количество перикардиального выпота может не вызывать выраженных симптомов, если жидкость накапливалась медленно (например, в течение месяцев).
Основной признак перикардиального воспаления — боль в груди. Другие симптомы перикардита:
- неприятные ощущения, ноющая боль в левой руке, лопатках, шее;
- слабость;
- одышка даже в состоянии покоя;
- снижение массы тела;
- кашель без других признаков простуды;
- головокружение;
- отеки живота, нижних конечностей;
- отсутствие аппетита.
Человека может беспокоить повышенная (субфебрильная) температура при перикардите. Симптоматика заболевания может несколько отличаться в зависимости от его формы (хронической, острой, подострой). Острый перикардит может сопровождаться внезапным появлением интенсивной боли в области груди, которая возникает уже в первые часы после начала воспалительного процесса. Боль может отдавать в левую руку, плечо, шею или спину (симптомы острого перикардита схожи с проявлениями инфаркта миокарда).
При подостром или хроническом течении перикардита заболевание развивается медленно: признаки воспаления выражены слабее, боль носит менее острый характер или может вовсе отсутствовать. По мере прогрессирования воспаления возможны постепенные изменения структуры перикарда: утолщение оболочки, фиброз или образование спаек.
При появлении признаков перикардита не стоит медлить. Обращение к кардиологу позволяет точно установить диагноз, исключить другие патологии и избежать осложнений.
Какие симптомы перикардита?
Какие причины перикардита?
Перикардит чаще всего возникает как последствие инфекционных процессов, но не всегда его причиной является инфекция. Воспаление перикарда может быть вызвано и неинфекционными факторами: системными заболеваниями, аутоиммунными реакциями, токсическим поражением организма, травмами или хирургическим вмешательством в область грудной клетки. Наиболее частые причины перикардита:
- острый инфаркт миокарда;
- пороки развития перикарда;
- инфекции различного происхождения (вирусные, бактериальные, грибковые, включая скрытые формы);
- болезни эндокринной системы (например, гипотиреоз, подагра);
- системные заболевания соединительной ткани (ревматизм, ревматоидный артрит, другие);
- механические повреждения грудной клетки (ушибы, ранения);
- опухоли в грудной клетке;
- хроническая почечная недостаточность;
- аллергические реакции;
- осложнения после операций на сердце и грудной клетке;
- токсическое поражение организма, в том числе вследствие интоксикаций или лучевой терапии.
Воспаление околосердечной сумки нередко развивается на фоне запущенной или недолеченной инфекции, особенно при сниженной иммунной защите. Также воспаление перикарда может сопровождать миокардит или эндокардит.
Какие существуют виды перикардита?
Перикардиальное воспаление может протекать без выраженных признаков и обнаруживается случайно при обследовании. Но существуют признаки, которые помогают отличить воспаление перикарда от других сердечных патологий. Классификация перикардита по характеру патологии:
- с нарушением сердечной функции. Воспаление мешает полноценному наполнению камер сердца кровью, затрудняет его расслабление и сокращение, оказывает влияние на гемодинамику;
- фибринозный (или сухой) перикардит. В данном случае объем жидкости между мембранами перикарда снижается, оболочки начинают тереться друг о друга, что может привести к их слипанию;
- экссудативный перикардит. Характеризуется накоплением жидкости в полости перикарда. Одной из его форм является гнойный перикардит. Образование гноя возможно в случае бактериальной инфекции;
- адгезивный. Мембраны перикарда срастаются, образуя спайки. Ограниченная подвижность сердца может вызывать его хроническую дисфункцию;
- констриктивный или панцирный перикардит. Развивается фиброз и утолщение перикардиальных оболочек. Нарушается нормальная работа сердца, его наполнение и сокращение.
Выделяют также виды перикардита по происхождению воспалительного процесса. В зависимости от возбудителя или этиологического фактора различают инфекционные формы заболевания, например, бактериальный перикардит, вирусный или грибковый. Идиопатический перикардит диагностируется, когда точную причину воспаления установить не удается, и, как правило, предполагается вирусная природа — это наиболее частая форма у взрослых, которая часто протекает доброкачественно.
Аутоиммунный перикардит развивается на фоне системных заболеваний, при которых иммунная система ошибочно атакует ткани собственного организма, например, при системной красной волчанке, ревматоидном артрите или склеродермии. Для этой формы заболевания характерно хроническое течение с рецидивами.
Геморрагический перикардит возникает при наличии крови в перикардиальной полости, чаще всего как осложнение опухолей, туберкулеза или после травм и операций. Ревматический перикардит развивается как одно из проявлений системного ревматизма, нередко вместе с миокардитом и эндокардитом. Встречается преимущественно у детей и подростков с ревматическими заболеваниями.
Травматический перикардит связан с повреждением перикарда вследствие проникающих или тупых травм грудной клетки, а также после кардиохирургических вмешательств. Может сопровождаться кровоизлиянием и выделением экссудата (жидкости).
Уремический перикардит наблюдается при тяжелой почечной недостаточности, особенно у пациентов, не получающих регулярный диализ. Возникает из-за накопления токсинов, требует устранения воспаления и коррекции почечной функции.
Возможен перикардит после коронавируса. Сердечное заболевание развивается как иммуновоспалительное осложнение, часто в течение нескольких недель после острого периода COVID-19. Механизм связан с нарушенной реакцией иммунной системы и повреждением тканей сердца, даже при легком течении основной инфекции. Люди жалуются на боль в груди, одышку, нарушение сердцебиения.
Может ли быть перикардит у ребенка?
Воспаление околосердечной сумки может развиваться не только у взрослых, но и у детей, включая новорожденных. У младшей возрастной группы заболевание встречается реже, чем у детей старшего возраста.
Основными причинами перикардита у ребенка чаще всего являются энтеровирусы, аденовирусы, вирус Коксаки, стрептококк, стафилококк, менингококк, ювенильный идиопатический артрит, системная красная волчанка, а также послеоперационные состояния после коррекции врожденных пороков сердца.
Перикардит у новорожденных может развиться внутриутробно и в раннем постнатальном периоде. Наиболее частыми причинами заболевания у младенцев являются неонатальный сепсис, врожденные инфекции и аномалии сердца, тяжелая гипоксия. У грудничков симптоматика может быть стертой — слабое сосание, вялость, тахикардия, одышка, увеличение печени.
Как болит сердце при перикардите?
Основным симптомом воспаления околосердечной сумки является боль слева в груди. Болевые ощущения обычно острые или давящие. Колющая боль в груди может усиливается при глубоком вдохе, кашле или в положении лежа. Часто у человека болит в области сердца при наклоне. Боль может напоминать приступ стенокардии — человек испытывает давление в груди, ему тяжело дышать. У некоторых людей боль может отдавать в шею, плечо или левую руку.
Чем опасен перикардит сердца?
Опасность перикардиального воспаления зависит от формы, течения и своевременности лечения. На ранних стадиях заболевание может проявляться умеренными симптомами. Но при отсутствии терапии перикардит сердца опасен тяжелыми, иногда жизнеугрожающими осложнениями.
Одним из наиболее серьезных последствий перикардита является тампонада сердца — сдавление органа избыточной жидкостью в перикардиальной полости, нарушение его способности перекачивать кровь. Критическое состояние требует немедленного вмешательства и без своевременной помощи может закончиться летально.
Главные риски острого фибринозного перикардита связаны с возможным переходом в хроническую (констриктивную) форму. Хронические формы заболевания сопровождаются утолщением и рубцеванием оболочки сердца. В результате орган теряет подвижность, а его оболочка — эластичность. Сердце оказывается сдавленным, его работа ограничена, развивается выраженная сердечная недостаточность в хронической форме, отеки, одышка, нарушения кровообращения.
Слипчивий перикардит (другое название — констриктивный) — более позднее осложнение, которое может развиваться после фибринозного или экссудативного (выпотного) воспаления оболочки сердца. Еще одна потенциальная опасность — распространение воспаления на другие слои сердца (миокард и эндокард), как следствие — развитие панкардита (одновременного воспаления всех оболочек сердца) и резкое ухудшение прогноза. Также у некоторых пациентов возможно рецидивирующее течение, требующее длительного наблюдения и комплексного лечения.
Еще одним осложнением перикардита может быть септическое заражение крови, воспаление других тканей сердца (эндокардит, миокардит). Заболевание нельзя считать незначительным воспалением. Перикардит требует точной диагностики, определения причины и своевременной терапии для предупреждения осложнений и сохранения сердечной функции.
Как диагностируют перикардит?
Перикардиальное воспаление часто путают с другими сердечными заболеваниями: инфарктом, стенокардией, ишемией. При острой форме заболевание проявляется ярко. Но хронические формы могут развиваться незаметно. Симптомы вялые, невыраженные, и человек может долго не обращаться к врачу, списывая дискомфорт на усталость или возраст. Чтобы не упустить время, важно обращать внимание на любые неприятные ощущения в грудной клетке. Диагностика перикардита включает:
- сбор анамнеза и физикальный осмотр;
- электрокардиограмму (ЭКГ);
- рентгенографию грудной клетки;
- УЗИ сердца.
Чтобы выявить перикардит, установить его причины, в дополнение кардиолог может также назначить лабораторные анализы. Для точной диагностики врачу необходимо проанализировать результаты анализов крови.
Чтобы понять истинную причину боли в груди, нужно исключить инфаркт — опасное состояние, при котором человек нуждается в немедленной помощи. Если диагностирован не сердечный приступ, важно выяснить, не вызвано ли воспаление оболочки сердца вирусной или бактериальной инфекцией.
Одним из ключевых методов диагностики воспаления околосердечной сумки считается электрокардиограмма (ЭКГ). Обследование позволяет выявить характерные изменения в работе сердца даже при слабо выраженных клинических признаках. Например, ЭКГ при инфекционном перикардите может зафиксировать специфические отклонения, позволяющие установить диагноз еще до появления яркой симптоматики.
Перикардит на УЗИ выявляется по наличию жидкости в перикардиальной полости, признакам сдавления сердца и утолщению перикарда. Рентген при перикардите может показать увеличение сердечной тени при экссудативной форме и кальцинацию перикарда при хроническом констриктивном процессе.
При констриктивном перикардиальном воспалении кардиологу необходимо подтверждение диагноза с помощью эхокардиографии, КТ или МРТ и оценка степени ограничения сердечной функции. При остром перикардите врач проводит диагностику на предмет вторичных причин (инфекции, аутоиммунных процессов, инфаркта миокарда).
Как проходит лечение перикардита?
Длительность лечения перикардиального воспаления зависит от тяжести состояния и причины воспаления. Клинические рекомендации при остром и констриктивном перикардите:
- противопоказано самолечение или резкое прекращение приема ранее назначеных врачем препаратов;
- избегать интенсивных физических нагрузок
- повторное УЗИ сердца, ЭКГ для контроля жидкости в перикарде;
- регулярные осмотры у кардиолога или ревматолога, если есть аутоиммунные причины.
При остром перикардите кардиолог назначает нестероидные противовоспалительные препараты (НПВП) в качестве терапии первой линии. При остром течении положительная динамика может наблюдаться уже через пять — семь дней после начала терапии.
При остром неосложненном воспалении назначаются кортикостероиды. Для снижения риска рецидивов врач также может назначить колхицин при перикардите. Также препараты для лечения перикардита уменьшают боль и воспаление. Госпитализация показана при нестабильном состоянии, лихорадке, тампонаде или подозрении на бактериальную природу заболевания.
Если заболевание вызвано вирусом или бактериями, врач назначит противовирусные или антибактериальные препараты, чтобы воздействовать именно на источник воспаления. Иммуномодулирующая терапия — подход, при котором препараты помогают скорректировать работу иммунной системы, то есть усилить защиту организма или снизить чрезмерную активность, если именно иммунитет вызывает воспаление.
Антибиотики при перикардите требуются при осложнениях, гнойной форме заболевания или признаках тампонады (состояния, при котором жидкость скапливается в околосердечной сумке и сдавливает сердце, мешая его нормальной работе). Мочегонные препараты (диуретики) при перикардите могут быть назначены, когда возникает застойная сердечная недостаточность или перикардиальный выпот, в организме накапливается жидкость, появляются отеки. Диуретики помогают уменьшить объем лишней жидкости и снизить нагрузку на сердце. Но диуретики не лечат основную причину перикардиального воспаления, то есть препараты помогают справиться с симптоматикой заболевания, связанной с накоплением жидкости.
При скоплении жидкости, вызывающем тампонаду, проводится перикардиоцентез (удаление жидкости иглой). При констриктивном воспалении околосердечной сумки при выраженной симптоматике и отсутствии эффекта от медикаментозной терапии основным методом лечения считается хирургическое удаление перикарда (перикардиотомия). Решение о вмешательстве врач принимает с учетом риска прогрессирующей сердечной недостаточности. Терапия обязательно дополняется лечением основного заболевания и наблюдением кардиолога.
Клинические рекомендации при перикардите у детей включают обязательную госпитализацию для установления причины воспаления и исключения жизнеугрожающих осложнений (например, тампонады сердца). Регулярный эхокардиографический контроль необходим для оценки динамики перикардиального выпота и функции сердца.
Методы профилактики перикардита
Профилактика перикардита основывается на предупреждении инфекций, своевременном лечении хронических заболеваний и укреплении иммунной системы. Важно избегать переохлаждения, вирусных и бактериальных инфекций, особенно в период эпидемий.
Людям с ревматическими, аутоиммунными и сердечно-сосудистыми патологиями следует регулярно наблюдаться у врача и контролировать течение основного заболевания. После перенесенных вирусных заболеваний рекомендуется соблюдать постельный режим и исключать физические перегрузки, чтобы снизить риск осложнений на сердце.
В случае туберкулезного перикардиального воспаления важна ранняя диагностика и полное прохождение противотуберкулезной терапии. Также необходимо отказаться от курения, алкоголя, ослабляющих иммунитет и провоцирующих воспалительные процессы. При наличии сердечно-сосудистых симптомов (боли в груди, одышке, слабости) следует незамедлительно обратиться к врачу для исключения осложнений.
Как укрепить сердце?
Чтобы снизить риск развития воспаления околосердечной сумки, важно комплексно укреплять сердце и иммунную систему. Регулярная физическая активность в умеренном режиме, полноценный сон, отказ от курения и алкоголя, контроль артериального давления и уровня холестерина являются основой кардиоздоровья.
В рационе должны преобладать продукты, богатые омега-3 жирными кислотами, клетчаткой, витаминами С и Е. Профилактика вирусных и бактериальных инфекций, своевременное лечение простудных и хронических заболеваний также играет ключевую роль. Нужно сфокусироваться на снижении уровня стресса и регулярным кардиологическим обследованиям, особенно при наличии факторов риска.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Кардиология в ОН Клиник Чернигов

Кардиология ОН Клиник в других городах
Популярные вопросы
Если болит в груди, необходимо немедленно обратиться за медицинской помощью. Важно прекратить физическую активность. До приезда скорой не нужно ложиться: дискомфорт часто усиливается (горизонтальное положение может затруднять дыхание, усиливать давление на сердце и усугублять состояние при тампонаде или сердечной недостаточности). Нельзя курить, не следует принимать лекарства без назначения врача. Можно пить воду.
Специальная диета при перикардите не требуется. Важно соблюдать сбалансированное питание. Рекомендуется ограничить потребление соли, чтобы избежать избыточного накопления жидкости в организме, следить за уровнем холестерина и жиров, чтобы снизить нагрузку на сердце.
Прогноз при перикардиальном воспалении зависит от формы заболевания, его причины и своевременности терапии. При отсутствии серьезных осложнений и при своевременной терапии прогноз при перикардите благоприятный.
Перикардит поражает перикард — наружную оболочку, окружающую сердце. Эндокардит — это воспаление внутренней оболочки сердца (эндокарда), обычно связано с инфекциями и может привести к повреждению клапанов сердца. А миокардит — это воспалительное поражение самой сердечной мышцы (миокарда), способное нарушить сократительную способность органа и привести к развитию сердечной недостаточности, аритмии, одышке.
Лечить перикардит в домашних условиях возможно только при легком течении и под строгим контролем врача. Основу терапии перикардита составляют противовоспалительные препараты (НПВП, например, ибупрофен, колхицин для уменьшения боли и воспаления). Кардиолог может также назначить антибиотики, мочегонные препараты. Важно соблюдать покой, избегать физических нагрузок.