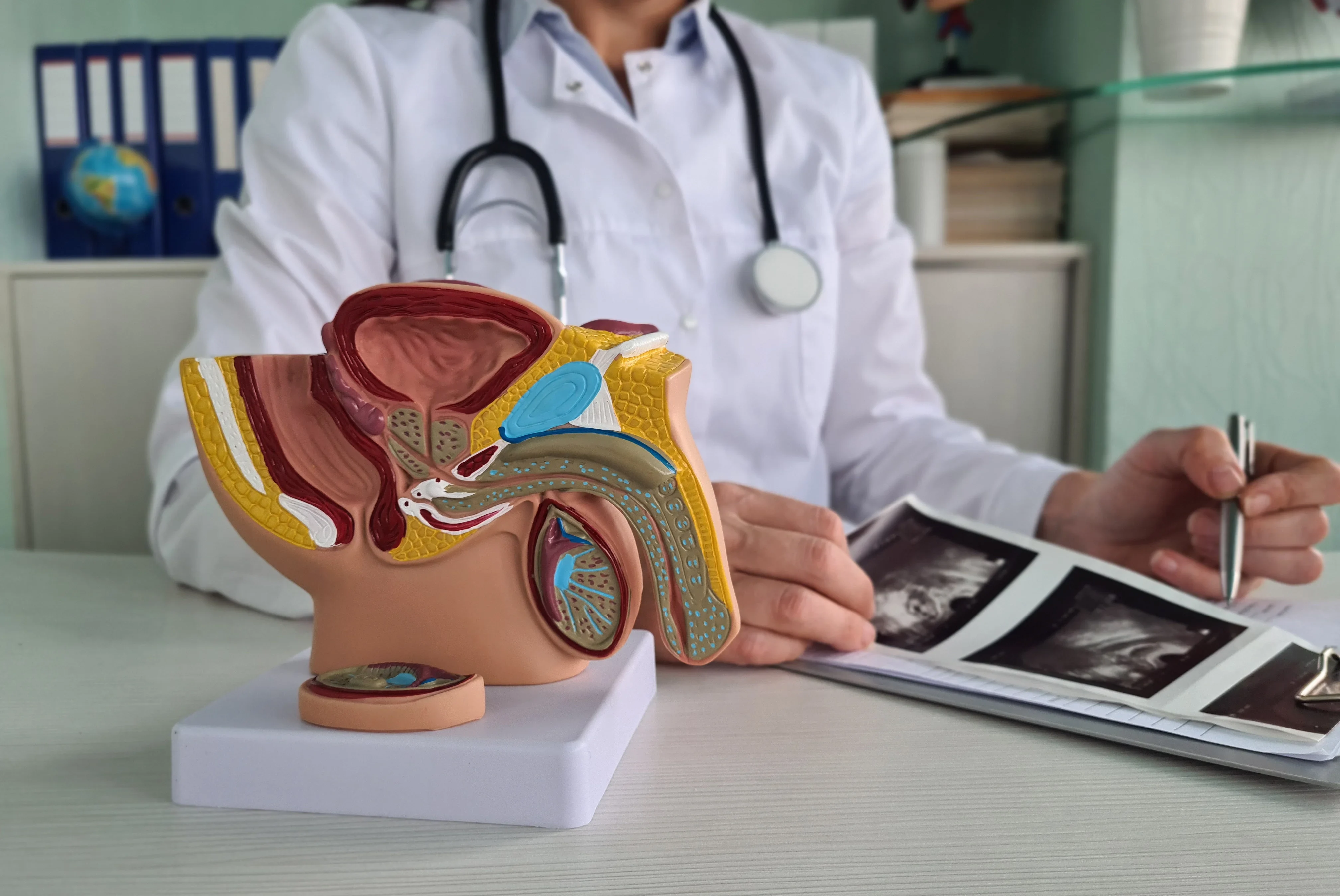
Что такое диуретики?
Диуретики (мочегонные таблетки, салуретики) — это лекарственные препараты, которые увеличивают выведение жидкости и солей из организма за счет стимуляции мочеобразования. Мочегонные таблетки применяются для лечения отеков, гипертонии, заболеваний почек и сердечной недостаточности.
Как работают диуретики?
Мочегонные работают за счет влияния на почки и процесс образования мочи. Принцип действия мочегонных препаратов:
- Всасывание в кровь. После приема внутрь диуретик проходит через желудочно-кишечный тракт, где всасывается в кровь. Если препарат вводится внутривенно, он сразу попадает в кровоток. Степень и скорость всасывания зависят от типа диуретика и его формы выпуска (таблетки, капсулы, растворы).
- Достижение мочегонным средством почек с кровотоком. С током крови действующее вещество диуретика попадает в почки, где начинает воздействовать на нефроны — функциональные единицы почек, ответственные за фильтрацию и образование мочи.
- Воздействие на почечные канальцы. Диуретический препарат блокирует реабсорбцию (обратное всасывание) натрия, калия, хлора и воды в определенном участке нефрона (в зависимости от типа препарата).
- Увеличение концентрации ионов в моче. Из-за блокировки реабсорбции натрия, калия и хлора их концентрация в просвете канальцев увеличивается. В результате создается осмотический эффект, заставляя большее количество воды выходить в мочу.
- Увеличение объема мочи (форсированный диурез). Высокая концентрация солей в просвете канальцев препятствует всасыванию воды обратно в кровоток, в результате чего образуется больше мочи.
В результате действия мочегонных препаратов происходит усиленное мочеиспускание, выведение лишней жидкости и солей из организма, что приводит к снижению артериального давления, уменьшению нагрузки на сердце и устранению отеков. При длительном приеме мочегонных препаратов важно контролировать баланс электролитов и состояние почек, чтобы избежать возможных побочных эффектов, включая обезвоживание или нарушение минерального обмена.
Какие бывают диуретики?
Мочегонные лекарства классифицируют в зависимости от механизма действия (например, блокада натриевых каналов, ингибирование альдостерона) и локализации эффекта в нефроне (в петле Генле, дистальных канальцах, собирательных трубочках).
| Классификация диуретиков | |
| Список диуретиков | Характеристика |
| Петлевые диуретики | Петлевые диуретики – это препараты, которые действуют в почках, в восходящем отделе петли Генле. Они блокируют перенос натрия, калия и хлора, из-за чего натрий остается в моче, а вместе с ним уходит и вода. Являются мощными диуретиками, используемыми при отеках и высоком давлении. |
| Тиазидные диуретики | Тиазидные диуретики – это препараты, которые работают в дистальных канальцах почек. Они уменьшают всасывание натрия и воды обратно в кровь, поэтому увеличивается выведение жидкости. Мочегонные таблетки назначаются от давления. |
| Нетиазидные диуретики | Похожи на тиазидные, но имеют другую химическую структуру. Нетиазидное мочегонное уменьшает всасывание натрия и воды в почках, помогает при высоком давлении и уменьшает отеки. |
| Калийсберегающие диуретики | В отличие от других диуретических препаратов, помогают сохранять калий в организме. Калийсберегающие мочегонные препараты блокируют действие альдостерона – гормона, который способствует задержке натрия и выведению калия. Калийсберегающие диуретики часто назначаются при гипертонии и сердечной недостаточности. |
| Осмотические диуретики | Осмотические диуретики притягивают воду в почечные канальцы за счет повышения осмотического давления. Они не влияют на транспорт натрия, но увеличивают объем мочи. Препараты, которые относятся к осмотическим диуретикам, используются при отеках мозга, остром отравлении и почечной недостаточности. |
| Салуретические препараты | Салуретики – это общее название для диуретиков, которые снижают реабсорбцию натрия в почках и вызывают активный натрийурез (выведение натрия с мочой). |
При каких заболеваниях и состояниях показаны диуретики?
Хорошие мочегонные препараты помогают за счет уменьшения объема жидкости в организме, снижения нагрузки на сердце и сосуды, а также устранения отеков. Диуретики может назначить кардиолог, уролог, гастроэнтеролог, пульмонолог, невролог, семейный врач или терапевт.
| Состояния и заболевания, при которых назначают диуретики | |
| Патология | Принцип действия мочегонных средств |
| Повышенное артериальное давление (гипертония) | Избыточная жидкость в организме повышает объем циркулирующей крови, что увеличивает давление на стенки сосудов. Тиазидные диуретики имеют гипотензивный эффект, помогают уменьшить объем жидкости, снижая нагрузку на сосуды и артериальное давление. Они также способствуют расширению сосудов, что дополнительно улучшает кровообращение. |
| Сердечная недостаточность | Состояние, при котором сердце нормально не справляется с перекачкой крови, из-за чего в организме задерживается жидкость, вызывая отеки в ногах, брюшной полости и легких. При сердечной недостаточности применяются петлевые и тиазидные мочегонные препараты, которые выводят лишнюю жидкость, уменьшая застойные явления и снижая нагрузку на сердце. Диуретики при сердечной недостаточности также облегчают симптомы, включая отеки, одышку и усталость. |
| Кардиомиопатия | Заболевание, при котором сердечная мышца утолщается, ослабевает или становится ригидной, что приводит к нарушению ее насосной функции. В результате развивается застой жидкости, появляются отеки и одышка. Диуретики помогают устранить избыток жидкости, снижая нагрузку на сердце и улучшая самочувствие пациента. Однако их применение требует осторожности, так как чрезмерное выведение жидкости может снизить объем циркулирующей крови и ухудшить кровоснабжение органов. |
| Отек легких | Опасное состояние, при котором жидкость скапливается в альвеолах легких, мешая газообмену и вызывая выраженную одышку. Петлевые диуретики при отеке легких применяются в экстренных ситуациях, так как они быстро уменьшают объем жидкости в организме, снижают давление в легочных сосудах и облегчают дыхание. Их действие также способствует снижению венозного возврата крови к сердцу, что уменьшает нагрузку на левый желудочек. |
| Асцит (скопление жидкости в брюшной полости) | Патология возникает при циррозе печени, сердечной недостаточности или онкологических заболеваниях, когда жидкость накапливается в брюшной полости. Калийсберегающие диуретики при асците брюшной полости назначаются первыми, так как они предотвращают потерю калия, а при выраженных отеках добавляют петлевые мочегонные средства для более интенсивного вывода жидкости. Лечение требует контроля водно-солевого баланса, чтобы избежать обезвоживания и нарушения работы почек. |
| Почечная недостаточность | При хронической почечной недостаточности (ХПН) или остром повреждении почек (ОПП) нарушается фильтрация жидкости, что приводит к ее задержке в организме, отекам и гипертензии. В зависимости от состояния пациента применяют петлевые мочегонные средства, которые усиливают мочеотделение, уменьшая отеки и нагрузку на сердце. В тяжелых случаях, когда диуретики уже неэффективны, пациентам требуется диализ для удаления лишней жидкости. |
| Нефротический синдром (повышенная потеря белка с мочой) | Болезнь характеризуется сильными отеками из-за значительной потери белка, что нарушает баланс жидкости между сосудами и тканями. Для уменьшения отеков применяются петлевые диуретики в сочетании с альбумином, чтобы предотвратить слишком резкое выведение жидкости и поддержать онкотическое давление в сосудах. Диуретики устраняют только симптом, но не основную причину нефротического синдрома, поэтому лечение включает коррекцию белкового обмена, контроль артериального давления и терапию основного заболевания (например, гломерулонефрита или диабетической нефропатии). |
| Высокое внутриглазное давление (например, при глаукоме) | Возникает при избыточном скоплении внутриглазной жидкости, что создает нагрузку на зрительный нерв. Ингибиторы карбоангидразы (диуретики) уменьшают выработку жидкости, помогая снизить давление и предотвратить повреждение зрительного нерва. Они применяются в дополнение к глазным каплям и при необходимости к лазерному или хирургическому лечению. |
| Повышенное внутричерепное давление | Патология развивается при черепно-мозговых травмах, инсультах, опухолях или гидроцефалии, когда жидкость накапливается в головном мозге. Осмотические диуретики быстро вытягивают лишнюю жидкость в кровоток, снижая внутричерепное давление и уменьшая риск повреждения мозга. Применение препаратов, снижающих внутричерепное давление, требует строгого контроля, так как резкое изменение давления может привести к осложнениям. |
| Пиелонефрит (воспаление почек) | Диуретики при пиелонефрите могут использоваться для увеличения мочеобразования и ускорения выведения бактерий и токсинов из мочевыводящих путей. Чаще применяются тиазидные или петлевые диуретики, особенно при наличии отеков или гипертонии, вызванной воспалением почек. Однако при остром пиелонефрите таблетки от отечности используют с осторожностью, так как чрезмерное выведение жидкости может ухудшить кровоснабжение почек. |
| Наличие солей в почках | Диуретические препараты применяются для выведения солей из почек, увеличивая мочеобразование и способствуя выведению минеральных отложений, снижая риск образования камней. Они особенно полезны при мочекаменной болезни и оксалурии (избытке оксалатов в моче), поскольку тиазидные диуретики уменьшают выведение кальция с мочой, предотвращая его кристаллизацию. Также препараты применяют для снижения мочевины и уменьшения риска образования уратных камней. |
Мочегонные таблетки, не выводящие кальций, относятся к группе тиазидных диуретиков. Они снижают выведение кальция с мочой, помогая сохранить его в организме, что делает их полезными при остеопорозе.
Диуретики для сушки используются спортсменами и бодибилдерами для временного уменьшения подкожной жидкости, что делает мышцы более выраженными и рельефными. Они выводят лишнюю воду через почки, снижая отечность и уменьшая общий вес. Чаще применяются тиазидные и петлевые диуретики, но их неконтролируемое использование может привести к обезвоживанию, электролитному дисбалансу, судорогам и даже сердечным осложнениям. Поэтому диуретики для сушки следует применять только под наблюдением специалиста и в сочетании с правильной гидратацией и питанием.
Мочегонные таблетки от отеков должны применяться без вреда для здоровья, поэтому самолечение диуретическими препаратами не допускается. В зависимости от причины отеков врач может назначить щадящие мочегонные таблетки, которые действуют постепенно и безопаснее для организма.
Кому нельзя принимать диуретики?
Диуретики противопоказаны людям с выраженным обезвоживанием, тяжелой печеночной недостаточностью в терминальной стадии, а также при гипокалиемии и гипонатриемии (дефиците калия и натрия). С осторожностью их назначают пациентам с сахарным диабетом, так как некоторые диуретики могут повышать уровень глюкозы в крови. Противопоказаны многие мочегонные препараты при подагре, поскольку могут повышать уровень мочевой кислоты.
Диуретики также нельзя при гипотонии, поскольку они снижают объем циркулирующей крови, выводя жидкость из организма, что может привести к еще большему падению артериального давления при гипотонии. Прием диуретиков при низком давлении может вызвать головокружение, слабость, обмороки и ухудшение кровоснабжения жизненно важных органов, включая мозг и сердце. Особенно опасны петлевые и тиазидные диуретики, так как они дополнительно снижают уровень натрия и калия, что может усугубить состояние.
Как быстро начинают действовать диуретики?
Скорость действия диуретиков зависит от их типа и способа введения. Петлевые диуретики могут начать действовать через 15–30 минут при приеме внутрь, мочегонные уколы – через пять минут после внутривенного введения. Тиазидные диуретики начинают работать через один-два часа, эффект обычно сохраняется до шести часов. Калийсберегающие диуретики действуют медленно – эффект проявляется через два-три дня регулярного приема.
Как правильно принимать диуретики?
Пить мочегонные таблетки правильно по назначению врача, учитывая дозировку, время приема и возможные побочные эффекты. Обычно мочегонные таблетки (в том числе на травах) пьют утром или в первой половине дня, чтобы избежать частых ночных позывов к мочеиспусканию. Важно соблюдать водно-солевой баланс, не злоупотреблять солью и следить за уровнем калия и натрия в организме. При длительном приеме мочегонных средств для безопасности необходимо регулярно сдавать анализы крови и контролировать артериальное давление, чтобы предотвратить обезвоживание и электролитные нарушения.
Как часто можно пить мочегонные препараты?
Частота приема мочегонных препаратов определяется врачом в зависимости от заболевания, состояния почек и общего водно-электролитного баланса. Некоторые диуретики назначаются ежедневно в постоянной дозировке (например, при гипертонии или сердечной недостаточности), а другие применяют курсами или по необходимости (например, при отеках).
Совместимы ли диуретики с продуктами питания и лекарствами?
Калийсберегающие диуретики нельзя сочетать с продуктами, богатыми калием (бананами, апельсинами, картофелем), чтобы избежать гиперкалиемии. Петлевые и тиазидные диуретики при длительном применении могут вызывать дефицит калия и магния, поэтому важно восполнять их с пищей или добавками. Также диуретики могут усиливать действие гипотензивных препаратов, снижая давление до опасного уровня, и уменьшать эффективность некоторых противовоспалительных и антидиабетических средств, поэтому их прием должен быть согласован с врачом.
Какие продукты и травы являются натуральными диуретиками?
К натуральным диуретикам относятся продукты и травы, которые способствуют выведению лишней жидкости из организма, улучшая работу почек. Среди мочегонных продуктов наиболее эффективны огурцы, арбуз, сельдерей, петрушка, лимон, ананас и клюква, так как они содержат много воды и природных веществ, стимулирующих мочеобразование. Среди трав часто используются ромашка, хвощ, толокнянка, брусничный лист и одуванчик, обладающие мягким мочегонным эффектом.
Кофе и алкоголь также обладают мочегонным эффектом, так как воздействуют на гормоны, регулирующие водный баланс. Кофеин блокирует действие антидиуретического гормона (вазопрессина), что увеличивает выведение жидкости почками, вызывая учащенное мочеиспускание. Алкоголь действует аналогично, подавляя выработку вазопрессина, что приводит к потере большого количества воды и электролитов, вызывая обезвоживание. Однако указанный эффект временный, при регулярном употреблении спиртного организм может частично адаптироваться, снижая выраженность мочегонного действия.
Какие мочегонные препараты не выводят калий?
Мочегонные препараты, которые не выводят калий, называются калийсберегающими диуретиками. К ним относятся средства, которые препятствуют выведению калия с мочой, сохраняя его уровень в организме. Указанные препараты чаще всего применяются при сердечной недостаточности, гипертонии и отеках, но их нельзя использовать при высоком уровне калия в крови (гиперкалиемии). Несмотря на их мягкое действие, они требуют контроля электролитного баланса и регулярного наблюдения врача.
Акционные предложения и новости

Чем могут быть опасны мочегонные препараты?
Мочегонные препараты могут быть опасны при неправильном или длительном применении, вызывая обезвоживание, нарушение электролитного баланса (дефицит калия, натрия, магния), резкое снижение артериального давления и перегрузку почек. Прием мочегонных может привести к слабости, головокружению, судорогам, аритмии и ухудшению работы сердца. Также некоторые диуретики повышают уровень сахара и мочевой кислоты в крови, что может усугубить сахарный диабет и подагру. Поэтому их прием должен быть под контролем врача с регулярным мониторингом анализов и давления.
Почему могут не действовать мочегонные препараты?
Мочегонные препараты могут не действовать из-за привыкания организма при длительном приеме или неправильном подборе диуретика. Также их эффективность снижается при избыточном потреблении соли, которая задерживает воду, и при недостатке белка в организме (например, при циррозе). В некоторых случаях снижению действия способствует сопутствующий прием других препаратов, влияющих на водно-солевой баланс, например, противовоспалительных средств (НПВС).
Как восстановиться после приема мочегонных препаратов?
После приема мочегонных препаратов важно восстановить водно-электролитный баланс, чтобы избежать обезвоживания и нехватки минералов. Для быстрого восстановления организма в домашних условиях после мочегонных рекомендуется пить достаточное количество воды, восполнять запасы калия, магния и натрия с помощью сбалансированного питания (бананы, орехи, зелень, молочные продукты) или по назначению врача принимать электролитные растворы. Если прием диуретиков был длительным, необходимо контролировать уровень давления и сдать анализы крови для оценки состояния организма.
Когда следует обратиться к врачу при приеме диуретиков?
При приеме диуретиков или вазоактивных препаратов рекомендуется обратиться к врачу при появлении тревожных симптомов. Возможные побочные эффекты диуретиков и народных мочегонных средств:
- расстройство желудка (например, диарея);
- повышенное газообразование;
- ухудшение или потеря аппетита;
- выпадение волос;
- головные боли;
- выраженная усталость;
- подагра (отложение кристаллов мочевой кислоты в тканях);
- трудности с достижением эрекции (половая дисфункция);
- низкий уровень калия;
- мышечные судороги;
- повышенный уровень сахара в крови у людей с диабетом;
- несбалансированные электролиты.
Диуретики увеличивают выведение жидкости через почки, снижая объем циркулирующей крови и уровня воды в организме. При чрезмерном или бесконтрольном приеме может развиться обезвоживание, особенно если не восполнять потерю жидкости. В результате организм теряет важные электролиты (натрий, калий, магний), что может вызвать слабость, головокружение, судороги, снижение давления и нарушения работы сердца.
Мочегонные чаи и таблетки могут приводить к запорам, так как они выводят жидкость из организма, уменьшая ее содержание в кишечнике и делая стул более твердым. Кроме того, нарушение электролитного баланса, особенно дефицит калия и магния, может замедлять перистальтику кишечника, что затрудняет его опорожнение. Чтобы предотвратить запоры при приеме диуретиков, важно поддерживать водный баланс, употреблять больше клетчатки и при необходимости корректировать уровень электролитов под контролем врача.
Учащенное сердцебиение и головокружение при приеме диуретиков могут указывать на обезвоживание, нарушение электролитного баланса (дефицит калия, натрия, магния) или резкое снижение артериального давления. Указанные состояния могут привести к серьезным осложнениям, включая аритмию или обмороки, поэтому при их появлении необходимо немедленно обратиться к врачу.
Также проконсультироваться с врачом нужно при беременности и грудном вскармливании, поскольку диуретики могут снижать объем циркулирующей крови, нарушать водно-электролитный баланс и влиять на выработку грудного молока. Некоторые мочегонные препараты способны проникать через плаценту или в грудное молоко, что может негативно сказаться на развитии ребенка. Поэтому их прием в указанный период допускается только по строгим медицинским показаниям и под контролем специалиста. Прием мочегонных без рецепта может быть опасен для здоровья матери и плода.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Популярные вопросы
При задержке мочи мочегонные препараты обычно не рекомендуются, так как проблема чаще связана не с избыточной жидкостью в организме, а с нарушением оттока мочи (например, при аденоме простаты, мочекаменной болезни, неврологических расстройствах). В указанных случаях мочегонные могут усугубить состояние, увеличивая нагрузку на почки и мочевой пузырь. Важно выявить и устранить причину задержки мочи – с помощью катетеризации, медикаментов или хирургического вмешательства.
При приеме сильных диуретиков важно поддерживать оптимальный водный баланс, чтобы избежать обезвоживания и нарушения электролитного состава крови. Количество воды зависит от типа диуретика, дозировки и индивидуальных особенностей организма. При приеме мочегонных в среднем рекомендуется выпивать 1,5–2,5 литра воды в день, но при сильном мочегонном эффекте и жаркой погоде объем может увеличиваться. Однако лучше согласовать потребление жидкости с врачом, особенно при заболеваниях сердца и почек.
Среди мочегонных трав наиболее известны толокнянка, хвощ полевой, петрушка, ортосифон (почечный чай), лист брусники и кукурузные рыльца. Диуретики растительного происхождения способствуют выведению лишней жидкости, уменьшая отеки и нагрузку на почки. Природные диуретики работают мягче, чем синтетические, и часто используются в народной медицине и фитотерапии. Однако при заболеваниях почек, сердца или приеме лекарств важно консультироваться с врачом перед употреблением растительных мочегонных препаратов, так как они могут повлиять на баланс электролитов и кровяное давление.
Кофе обладает мочегонным (диуретическим) эффектом, поскольку содержит кофеин, который стимулирует работу почек и увеличивает выведение жидкости. Кофеин блокирует аденозиновые рецепторы, увеличивая кровоток в почках и снижая реабсорбцию натрия, что приводит к повышенному образованию мочи. Однако указанный эффект выражен лишь при высоком потреблении кофеина и снижается у людей, регулярно пьющих кофе, поскольку организм адаптируется. В умеренных количествах кофе не вызывает значительного обезвоживания.
Диуретики помогают от высокого давления не мгновенно, а в зависимости от их типа и механизма действия. Петлевые диуретики начинают работать почти сразу после приема и оказывают быстрый, но кратковременный эффект, поэтому их применяют при срочной необходимости, например, при приступе артериальной гипертензии. Тиазидные и калийсберегающие диуретики при гипертонии действуют медленнее – снижение давления становится заметным через несколько дней или недель регулярного приема, поскольку они постепенно уменьшают объем жидкости в организме и снижают сосудистое сопротивление. Указанные мочегонные можно пить для долгосрочного контроля артериального давления.