Что такое гломерулонефрит?
Гломерулонефрит — это воспалительное заболевание почек, которое сопровождается поражением почечных клубочков (гломерулов). Гломерулы представляют собой скопления микроскопических кластеров мелких капилляров с небольшими порами. Почечные клубочки фильтруют плазму крови, удаляя из нее лишнюю жидкость, соли и продукты обмена веществ, удерживая необходимые вещества (белки, клетки). Отфильтрованные продукты выводятся из организма в виде мочи.
При поражении почек нарушается функция фильтрации крови, водно-электролитный баланс, что приводит к накоплению жидкости и токсинов в организме. Избыток жидкости и солей способствует появлению отеков конечностей, лица, живота, нарушению в работе сердечно-сосудистой системы.
Какие симптомы гломерулонефрита?
Гломерулонефрит часто протекает бессимптомно. Первыми признаками гломерулонефрита являются отечности лица и верхних век, которые часто проявляются после сна. По мере нарушения функции почек наблюдаются отечности конечностей и живота. Развивается нефротический синдром, который сопровождается гематурией (наличием крови в моче). Другие симптомы гломерулонефрита:
- редкое и затрудненное мочеиспускание с небольшим количеством мочи;
- повышение артериального давления;
- изменение цвета мочи при болезни почек, которая приобретает розовый, красный или коричневый оттенок;
- пенистая моча;
- тупая, ноющая боль в почках;
- тошнота;
- сыпь, зуд;
- рвота;
- боль в животе;
- потеря аппетита;
- боль в суставах;
- мышечные судороги;
- необъяснимое снижение массы тела;
- желтуха (пожелтение кожи, слизистых оболочек и белков глаз);
- повышение температуры тела.
В некоторых случаях воспалительная болезнь почек может проявляться неспецифическими симптомами: сонливостью, повышенной усталостью, общей слабостью. При прогрессировании заболевания могут наблюдаться одышка, затрудненное дыхание. Болезненное мочеиспускание не является симптомом гломерулонефрита, а больше относится к пиелонефриту (поражению почечной паренхимы, лоханки и чашечки).
Какие причины гломерулонефрита?
Точные причины появления гломерулонефрита не установлены. Часто патология развивается при ослабленном иммунитете после перенесенных инфекционных заболеваний. Возможные причины гломерулонефрита:
- бактериальные инфекции, вызванные стафилококками, стрептококками, пневмококками;
- вирусные патологии (гепатит В, С, ВИЧ);
- паразитарные заболевания (например, малярия);
- грибковые инфекции (кандидоз, мукормикоз);
- васкулит (воспаление стенок кровеносных сосудов);
- аутоиммунные заболевания (красная системная волчанка, синдром Гудпасчера, IgA-нефропатия);
- генетическая предрасположенность;
- сахарный диабет;
- токсическое воздействие алкоголя и химических веществ;
- бесконтрольный прием лекарственных препаратов (антибиотиков, иммунодепрессантов);
- злокачественные и доброкачественные опухоли (например, миелома).
Воспаление почечных клубочков с последующим их рубцеванием может развиваться на фоне длительного и бесконтрольного повышенного артериального давления. Длительный стресс, психоэмоциональные и физические перегрузки также могут спровоцировать гломерулонефрит.
Виды гломерулонефрита
По характеру течения гломерулонефрит классифицируют на несколько видов: острый, хронический и быстропрогрессирующий. Острая форма патологии характеризуется внезапным появлением и быстрым развитием симптомов. При своевременной терапии удается полностью вылечить патологию на протяжении нескольких недель.
При тяжелом течении воспалительного процесса в почках или отсутствии своевременного лечения острый гломерулонефрит переходит в хроническую форму, повышая риск развития осложнений заболевания.
Быстропрогрессирующий гломерулонефрит является самой опасной формой патологии, что связано с быстрым течением воспалительного процесса, который может привести к потере функции почек за несколько дней или недель.
Острый гломерулонефрит
Острый гломерулонефрит (постинфекционный гломерулонефрит) часто возникает как осложнение после перенесенного инфекционного заболевания. Патология также развивается на фоне аутоиммунных заболеваний.
Острый гломерулонефрит может развиваться в любом возрасте. Однако чаще патология (подростковый гломерулонефрит) диагностируется у детей и подростков до 15 лет. У детей от двух до 10 лет воспалительное заболевание почек часто возникает после стрептококковой инфекции. Патология у взрослых чаще диагностируется у мужчин, чем у женщин. Гломерулонефрит у взрослых развивается в среднем или пожилом возрасте часто на фоне сахарного диабета. Заболевание почек может сопровождаться эндокардитом, пневмонией, остеомиелитом.
Симптомы острого гломерулонефрита
Первые симптомы гломерулонефрита появляются в течение одной-трех недель после инфекционного заболевания. Патология проявляется отечностью лица, часто в области век над глазами под бровями, которая наблюдается в утренние часы после сна. Заболевание сопровождается лихорадкой, головной болью, слабостью, резким уменьшением количества выделяемой мочи, гематурией. По мере прогрессирования патологии наблюдается гипертония (повышение артериального давления). Об остром гломерулонефрите свидетельствуют наличие белка, выявлено при анализе мочи, повышенные уровни креатинина и мочевины в крови.
Хронический гломерулонефрит
Хронический гломерулонефрит часто развивается на фоне аутоиммунных заболеваний (волчаночного нефрита, IgA-нефропатии). Патология может возникнуть в результате генетических нарушений (наследственного нефрита, болезни тонкой базальной мембраны). Хронический гломерулонефрит также развивается вследствие прогрессирования острого воспалительного заболевания почек. Длительный воспалительный процесс в почках приводит к склерозированию пораженной ткани (образованию рубцов). В результате нарушения работоспособности почек развивается почечная недостаточность, которая сопровождается накоплением токсинов в организме, негативно влияющих на работу всех систем и органов.
Симптомы хронического гломерулонефрита
Хронический гломерулонефрит может длительное время протекать бессимптомно на протяжении нескольких лет. Патология нередко выявляется при плановом обследовании. Основными лабораторными симптомами болезни почек являются протеинурия (наличие белка в моче) и гематурия (повышенное содержание эритроцитов в моче). По мере прогрессирования гломерулонефрита могут наблюдаться стойкие отеки лица и конечностей, резистентная гипертензия (повышенное артериальное давление, которое трудно контролировать). Для хронической болезни почек характерно чередование периодов ремиссии (улучшения состояния) и обострений, при которых симптомы усиливаются.
Как диагностируют гломерулонефрит?
Для диагностики и лечения гломерулонефрита необходимо записаться на консультацию к нефрологу. На приеме врач проводит осмотр, собирает анамнез (информацию о жалобах, симптомах, хронических патологиях, наследственной предрасположенности) и назначает сдачу анализов, чтобы проверить работу почек. Лабораторные исследования для выявления гломерулонефрита включают:
- общий анализ крови. Позволяет выявить повышенное содержание мочевины и креатинина;
- общий анализ мочи. Проводится для обнаружения белка и эритроцитов в биоматериале.
Для оценки состояния почек, исследования размера, формы, структуры, расположения органа, наличия патологических изменений (наростов, кист, опухолей) назначается УЗИ почек. Дополнительно может быть показана биопсия почек (исследование фрагмента ткани) для оценки степени воспаления органа и склерозирования клубочков.
Как лечат гломерулонефрит?
Лечение гломерулонефрита предполагает комплексный подход, который включает медикаментозную терапию, изменение образа жизни и соблюдение диеты. Лекарственные препараты назначают для уменьшения воспалительного процесса в почках, подавления патологической активности иммунной системы, нормализации артериального давления и предупреждения прогрессирования патологии.
Как лечат острый гломерулонефрит?
Согласно клиническим рекомендациям, лечение острого гломерулонефрита направлено на терапию заболевания, которое спровоцировало воспалительный процесс в почках. Согласно международной классификации болезней 10-го пересмотра (МКБ-10) острый гломерулонефрит имеет код N00. Лекарственная терапия острого воспаления почек может включать:
- кортикостероиды (для снижения воспалительного процесса);
- иммунодепрессанты (показаны при аутоиммунных заболеваниях);
- диуретики (мочегонные средства для уменьшения отеков);
- антигипертензивные препараты (для снижения артериального давления);
- нестероидные противовоспалительные препараты;
- анальгетики и спазмолитики (для уменьшения болевого синдрома);
- противомикробные средства;
- антибиотики.
Для повышения иммунитета при лечении гломерулонефрита могут быть назначены витаминные и минеральные комплексы. Медикаментозная терапия в форме таблеток или капсул подбирается врачом индивидуально с учетом степени поражения почечной ткани и наличия сопутствующих осложнений.
Как лечат хронический гломерулонефрит?
Лечение хронического гломерулонефрита направлено на уменьшение количества случаев обострения заболевания и предотвращение развития осложнений. Согласно международной классификации болезней 10-го пересмотра (МКБ-10) хронический гломерулонефрит имеет код N03. Медикаментозная терапия хронического гломерулонефрита по протоколу может включать:
- ингибиторы ангиотензин-превращающего фермента (АПФ);
- блокаторы рецепторов ангиотензина II (БРА);
- диуретики;
- иммунодепрессанты.
При развитии почечной недостаточности на фоне хронического гломерулонефрита может быть показан диализ (процедура удаления избытка жидкости и отходов из крови) или плазмаферез (обмен плазмы). В тяжелых случаях может проводиться трансплантация пораженной почки, что позволяет восстановить работу мочевыделительной системы и улучшить качество жизни пациента.
Особенности лечения гломерулонефрита у детей
Тактика лечения гломерулонефрита у детей подбирается врачом индивидуально с учетом возраста ребенка, причин и степени развития патологии, наличия сопутствующих заболеваний. При острой форме патологии ребенку показаны постельный режим и ограничение употребления жидкости. Лекарственная терапия гломерулонефрита у детей может включать:
- диуретики;
- антигипертензивные препараты;
- иммунодепрессанты;
- антибиотики;
- фосфат-связывающие препараты (для снижения минерального фосфора в крови).
В тяжелых случая при нарушении электролитного баланса, что повышает риск роста уровня токсинов в крови у ребенка, назначается диализ. Комплексная терапия гломерулонефрита предполагает диетическое питание. В рационе ребенка необходимо уменьшить количество или временного исключить продукты с высоким содержанием белка, калия, фосфора и натрия.
Диета при гломерулонефрите
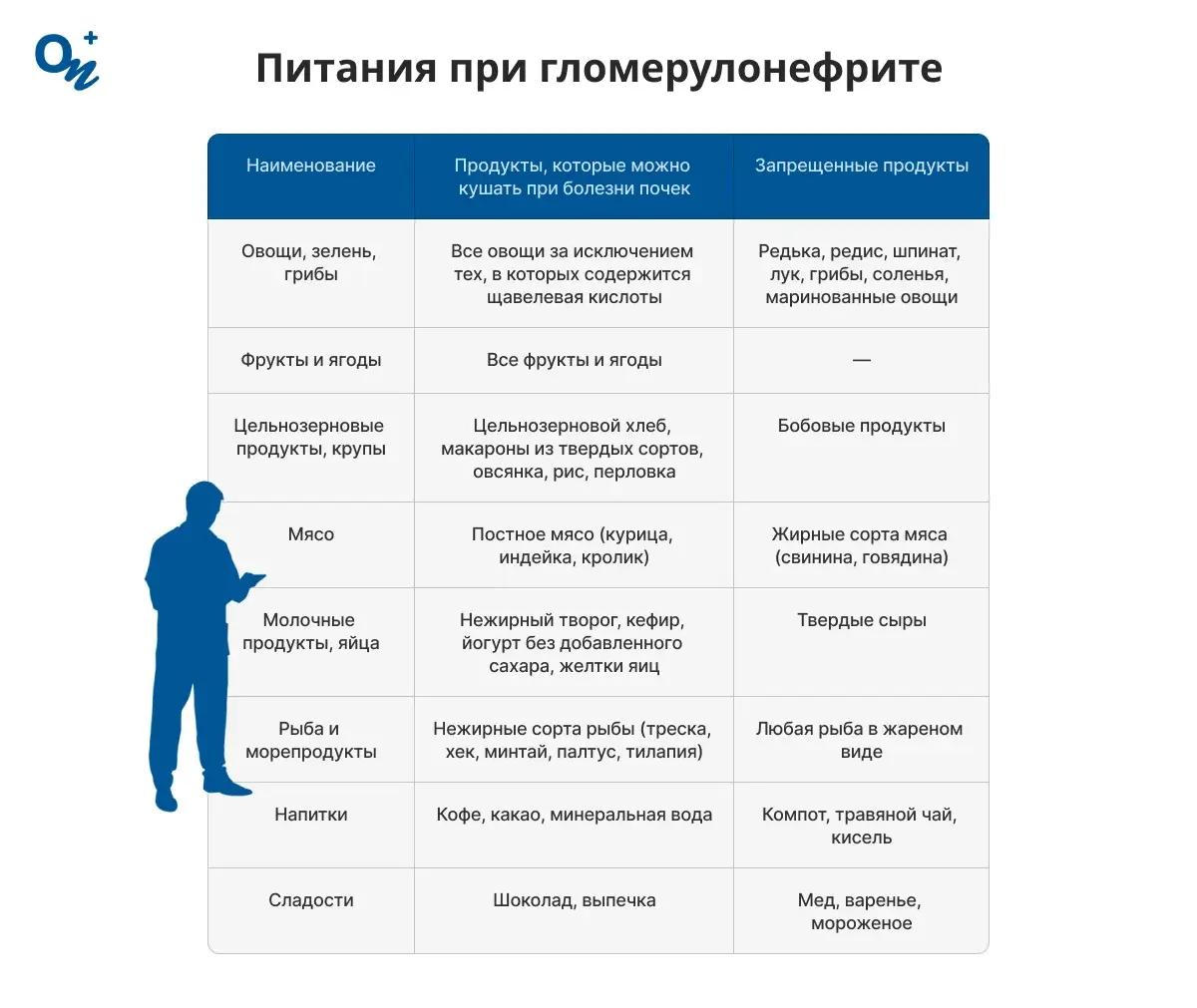
При лечении острого гломерулонефрита необходимо соблюдать диету с низким содержанием белка. Также следует ограничить потребление продуктов, содержащих калий и натрий, которые могут задерживать лишнюю жидкость в организме. При нарушении работы почек в крови происходит накопление фосфора, который способствует вымыванию кальция из костей. При гломерулонефрите необходимо ограничить потребление продуктов, богатых фосфором. При заболевании почек может быть показана диета №7.
| Питание при гломерулонефрите | ||
| Наименование | Продукты, которые можно кушать при болезни почек | Запрещенные продукты |
| Овощи, зелень, грибы | Все овощи за исключением тех, в которых содержится щавелевая кислоты | Редька, редис, шпинат, лук, грибы, соленья, маринованные овощи |
| Фрукты и ягоды | Все фрукты и ягоды | — |
| Цельнозерновые продукты, крупы | Цельнозерновой хлеб, макароны из твердых сортов, овсянка, рис, перловка | Бобовые продукты |
| Мясо | Постное мясо (курица, индейка, кролик) | Жирные сорта мяса (свинина, говядина) |
| Молочные продукты, яйца | Нежирный творог, кефир, йогурт без добавленного сахара, желтки яиц | Твердые сыры |
| Рыба и морепродукты | Нежирные сорта рыбы (треска, хек, минтай, палтус, тилапия) | Любая рыба в жареном виде |
| Напитки | Кофе, какао, минеральная вода | Компот, травяной чай, кисель |
| Сладости | Шоколад, выпечка | Мед, варенье, мороженое |
Для вашего удобства мы предоставляем нашу таблицу в виде иллюстрации. Вы можете сохранить ее или отправить знакомым при необходимости.
Питания при гломерулонефрите
Чем опасен гломерулонефрит?
Опасность гломерулонефрита заключается в нарушении фильтрационной функции почек, что может привести к тяжелым осложнениям. Воспаление почечных клубочков приводит к задержке жидкости и продуктов обмена веществ в организме. Накопление токсинов провоцирует нарушение в работе органов и систем. Осложнения гломерулонефрита:
- хроническая болезнь почек;
- почечная недостаточность;
- артериальная гипертензия;
- дислипидемия (высокий уровень холестерина);
- тромбоз.
В редких случаях при прогрессировании гломерулонефрита может развиваться перикардит, сердечная недостаточность. Нарушение функции почек может привести на снижение количества эритроцитов в крови, вызывая анемию. В тяжелых случаях возможно развитие уремической комы и летальный исход.
Профилактика гломерулонефрита
Профилактика гломерулонефрита заключается в своевременной диагностике и лечении инфекционных заболеваний. Рекомендации по предотвращению воспалительного заболевания почек могут включать:
- сбалансированное питание;
- регулярную физическую активность;
- избегание переохлаждения;
- отказ от вредных привычек (алкоголя, курения);
- контроль уровня сахара в крови;
- контроль артериального давления;
- соблюдение питьевого режима (употребление не менее 1,5-2 литров жидкости).
При наличии аутоиммунных заболеваний, генетической предрасположенности к заболеваниям почек необходимо регулярно проходить медицинские осмотры. При появлении первых симптомов гломерулонефрита необходимо обратиться к врачу. Самолечение и бесконтрольный прием лекарственных препаратов могут усугубить симптомы, способствовать прогрессированию заболевания, повышая риск развития осложнений.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Ревматология в ОН Клиник Николаев


Ревматология ОН Клиник в других городах
Популярные вопросы
Продолжительность жизни при хроническом гломерулонефрите зависит от стадии патологии и степени нарушения функции почек. Своевременное лечение заболевания, постоянный контроль состояния почек, ведение здорового образа жизни и соблюдение всех рекомендаций врача в большинстве случаев способствуют долгой и полноценной жизни.
При больных почках нельзя употреблять много соли, сахара, жирной, жареной и острой пищи, продуктов с высоким содержанием белка, калия, фосфора и натрия. Также следует ограничить алкоголь. При заболеваниях почек важно избегать переохлаждения, контролировать уровень артериального давления и глюкозы в крови. При появлении нарушений функции почек важно не заниматься самолечением, а обратиться за медицинскими рекомендациями к врачу.
Продолжительность жизни при гломерулонефрите зависит от формы заболевания, стадии поражения почек, наличии сопутствующих хронических патологий, образа жизни и степени контроля состояния здоровья. Своевременная диагностика и лечение острой формы гломерулонефрита в большинстве случаев позволяет восстановить нормальную функцию почек. Хроническая форма патологии, которая протекает при постоянном контроле состояния и соблюдении всех рекомендации врача, не оказывает существенного влияния на продолжительность жизни. Прогрессирующий гломерулонефрит при отсутствии терапии может спровоцировать развитие почечной недостаточности, уремической комы и привести к летальному исходу. Регулярное наблюдение у нефролога, контроль артериального давления, уровня глюкозы в крови, коррекция режима питания и отказ от вредных привычек помогают улучшить прогноз и снизить риск осложнений.
Диагностикой и лечением заболеваний почек занимается нефролог. На приеме врач проводит физикальный осмотр, пальпацию почек, изучает жалобы, симптомы, семейный анамнез и назначает диагностическое обследование. По результатам диагностики нефролог подбирает тактику лечения с учетом возраста пациента, типа и стадии патологии, наличия хронических заболеваний и индивидуальных особенностей организма.
Тактика лечения заболеваний почек подбирается врачом, исходя из результатов диагностических исследований. В рамках медикаментозной терапии назначается прием противовоспалительных средств, иммуномодуляторов, спазмолитиков, анальгетиков, диуретиков, антибактериальных и противомикробных препаратов. Дополнительно врач может назначить витаминно-минеральные комплексы.