Что такое васкулит?
Васкулит — это аутоиммунное заболевание, сопровождаемое воспалением кровеносных сосудов, которое может дополняться ишемией (снижением кровоснабжения) и некрозом тканей. При болезни, поражающей артерии, артериолы, вены, венулы или капилляры, снижается пропускная способность набухших и утолщенных сосудов. Соответственно, ткани и органы недополучают кислород и питательные вещества, транспортируемые кровью.
Какие причины васкулита?
Механизмы возникновения первичного васкулита до сих пор не установлены. Причины вторичного васкулита:
- инфекционные болезни (например, гепатиты B и C);
- семейный анамнез (наличие васкулита у близких родственников);
- укусы насекомых;
- бесконтрольный прием медикаментов;
- заболевания иммунной системы (например, системная красная волчанка, склеродермия или ревматоидный артрит);
- рак крови.
Вероятность возникновения васкулита увеличивается после 50 лет. Также в группу риска входят курильщики с многолетним стажем.
Виды васкулита
Существует более 30 видов васкулита. Классификация заболевания учитывает основополагающие факторы риска и особенности поражения кровеносных сосудов.
Геморрагический васкулит
Геморрагический васкулит (иммуноглобулин А-ассоциированный васкулит, аллергическая пурпура или болезнь Шенлейна-Геноха) в основном поражает мелкие сосуды и чаще всего возникает у детей. Характерными проявлениями геморрагического васкулита являются петехии на ногах (точечные кровоизлияния на коже), пальпируемые пурпуры, артралгии, желудочно-кишечные нарушения и гломерулонефрит.
Геморрагический васкулит начинается с внезапного появления пурпур, которые обычно локализуются на ногах (реже — на туловище и руках). Пурпуры, появляющиеся на коже, могут трансформироваться в геморрагические, сливающиеся пятна. По мере развития болезни могут возникать лихорадка, болезненность и припухлость суставов. Геморрагическая сыпь обычно проходит в течение месяца, но спустя несколько недель может возникнуть рецидив заболевания. Одним из последствий геморрагического васкулита является хроническая почечная недостаточность.
Болезнь Бехчета
Болезнь Бехчета сопровождается воспалением глаз, болезненностью кожи, появлением язв в ротовой полости и на половых органах. Также могут поражаться нервы, головной мозг, легкие, почки и кишечник.
Узелковый полиартериит
Болезнь поражает сосуды, нервы, кишечный тракт, сердце, суставы и почки. Поражение почек при узелковом полиартериите приводит к повышению кровяного давления и дисфункции парных органов.
Ревматоидный васкулит
Ревматоидный васкулит, сопровождаемый воспалением сосудов, является одним из осложнений ревматоидного артрита. Основными симптомами заболевания являются опухание, боли и ограничение подвижности в суставах.
Болезнь Бюргера (облитерирующий тромбангиит)
Облитерирующий тромбангиит представляет собой воспаление мелких, средних артерий и некоторых поверхностных вен, сопровождаемое тромбозом и тромбофлебитом. Основным фактором риска является табакокурение.
Васкулит центральной нервной системы
Васкулит центральной нервной системы — это воспаление и отеки стенок кровеносных сосудов головного мозга или позвоночника. Заболевание сопровождается неврологическими симптомами (например, снижением чувствительности конечностей, головными болями и головокружениями).
Гигантоклеточный (височный) артериит
Гигантоклеточный артериит поражает слизистую оболочку артерий головы, особенно в висках. Заболевание вызывает головные боли, болезненность кожи головы, боли в челюсти и нарушения зрения.
Уртикарный васкулит
Уртикарный васкулит сопровождается крапивницей (сыпью с волдырями). Помимо высыпаний, симптомы уртикарного васкулита включают зуд и боль в области воспаления.
Артериит Такаясу
Артериит Такаясу поражает аорту и ответвляющиеся от нее сосуды. Болезнь сопровождается нарушением кровообращения в артериях верхних конечностей и головного мозга.
Болезнь Кавасаки
Болезнь Кавасаки чаще всего возникает у детей в возрасте до пяти лет. Заболевание может поражать коронарные артерии, снабжающие кровью сердце.
Эозинофильный гранулематоз с полиангиитом (ЭГПА или синдром Черджа-Стросса)
Эозинофильный гранулематоз с полиангиитом — форма васкулита, при которой концентрация эозинофилов превышает 10% от общего количества лейкоцитов в крови. Болезнь в основном повреждает легкие, носовые пазухи, кожу, суставы, нервы, желудочно-кишечный тракт, сердце или почки и может сопровождаться астмой или аллергией.
Криоглобулинемия
Криоглобулинемия — тип васкулита, сопровождаемый появлением в крови аномальных белков (криоглобулинов), которые слипаются при низких температурах. Заболевание сопровождается повышенным риском печеночной и почечной недостаточности.
Лейкоцитокластический васкулит
Лейкоцитокластический васкулит поражает сосуды малого или среднего диаметра в коже и подкожной клетчатке. В очагах воспаления локализуются нейтрофилы, которые провоцируют разрушение лейкоцитов (лейкоцитолиз). Лейкоцитокластический васкулит может сопровождаться появлением пурпур, петехий или язв.
Гиперчувствительный (аллергический) васкулит
Гиперчувствительный васкулит проявляется воспалением мелких сосудов после воздействия аллергена (например, ингредиента лекарства или растительной пыльцы). Аллергический васкулит чаще всего возникает на ногах.
Гранулематоз с полиангиитом (болезнь Вегенера)
При болезни Вегенера воспаляются сосуды носа, носовых пазух, горла, трахеи, легких и почек. Заболевание может начинаться с признаков поражения верхних и нижних отделов респираторного тракта (например, выделений из носа или кашля). По мере развития симптомы болезни дополняются отеками и гипертензией.
Микроскопический полиангиит
Микроскопический полиангиит является некротизирующим слабоиммунным (без отложения иммунных глобулинов) заболеванием, который может сопровождаться гломерулонефритом и альвеолярным кровоизлиянием. Болезнь относится к категории АНЦА-ассоциированных васкулитов, при которых в крови определяются антинейтрофильные цитоплазматические антитела.
Как понять, что у меня васкулит?
Проявления васкулита зависят от локализации воспаления. Симптомы васкулита:
- высокая температура;
- ночная потливость;
- головная боль;
- упадок сил;
- потеря веса;
- головокружение;
- боли в суставах (чаще всего возникают при васкулите на руках и ногах);
- звон в ушах, резкая потеря слуха;
- боль в животе после еды, появление крови в кале;
- зуд, жжение или покраснение глаз, двоение или снижение остроты зрения;
- отеки, покалывание, онемение или слабость в конечностях;
- одышка, кашель (в том числе с кровью);
- потемнение мочи или гематурия (кровь в моче).
Многие симптомы васкулита схожи с проявлениями заболеваний различных систем. Для безошибочной постановки диагноза следует обратиться к ревматологу.
Как васкулит проявляется на коже?
При васкулите на коже может появляться сыпь (крапивница) или красные пятна (признаки подкожного кровотечения). Кожные проявления васкулитов также включают язвы, сетчатый ливедо (сосудистый рисунок), узелки под кожей и капиллярные кровоизлияния (геморрагии). Как выглядит васкулит, можно увидеть на фото.
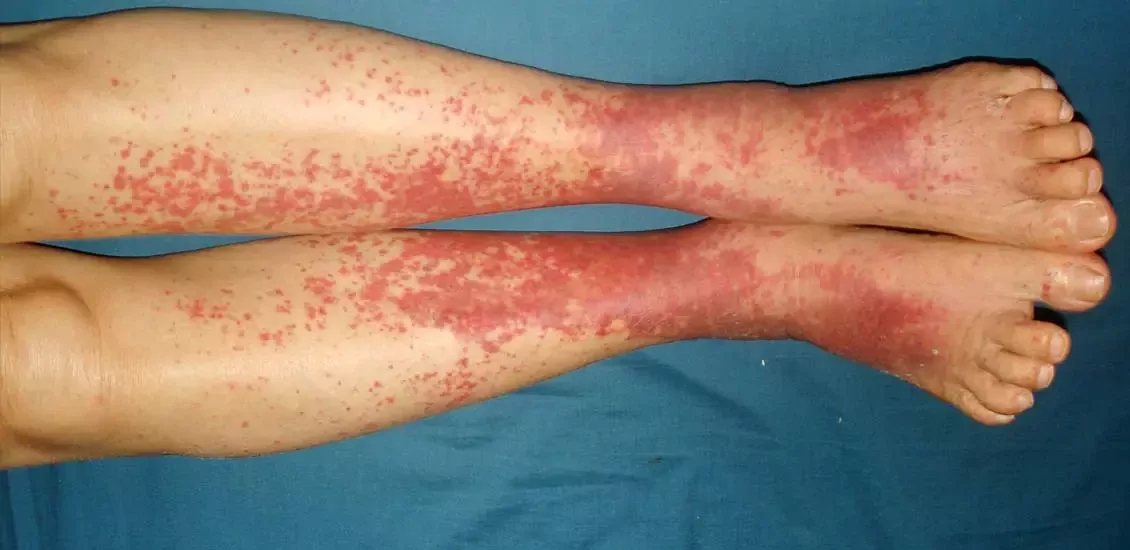
Васкулит
Как диагностируют васкулит?
При появлении признаков васкулита необходимо записаться на консультацию ревматолога. Методы диагностики васкулита включают:
- клинический анализ крови (признаками воспаления являются повышенная скорость оседания эритроцитов, анемия, увеличение концентрации тромбоцитов и низкий уровень сывороточного альбумина);
- лабораторные исследования мочи (на эритроциты, белок и цилиндры эритроцитов);
- рентген грудной клетки;
- иммуноферментный анализ;
- УЗИ сосудов (допплерографию);
- магнитно-резонансную томографию (МРТ). Может проводиться при подозрении на васкулит сосудов головного мозга. Также назначается для уточнения клинической картины при васкулопатии головного мозга.
Дифференциальная диагностика васкулита позволяет исключить капиллярит (или пигментную пурпуру), при котором на коже рук, ног и других частей тела появляются красновато-коричневые пятна. По результатам диагностики ревматолог может направить пациента на консультацию узкопрофильных специалистов. Например, при обнаружении признаков заболеваний миокарда проводятся осмотр кардиолога и УЗИ сердца, а при васкулите с аллергическими реакциями — консультация аллерголога с анализом на чувствительность к аллергенам.
Методы лечения васкулита
Основу лечения васкулита составляют кортикостероиды (например, в виде инъекций, мазей или таблеток), способствующие снятию воспаления. Другие методы лечения васкулита:
- иммуномодуляторы или иммуносупрессоры (нормализуют активность иммунной системы);
- нестероидные противовоспалительные препараты (НПВП назначаются для снижения интенсивности болевого синдрома);
- антагонисты рецепторов эндотелина и ингибиторы ангиотензинпревращающего фермента (способствуют нормализации артериального давления).
Также в ходе лечения васкулита может проводиться плазмаферез. Процедура включает частичное удаление плазмы крови пациента, которая заменяется донорской плазмой или физиологическим раствором для снижения уровня антител в организме.
Можно ли вылечить васкулит навсегда?
Полностью вылечить васкулит невозможно, однако системная терапия позволяет достичь стойких ремиссий, то есть увеличить длительность периодов между эпизодами обострений заболевания. В среднем ремиссии длятся от нескольких месяцев до нескольких лет.
Особенности васкулита у детей
Уровень распространенности васкулита у детей составляет около 200 случаев на один миллион пациентов. Заболевание чаще всего обнаруживается в возрасте 3-10 лет и поражает преимущественно мальчиков. Основным фактором риска является наследственная предрасположенность.
Симптомы васкулита, который отличается склонностью к рецидивам, могут длиться около 2-12 недель. Основу лечебного курса составляют НПВП и кортикостероиды. У большинства детей болезнь не вызывает долгосрочных осложнений и не требует ограничений физических нагрузок.
Нужна ли диета при васкулите?
Диета при васкулите может помочь предотвратить осложнения и потенциальные побочные эффекты медикаментозной терапии (например, диабет, истончение костей или колебания кровяного давления). Особенности диеты при васкулите:
- регулярное употребление свежих овощей, фруктов, цельнозерновых продуктов, нежирных молокопродуктов, нежирного мяса и рыбы;
- отказ от алкоголя;
- исключение из рациона продуктов, которые могут вызвать аллергию (например, яиц или цитрусовых).
Для поддержания нормального веса тела следует контролировать калорийность рациона. При приеме кортикостероидов врач может назначить диету, богатую витамином D и кальцием (или препараты, содержащие эти компоненты).
Возможные осложнения васкулита
Риск возникновения осложнений определяется степенью тяжести васкулита и локализацией очагов воспаления. Возможные осложнения васкулита:
- тромбоз;
- легочная эмболия;
- аневризма (расширение сосуда более чем на половину по сравнению с нормальным диаметром);
- разрыв артерии;
- гипертония или гипотония;
- воспаление сердечной мышцы (миокардит);
- потеря зрения;
- нарушения памяти;
- ослабление иммунной системы (повышение уязвимости к инфекционным агентам);
- ишемия внутренних органов (например, сердца или печени);
- почечная недостаточность;
- внутренние (например, желудочно-кишечные) кровотечения.
Одними из наиболее опасных осложнений васкулита являются перитонит, сепсис, инфаркт и инсульт. При возникновении признаков сердечного приступа, резких болях, потери чувствительности в отдельных частях тела или тяжелых дыхательных нарушениях следует незамедлительно обратиться за медицинской помощью.
Можно ли предотвратить васкулит?
Методы, которые помогли бы гарантированно предотвратить васкулит, не разработаны. Профилактические мероприятия способствуют облегчению симптоматики, продлению ремиссий и снижению риска обострений. Профилактика осложнений васкулита:
- соблюдение диеты и схем приема назначенных лекарств;
- прохождение регулярных обследований (для контроля динамики состояния и оценки эффективности терапии);
- вакцинация (помогает минимизировать риск развития инфекционных заболеваний);
- регулярные занятия спортом или физкультурой (при отсутствии противопоказаний);
- соблюдение гигиены (например, частое мытье рук для предотвращения распространения инфекций);
- отказ от вредных привычек.
Пациенткам, планирующим беременность при васкулите, следует предварительно проконсультироваться с врачом. В большинстве случаев контролируемый или неактивный васкулит не вызывает осложнений беременности. Особое внимание необходимо уделить контролю артериального давления, повышение которого может спровоцировать выкидыш. При тяжелых формах васкулита увеличивается риск преждевременных родов и задержки внутриутробного развития ребенка, поэтому необходимо постоянно наблюдаться у ревматолога и гинеколога.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Ревматология в ОН Клиник Николаев


Ревматология ОН Клиник в других городах
Популярные вопросы
Избавиться от боли в суставах при васкулите можно за счет приема кортикостероидов, НПВП, анальгетиков и антибиотиков (при бактериальных инфекциях). Лекарственные средства могут назначаться в форме таблеток, инъекций или мазей от боли в суставах и дополняться массажем, мануальной терапией и лечебной физкультурой.
Васкулит может представлять угрозу жизни при нарушении кровоснабжения жизненно важных органов (например, сердца, легких, почек или головного мозга). Вероятность летального исхода зависит от течения болезни и возникших осложнений. На начальной стадии васкулита риск необратимых последствий является незначительным, но по мере прогрессирования заболевания он увеличивается.
Применение народных средств для лечения васкулита не имеет достаточного научного обоснования, поэтому сопровождается повышенным риском побочных эффектов. Васкулит следует лечить, придерживаясь курса терапии, назначенного ревматологом.
Системный васкулит диагностируется при воспалениях, одновременно возникающих в разных сосудах (мелких, средних и крупных), органах или системах. Распространенными симптомами системного васкулита являются височная головная боль, ишемический инсульт, хромота конечностей, гипертония и мышечные боли. Болезнь, поражающую только один орган, называют моноорганным васкулитом.
Продолжительность жизни при васкулите оценивается по вероятности пятилетней выживаемости. Значение показателя зависит от типа заболевания.
| Продолжительность жизни при васкулите | |
| Вид васкулита | Вероятность выживаемости в течение пяти лет |
| Васкулит Вегенера | 75% |
| Микроскопический полиангиит | 45-75% |
| Синдром Черджа-Стросса | 68-100% |
| Васкулит Шенлейна-Геноха | 75% |
| Васкулит средних сосудов (включая узелковый васкулит) | 75-80% |
| Болезнь Кавасаки | Более 99% |
| Артериит Такаясу и васкулит крупных сосудов (включая гигантоклеточный артериит) | 70-93% |
На показатель может влиять своевременность диагностики и начала терапии. Также необходимо принимать во внимание наличие сопутствующих инфекций и патологий (например, полиорганной недостаточности).