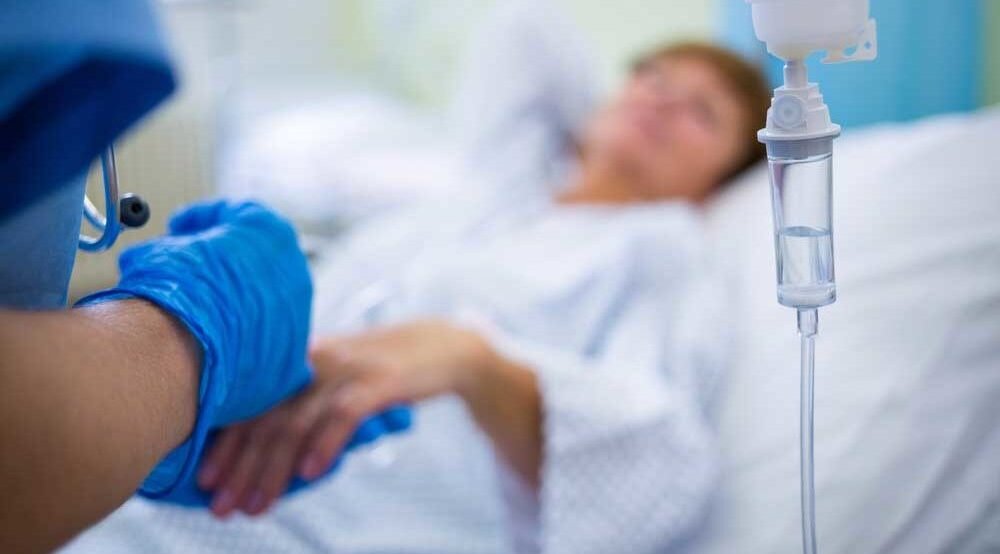
Денний стаціонар дозволяє людям отримати повноцінну медичну допомогу, пройти призначені дослідження та процедури без відриву від сім'ї та звичного способу життя. Загальними показаннями до звернення до денного стаціонару є:
- загострення хронічних захворювань чи гострі інфекції, для яких не потрібне постійне медичне спостереження;
- профілактичне лікування чи реабілітація;
- використання у терапії препаратів, після введення яких потрібно залишатися під наглядом лікаря;
- комплексне лікування з фізіопроцедурами (масаж, прогрівання), відразу після яких потрібен відпочинок.
В умовах стаціонару надаються такі види медичних послуг:
- уколи;
- крапельниці;
- медичне спостереження після операцій та процедур.
Як правильно робити внутрішньом'язовий укол?
У ході комплексного лікування лікарі часто призначають ін'єкції, які можуть бути:
- підшкірними;
- внутрішньом'язовими;
- внутрішньовенними;
- внутрішньокістковими та інші.
Найчастіше призначаються внутрішньом'язові ін'єкції, тобто введення препарату здійснюється безпосередньо у м'язову тканину. При цьому досягається поступове потрапляння ліків у судинне русло та плавне збільшення концентрації активних речовин у крові.
Техніка внутрішньом'язового уколу наступна:
- для запобігання потраплянню бактерій у кровотік пацієнта необхідно використовувати засоби особистого захисту (рукавички, маски) та попередньо обробити місце введення препарату антисептичним засобом;
- препарат готується до введення згідно з інструкцією фармвиробника. Він може вимагати підігріву, змішування, розведення фізрозчином тощо;
- вибирається місце введення ліків. На шкірі не повинно бути жодних видимих ушкоджень: почервоніння, синців, ділянок запалення, ранок тощо. Укол зазвичай ставиться в сідничний, дельтоподібний, трапецієподібний або чотириголовий м'язи;
- шкіра натягується, після чого ін'єкційна голка вводиться в м'які тканини вертикально на глибину, коли над поверхнею залишається незначна її частина (не більше 3-5мм). Після цього за допомогою шприцевого поршня ліки повільно вводять у м'яз;
- потім голка витягується, місце повторно обробляється антисептиком.
Після введення ліків слід спостерігати за станом пацієнта протягом якогось часу (тривалість спостереження залежить від використаного засобу), оскільки може знадобитися негайна лікарська допомога. У хворого може розвинутись гостра алергічна реакція на компоненти препарату, або різко змінитися самопочуття (запаморочення, перепади артеріального тиску). Також, в окремих випадках, проявляються побічні ефекти, зазначені виробником препарату. Внутрішньом'язові ін'єкції повинні ставити тільки медичні співробітники, які пройшли відповідне навчання і знають, як діяти в екстрених ситуаціях при можливих нетипових реакціях організму.
Ускладнення після уколу в сідницю
Після уколу в сідницю у хворого можуть спостерігатися такі ускладнення:
- фіброз (рубцювання) м'язових волокон;
- розвиток контрактури - скутість кінцівки через стягнутість шкіри або м'язових ушкоджень;
- запалення нервових закінчень;
- гематома.
Але найнебезпечнішим ускладненням є розвиток емболії – закупорки судин бульбашкою повітря. Розвивається внаслідок випадкового введення голки в кровоносне русло або при неправильній підготовці препарату.
Ще одним важким наслідком неправильної ін'єкції є абсцес – гнійне запалення, що виникає за недотримання правил антисептики (випадкове інфікування місця уколу). Уражена ділянка набрякає, запалюється, піднімається локальна температура. Утворюється гній для видалення якого потрібне хірургічне втручання.
Щоб уникнути ускладнень, слід відмовитися від самостійних внутрішньом'язових ін'єкцій. Краще звернутися до денного стаціонару, де всі медичні процедури виконуються кваліфікованими лікарями та медсестрами, які дотримуються техніки антисептики, знають особливості підготовки та введення різних препаратів.
Як робити внутрішньовенний укол?
При внутрішньовенній ін'єкції ліки вводять безпосередньо в кровотік, що забезпечує максимально швидкий початок дії медикаменту. Однак, в порівнянні з внутрішньом'язовим уколом, підвищується ризик емболії - потрапляння бульбашок повітря в судини та артерії.
Техніка внутрішньовенного уколу:
- переконайтеся в стерильності голок і шприців, що використовуються, вони повинні бути одноразовими;
- обробіть шкіру антисептиком у місці ін'єкції. Найчастіше укол роблять у вену на руці;
- для попередження травми руки, перед вливанням перетягніть руку джгутом трохи вище за ліктя;
- попросіть хворого зробити кілька енергійних рухів рукою (пальцями) або виконайте масаж долоні. Це наповнить вени кров'ю;
- натягніть шкіру і введіть голку у вену під кутом приблизно 30° до кінцівки;
- повільно введіть препарат у вену за допомогою шприцового поршня;
- після закінчення вливання, зніміть джгут, акуратно видаліть голку та затисніть місце ін'єкції серветкою, змоченою антисептиком.
Після уколу за станом хворого слід спостерігати протягом кількох хвилин. Іноді потрібно більш тривале спостереження – це залежить від індивідуальних особливостей організму, ліків та інших факторів.
Внутрішньовенні ін'єкції рекомендується виконувати лише медичним працівникам. Якщо вам чи вашому близькому прописали уколи, не намагайтеся зробити їх самостійно. Звертайтеся до денного стаціонару.
Ускладнення після внутрішньовенних ін'єкцій
При недотриманні техніки внутрішньовенних уколів розвиваються різні ускладнення:
- гематоми. Виникають із різних причин. Наприклад, можлива ламкість вен. Ламкі вени візуально не відрізняються від звичайних, але легше травмуються та розриваються при введенні голки;
- інфільтрація. Ліки не потрапляють в кровотік, а розливаються у підшкірній клітковині. В результаті, у місці уколу утворюється болісне ущільнення, з'являється ризик рубцювання тканин, а ефективність терапії падає. Часто подібне ускладнення розвивається через рухливість вен, особливо у пацієнтів похилого віку;
- зараження крові. Відбувається у разі порушення правил асептики, використання нестерильних інструментів. Наслідки можуть бути різними – наприклад, розвиток сепсису, зараження пацієнта стрептококом чи іншими бактеріями.
Ще одним небезпечним ускладненням є гостра алергічна реакція на введений препарат. Вона розвивається раптово: у хворого набрякають дихальні шляхи (набряк Квінке), він не може нормально дихати і задихається. Потрібна негайна медична допомога.
Робимо укол самі чи потрібна медсестра?
Ін'єкції часто застосовують у терапії як при лікуванні гострих інфекцій, так і при профілактиці загострень хронічних захворювань. І перед пацієнтом може постати питання про регулярні уколи. Робити їх самостійно не рекомендується, слід довірити процедуру медичним працівникам, наприклад, відвідуючи денний стаціонар, де:
- медичний персонал суворо дотримується правил асептики – виключено ризик використання нестерильного інструменту та занесення інфекції у місце уколу;
- медпрацівник правильно обирає та готує м'яз (або вену) для введення препарату. Це значно скорочує ймовірність таких наслідків як хвороблива гематома або інфільтрація;
- фахівець готує ліки у необхідній концентрації. Багато сучасних засобів вимагають попередньої підготовки: наприклад, змішування з іншими медикаментами, розведення у фізрозчині, підігріву. Завдяки великому досвіду та професійним навичкам, медпрацівники правильно готують препарат перед ін'єкцією;
- забезпечується безболісність процедури. Лікарі та медсестри проходять навчання з різних видів ін'єкцій, і можуть зробити укол практично безболісно навіть у складних випадках (рухливі або ламкі вени).
Але головною перевагою звернення до медсестри є те, що у разі гострої реакції на введений препарат вона може вжити екстрених заходів для допомоги пацієнтові.
Що робити, якщо немає можливості найняти медсестру для догляду за хворим? Оптимальний варіант - лікування в денному стаціонарі, при якому пацієнт отримує необхідну терапію під контролем фахівців: йому роблять уколи та крапельниці, він проходить фізіопроцедури, спостерігається у лікарів. Але при цьому немає потреби лягати до лікарні, змінювати звичний розпорядок життя.
Скільки коштує поставити крапельницю?
Внутрішньовенне вливання (або крапельниця) передбачає введення медикаментів безпосередньо у вену, що дозволяє швидко підняти концентрацію лікарських засобів до потрібних терапевтичних значень. Однак, при порушенні техніки введення голки є деякі ризики:
- попадання повітряних бульбашок у кровотік та розвиток у пацієнта повітряної емболії;
- ушкодження стінок вени чи інші травми кров'яного русла.
Ще один ризик пов'язаний з тим, що за відсутності достатнього досвіду замість вени можна потрапити в м'які тканини або капіляри. Ставити крапельниці має лише медичний працівник! Навіть якщо крапельниця поставлена правильно, є інші особливості внутрішньовенного вливання. Наприклад, важливо відрегулювати швидкість надходження лікарського препарату, оцінити самопочуття пацієнта та реакцію його організму на процедури.
Оптимально проходити крапельниці під контролем досвідчених медпрацівників в умовах денного стаціонару. Незважаючи на те, що це платна послуга, її вартість доступна, а ви отримуєте безліч переваг:
- відсутність ризику емболії, занесення інфекції, гематоми та інших ускладнень. Усі маніпуляції виконуються досвідченими медсестрами під наглядом лікаря із використанням одноразових стерильних витратних матеріалів;
- введення препарату під контролем медсестри, яка перевіряє дозування, виставляє правильну швидкість введення ліків, контролює стан хворого під час та після процедури. У разі появи перших ознак розвитку алергії або побічних ефектів будуть вжиті відповідні заходи;
- лікування у комфортних умовах. Крапельниця триває тривалий час. В умовах денного стаціонару ви зможете відпочити та розслабитись, поки йде лікування.
Не варто намагатися поставити крапельницю собі чи близьким самостійно. Це може призвести до ускладнень, занесенню інфекцій. Безконтрольне внутрішньовенне вливання медикаментів може травмувати кров'яне русло, спричинити небезпечні побічні ефекти, погіршити стан хворого.
Лікування в денному стаціонарі
Основною перевагою денного стаціонару є можливість організувати якісне лікування без відриву від домашньої обстановки. Пацієнту не потрібно лягати до лікарні, але при цьому він отримує професійний медичний догляд. В результаті стає можливим:
- проведення терапії, яка потребує регулярного введення медикаментів;
- завершення стаціонарного лікування;
- підготовка до складних діагностичних досліджень, що потребує контролю з боку медичного персоналу;
- планове профілактичне оздоровлення для пацієнтів, які страждають на хронічні захворювання.
Лікування в денному стаціонарі відбувається під контролем лікаря, який розробляє схему терапії з урахуванням індивідуальних особливостей організму пацієнта.
Схема процедур контролюється молодшим медичним персоналом: медсестра перевіряє, щоб пацієнт вчасно відвідував призначені процедури, перевіряє дозування ліків, стежить за загальним самопочуттям хворого. Пацієнт отримує комплексну медичну допомогу, але при цьому йому не доводиться перебувати у стаціонарі цілодобово.
Основні переваги денного стаціонару полягають у наступному:
- максимальний психологічний комфорт – пацієнти проходять лікування без відриву від домашньої обстановки, що дозволяє уникнути додаткових стресів;
- комплексна терапія та суворе дотримання лікарських рекомендацій – перебування у стаціонарі дозволяє вчасно проходити крапельниці та уколи без ризику ускладнень;
- лікування без відриву від сім'ї та роботи – денний стаціонар підходить батькам з маленькими дітьми, спеціалістам на відповідальних посадах.
Перед надходженням на лікування наглядаючий лікар розробляє схему терапії та контролює її виконання медсестрами. Щоб пройти лікування в умовах денного стаціонару, не потрібна попередня підготовка або збір документів, достатньо залишити заявку на сайті медичного центру «ОН Клінік». Скористайтеся цією послугою, якщо:
- ви страждаєте від хронічного захворювання та хочете пройти планове лікування;
- лікар призначив вам уколи або крапельниці і вам потрібна допомога кваліфікованих медпрацівників.
Обираючи денний стаціонар, зверніть увагу на такі фактори, як:
- режим роботи – зручніше, коли медичні послуги надаються без вихідних, оскільки більшість уколів потрібно проводити курсами без перерв;
- кваліфікацію співробітників – у мережі «ОН Клінік» працюють лише досвідчені медичні працівники;
- вартість послуг – перебування у денному стаціонарі платне. Але за невелику плату ви отримуєте можливість проходити призначені терапевтичні процедури у комфортних умовах під контролем лікарів та медсестер.
Денний стаціонар у вихідні
Ін'єкції зазвичай призначаються курсом 7-10 днів. Проходити процедури необхідно без перерв – інакше терапія буде не такою ефективною та одужання затягнеться.
Якщо у будні поставити укол або крапельницю можна в лікарні, то у вихідні та свята медичні заклади не працюють. Самостійно ставити ін'єкції не можна – це може спричинити небезпечні ускладнення. Але й не завжди є можливість найняти медсестру чи доглядальницю. Що робити у такому разі?
Звертайтеся до денного стаціонару. Він працює у зручному для пацієнтів режимі без обіду та вихідних. Тут ви можете:
- поставити крапельницю;
- зробити внутрішньовенні чи внутрішньом'язові ін'єкції.
Записатися в денний стаціонар можна за контактним телефоном медичного центру «ОН Клінік». Також доступний запис на сайті.
У нашого блогу є власні канали в Телеграмі, Вайбері, Інстаграмі та Тредсі, у яких ми розповідаємо корисні та цікаві речі про здоров'я. Підписуйтесь, щоб зробити турботу про власне здоров'я та здоров'я сім'ї комфортною та легкою.
Терапія в ОН Клінік Харків Ярослава Мудрого