Что такое липиды?
Липиды (жиры) — это органические соединения, не растворимые в воде. Они являются структурными компонентами клеточных мембран, формируя их барьерный слой и регулируя их проницаемость. Дополнительные функции липидов в организме:
- обеспечение клеток энергией (особенно в период дефицита углеводов);
- участие в производстве гормонов;
- транспортировка жирорастворимых витаминов (A, D, E, K);
- поддержание целостности нервной ткани;
- обеспечение процессов свертывания крови.
Жировая ткань обеспечивает защиту внутренних органов от механических повреждений. Также липиды участвуют в терморегуляции организма, предотвращая его переохлаждение.
Что такое липидограмма?
Липидограмма крови (липидный профиль) — это анализ, который направлен на определение уровня жиров в кровотоке. Липидограмма показывает состояние жирового обмена в организме и помогает обнаружить риски сердечно-сосудистых заболеваний (атеросклероза, ишемической болезни сердца, инфаркта, инсульта).
Оценить содержание жиров в каловых массах позволяет анализ кала на жиры (липидограмма кала). С помощью исследования удается выявлять нарушение всасывания жиров в кишечнике (синдром мальабсорбции). Также анализ помогает оценить функцию поджелудочной железы и диагностировать ее возможные патологии (панкреатит, ферментную недостаточность).
Какие показатели входят в состав липидограммы?
В лабораториях может быть предусмотрено несколько комплексов липидограммы, отличающихся наполненностью. Основные показатели, которые входят в липидограмму:
- общий холестерин;
- липопротеины высокой плотности (ЛПВП);
- липопротеины низкой плотности (ЛПНП);
- липопротеины очень низкой плотности (ЛПОНП);
- триглицериды.
Развернутая липидограмма предусматривает также определение индекса атерогенности. Он автоматически рассчитывается лабораторной системой после анализа липидного профиля.
Что такое холестерин?
Холестерин — это воскообразное вещество, которое принимает участие в синтезе желчных кислот, необходимых для переваривания и усвоения жиров в кишечнике. Холестерин служит исходным материалом для синтеза половых гормонов (тестостерона, эстрогенов), гормонов надпочечников и витамина D. Он также входит в состав миелиновых оболочек нервных клеток, способствуя быстрому проведению нервных импульсов.
Холестерин вырабатывается печенью, а также поступает в организм вместе с продуктами питания. В кровотоке он переносится в виде сферических частиц, называемых липопротеинами высокой, низкой и очень низкой плотности. Общим холестерином принято называть суммарный показатель всех типов холестерина, циркулирующих в крови.
Что такое холестерин ЛПНП (липопротеины низкой плотности)?
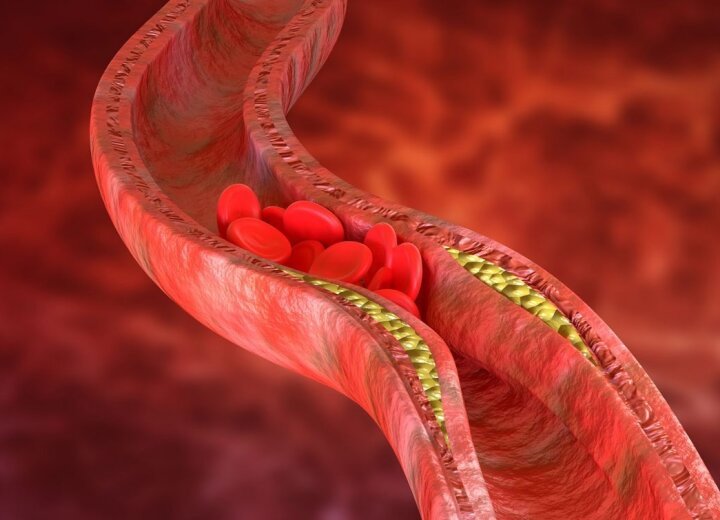
Липопротеины низкой плотности (ЛПНП) — вещества, которые переносят холестерин от печени к клеткам организма. Их называют «плохим» холестерином, поскольку они могут откладываться на стенках артерий, образуя твердые бляшки. В результате снижается эластичность сосудистых стенок, сужается их просвет и замедляется кровоток.
«Плохой» холестерин образуется в печени из липопротеинов очень низкой плотности (ЛПОНП), которые отвечают за транспортировку триглицеридов. Также он может поступать в организм с пищей, богатой насыщенными жирами и трансжирами (кондитерскими изделиями, сдобной выпечкой, жирным мясом, фастфудом, колбасами, копченостями).
Что означает холестерин ЛПВП (липопротеины высокой плотности)?
Липопротеины высокой плотности (ЛПВП) — вещества, которые помогают удалять «плохой» холестерин из кровеносных сосудов, доставляя его в печень для переработки и выведения из организма. Липопротеины высокой плотности называют «хорошим» холестерином, поскольку они способствуют поддержанию здоровья сердечно-сосудистой системы.
«Хороший» холестерин преимущественно вырабатывается в печени и частично поступает в организм с продуктами питания. Повышению уровня липопротеинов высокой плотности способствуют орехи, семена, растительные масла, жирные сорта рыбы (лосось, тунец, скумбрия).
Что такое триглицериды?
Триглицериды — липиды, которые являются одним из источников энергии для клеток. Они поступают в организм с пищей, а затем всасываются из тонкого кишечника в кровь. С кровотоком триглицериды транспортируются в мышечную ткань, где во время физической активности расщепляются, обеспечивая работу мышц. Неизрасходованные триглицериды откладываются в жировых клетках и при необходимости могут использоваться в качестве резервного источника энергии (например, при дефиците углеводов).
Что показывает индекс атерогенности в липидограмме?
Индекс атерогенности — показатель, который используется для оценки риска атеросклероза и связанных с ним сердечно-сосудистых заболеваний (артериальной гипертензии, ишемической болезни сердца, инсульта). Он рассчитывается как соотношение между уровнями липопротеинов низкой и высокой плотности.
Индекс атерогенности, превышающий норму, свидетельствует о преобладании в организме человека «плохого» холестерина, который способствует образованию холестериновых бляшек в кровеносных сосудах. Поэтому с ростом данного коэффициента вероятность развития атеросклероза повышается.
Какие нормы липидограммы для здоровых людей?
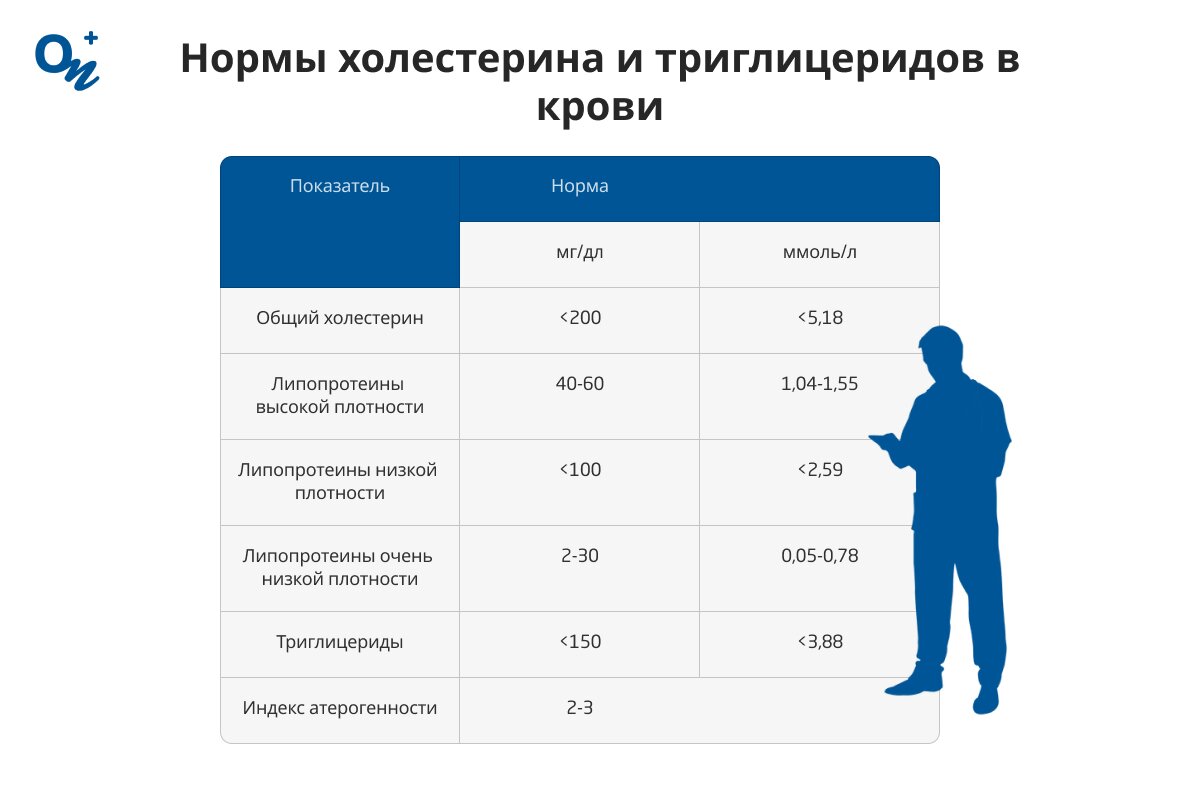
Нормальные значения липидной панели в разных лабораториях могут незначительно отличаться, что зависит от используемого метода исследования и оборудования. Нормы основных показателей липидограммы представлены в таблице ниже.
| Нормы холестерина и триглицеридов в крови | ||||
| Показатель | Норма | |||
| мг/дл | ммоль/л | |||
| Общий холестерин | <200 | <5,18 | ||
| Липопротеины высокой плотности | 40-60 | 1,04-1,55 | ||
| Липопротеины низкой плотности | <100 | <2,59 | ||
| Липопротеины очень низкой плотности | 2-30 | 0,05-0,78 | ||
| Триглицериды | <150 | <3,88 | ||
| Индекс атерогенности | 2-3 | |||
Расшифрование липидограммы делает врач, направивший на анализ. Липидограмма в норме, когда ее показатели не выходят за пределы указанных в таблице значений. Пациенту, у которого липидограмма плохая из-за превышения допустимой концентрации жиров в крови, для уточнения клинической картины и постановки диагноза врач может назначить дополнительные исследования (УЗИ сердца и сосудов, ЭКГ). Подаем нормативные значения холестерина и триглицеридов в крови в виде таблицы, которую удобно хранить на смартфоне.
Какие нормы холестерина и триглицеридов в крови?
Как подготовиться к сдаче анализа на липидограмму?
За неделю до исследования нужно сообщить лечащему врачу о приеме препаратов, способных влиять уровень липидов в крови (статинов, фибратов, ингибиторов абсорбции жиров). Возможно, понадобится их временная отмена или снижение дозы.
Кровь на липидограмму сдают натощак. Последний прием пищи должен состояться не позднее, чем за восемь-двенадцать часов до визита в лабораторию. Дополнительные правила подготовки к анализу крови на липиды:
- отказ от употребления жирной и жареной пищи, сладостей и сдобы за два-три дня до исследования;
- избегание чрезмерной физической нагрузки и эмоционального стресса на протяжении суток перед диагностикой;
- воздержание от употребления алкоголя в течение 24 часов до теста;
- отказ от курения за четыре часа до забора крови из вены.
Чтобы подготовиться к липидограмме кала, нужно дополнительно исключить из рациона продукты, способные вызывать метеоризм и диарею (крестоцветные овощи, молочные продукты, бобы, газированные напитки). Также не рекомендуется употреблять пищу, способную окрашивать каловые массы (свеклу, морковь).
Перед сбором биоматериала важно провести гигиенический туалет перианальной зоны во избежание загрязнения образца. Кал собирают путем естественной дефекации в специальный стерильный контейнер, приобрести который можно в аптеке. В течение двух часов после сбора образец следует доставить в лабораторию на анализ.
Что такое липидный обмен и как он влияет на уровень липидов в организме?
Липидный обмен — это биохимический процесс, включающий расщепление, переваривание и всасывание липидов в пищеварительном тракте. Благодаря ему в организме поддерживается баланс между расходованием и накоплением жиров.
Нарушение липидного обмена способно привести к избытку липидов в организме. Результатом может стать появление жировых отложений на животе, бедрах, предплечьях и других участках тела. Дополнительные симптомы нарушения липидного обмена:
- мелкие желто-белые бугорки на коже (ксантомы);
- желтые бляшки вокруг глаз (ксантелазмы);
- серо-белая окантовка на роговице глаза (роговичная дуга);
- тусклые и ломкие волосы;
- заболевания кожи (акне, гиперпигментация, себорейный дерматит);
- нарушение работы пищеварительной системы (запоры, диарея);
- отсутствие аппетита;
- ухудшение памяти и снижение концентрации внимания;
- частые головные боли и головокружения;
- боль в груди;
- одышка;
- нарушение сердечного ритма;
- звон в ушах;
- отечность лица и конечностей;
- повышенная слабость и утомляемость.
При появлении вышеперечисленных симптомов рекомендуется записаться на консультацию к кардиологу или терапевту. Врач проанализирует жалобы пациента, проведет физикальный осмотр кожных покровов, измерит артериальное давление и пульс, а затем для постановки диагноза назначит лабораторные и инструментальные исследования.
Акционные предложения и новости


На что указывает повышенный уровень холестерина или триглицеридов?
Повышенный уровень триглицеридов и холестерина в анализе крови указывает на нарушение липидного обмена в организме человека. Данный результат может свидетельствовать о наличии или повышенном риске развития сердечно-сосудистых заболеваний (атеросклероза, ишемической болезни сердца, предынфарктного состояния).
От чего повышается холестерин?
К повышению уровня холестерина в крови (гиперхолестеринемии) способны приводить возрастные изменения в организме. Обычно после 45-50 лет метаболизм замедляется, следствием чего может стать нарушение липидного обмена и накопление жиров. Другие причины повышенного холестерина:
- генетическая предрасположенность (наследственная гиперхолестеринемия);
- преобладание в рационе жирной пищи;
- недостаток физической активности;
- вредные привычки (курение, злоупотребление алкоголем);
- хронический стресс;
- недостаток сна.
Повышенный уровень холестерина в крови может быть связан с длительным приемом лекарственных препаратов. К ним относятся диуретики, глюкокортикоиды, гормональные контрацептивы, антидепрессанты, анорексигены (препараты для подавления аппетита).
Чем опасен повышенный холестерин?
Уровень холестерина выше 250 мг/дл (7,8 ммоль/л) считается критическим и способен приводить к развитию атеросклероза — заболевания, при котором на стенках артерий образуются жесткие бляшки. Они сужают просвет сосудов, ухудшают кровообращение, повышают риск воспаления сосудистых стенок и тромбообразования. Другие возможные последствия повышенного холестерина в крови:
- артериальная гипертензия — повышенное артериальное давление из-за сужения сосудов;
- ишемическая болезнь сердца — заболевание, при котором сердце не получает достаточного количества кислорода и питательных веществ из-за сужения или закупорки коронарных артерий;
- инфаркт — некроз (отмирание) части сердечной мышцы из-за нарушения кровоснабжения;
- инсульт — нарушение кровообращения в сосудах головного мозга, приводящее к кровоизлиянию и повреждению его тканей;
- сердечная недостаточность — неспособность сердца полноценно выполнять функцию по перекачиванию крови.
Повышенный холестерин способен привести к атеросклерозу периферических сосудов — артерий и вен, не связанных с головным мозгом и сердцем. Чаще всего поражаются сосуды нижних конечностей. У человека может появиться перемежающаяся хромота, нарушение терморегуляции ног, бледность кожи и замедленное заживление ран.
Как нормализовать уровень холестерина?
Восстановить липидный обмен и нормализовать уровень холестерина позволяет медикаментозная терапия в сочетании с коррекцией образа жизни. Препараты, которые могут назначаться при повышенном холестерине:
- статины — снижают выработку холестерина в печени;
- фибраты — нормализуют уровень триглицеридов и повышают концентрацию липопротеинов высокой плотности;
- ингибиторы абсорбции холестерина — уменьшающие всасывание холестерина в кишечнике;
- секвестранты желчных кислот — связывают желчные кислоты и стимулируют печень к использованию большего количества холестерина для их производства.
Для нормализации липидного обмена рекомендуется сократить потребление продуктов, содержащих насыщенные жиры и трансжиры (сладостей, выпечки, колбасных изделий, жирных сортов мяса, фастфуда). Следует обогатить рацион ненасыщенными жирами, которые содержатся в растительным маслах (кроме кокосового и пальмового), жирной рыбе, семенах, орехах.
Для снижения уровня холестерина рекомендуется также отказаться от курения и свести к минимуму употребление алкоголя. Ускорить расщепление жиров и предотвратить их накопление в организме способны ежедневные физические упражнения (ходьба, плавание, бег, езда на велосипеде).
Какие факторы могут повлиять на результаты липидограммы?
Прием пищи перед сдачей крови может исказить результаты анализа, поскольку вместе с продуктами питания в организм поступают жиры. Другие факторы, которые способны повлиять на результаты липидограммы:
- продолжительный прием диуретиков, кортикостероидов и бета-блокаторов может временно повысить уровень липидов;
- чрезмерная физическая активность и эмоциональный стресс накануне теста способны активизировать сжигание жиров, снизив их уровень;
- беременность может сопровождаться физиологическим ростом холестерина в связи с подготовкой организма к поддержке развивающегося плода.
Острые инфекционные заболевания (ОРВИ, грипп, отит) также могут исказить результаты липидограммы. Во время болезни организм активно использует энергетические ресурсы для борьбы с инфекцией, из-за чего уровень липидов может временно снижаться.
Когда обязательно нужно сдавать анализ на липидограмму?
Рекомендуется периодически делать липидограмму при атеросклерозе для контроля динамики уровня липидов в крови. С помощью результатов развернутого анализа на холестерин лечащий врач сможет вовремя скорректировать лечение, что позволит снизить риск осложнений. Другие показания к сдаче липидограммы:
- наличие гиперлипидемии в семейном анамнезе;
- стремительный набор веса;
- повышенное артериальное давление;
- ишемическая болезнь сердца;
- сердечная недостаточность;
- предынфарктное состояние.

Зачем сдавать анализ на липидограмму?
Периодически липидограмма назначается при метаболическом синдроме — патологическом состоянии, связанном с повышенной устойчивостью организма к воздействию инсулина. Сдавать липидограмму также нужно при нарушениях кровообращения в сосудах головного мозга для снижения риска инсульта.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Кардиология в ОН Клиник Кропивницкий


Кардиология ОН Клиник в других городах
Популярные вопросы
Стоимость липидограммы в разных лабораториях может отличаться, что зависит от используемого метода исследования и оборудования. На цену также влияет срок выполнения анализа — срочная липидограмма обычно дороже плановой.
При отсутствии факторов риска и жалоб липидный профиль рекомендуется сдавать один раз в пять лет мужчинам в возрасте до 45 лет, а женщинам — до 55 лет. До 65 лет делать тест следует каждые один-два года, а после 65 лет — ежегодно.
При атеросклерозе периодический анализ крови на липидограмму необходим для оценки динамики липидов в организме и контроля эффективности лечения. Результаты теста позволяют определить риск осложнений и своевременно скорректировать терапию.
Липидограмма во время беременности не входит в перечень плановых анализов. Однако при подозрении на нарушение липидного обмена, а также при наличии в семейном анамнезе пациентки хронических сердечно-сосудистых заболеваний лечащий врач может назначать липидограмму для мониторинга состояния ее здоровья.
При повышенном холестерине к чаю можно черный шоколад с содержанием какао не менее 70%. В нем есть ненасыщенные жирные кислоты, помогающие повышать уровень «хорошего» холестерина. Также разрешается употреблять цельнозерновые хлебцы или крекеры. Они являются источниками клетчатки, способствующей выведению «плохого» холестерина из организма.