Что такое печеночная недостаточность?
Печеночная недостаточность — это тяжелое патологическое состояние, при котором печень частично или полностью теряет способность выполнять свои функции из-за значительных повреждений ее структуры. Патология может развиваться при остром поражении печени или быть последней стадией многих хронических заболеваний печени (цирроза, вирусного гепатита).
Печень — это самый большой внутренний орган в организме, который располагается под ребрами в правой части брюшной полости. Она участвует во всех метаболических процессах, обеспечивая регуляцию обмена веществ (белков, жиров, углеводов, витаминов). Основные функции печени:
- детоксикация токсинов, химических веществ и продуктов обмена из кровотока;
- синтез белков плазмы крови (альбумина, факторов свертывания);
- выработка желчи, необходимой для переваривания и всасывания жиров;
- участие в регуляции уровня глюкозы в крови;
- накопление витаминов (A, D, B12) и микроэлементов (железа, меди);
- участие в иммунных реакциях организма.
Под воздействием различных факторов в печени могут происходить структурные изменения, нарушающие ее нормальное функционирование. Орган постепенно теряет способность к самовосстановлению. Нарушение процесса регенерации провоцирует развитие заболеваний печени (например, цирроза). Продолжительные проблемы с печень проявляются системными осложнениями в организме, что впоследствии может привести к печеночной недостаточности.
Почему развивается печеночная недостаточность?
Печеночная недостаточность может развиваться под воздействием различных факторов, которые приводят к повреждению структуры органа и нарушению ее функций. Причинами печеночной недостаточности могут быть:
- вирусные инфекции (гепатиты А, В или С, цитомегаловирус, вирус Эпштейна-Барр, вирус ветряной оспы, вирус простого герпеса);
- аутоиммунные заболевания (аутоиммунный гепатит, первичный билиарный холангит, первичный склерозирующий холангит);
- воздействие токсинов, которые могут содержаться в грибах, травах, пищевых добавках, химических веществах;
- злоупотребление алкоголем (развивается алкогольная печеночная недостаточность);
- тепловой удар;
- травмы;
- сепсис (патологическая реакция иммунной системы на инфекции);
- осложнения беременности (острая жировая дистрофия печени, преэклампсия, HELLP-синдром);
- обструкция (закупоривание) желчных протоков;
- гепатонекроз (многочисленное разрушение клеток печени);
- наследственные болезни обмена веществ (болезнь Вильсона, гемохроматоз, болезнь Гоше);
- сердечно-сосудистые патологии (ишемическая болезнь сердца, гипертония, гипотония, аритмия).
Печеночная недостаточность может развиваться от длительного бесконтрольного приема некоторых лекарственных веществ (нестероидных противовоспалительных препаратов, антибиотиков, слабительных, гипотензивных средств) без назначения врача. Патология часто является последней стадией цирроза печени. Рак печени также может привести к печеночной недостаточности.
Как проявляется печеночная недостаточность?
На ранних стадиях печеночная недостаточность могут наблюдаться неспецифические симптомы: потеря аппетита, общая слабость, тошнота, рвота. По мере прогрессирования патологии возникают более характерные признаки. Симптомы печеночной недостаточности могут включать:
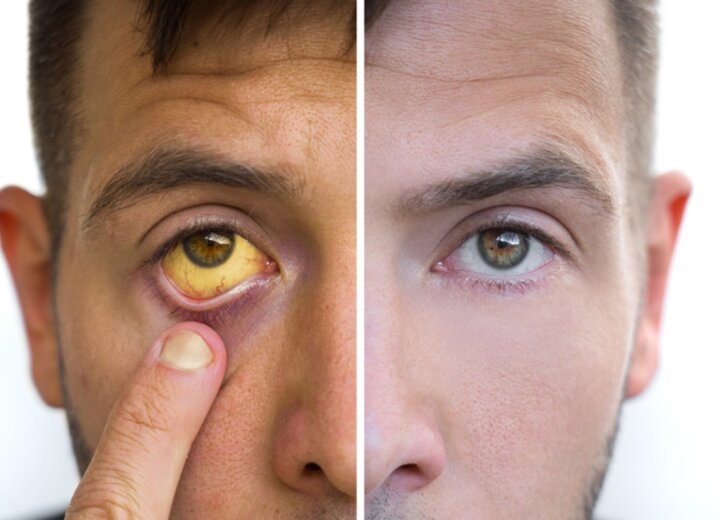
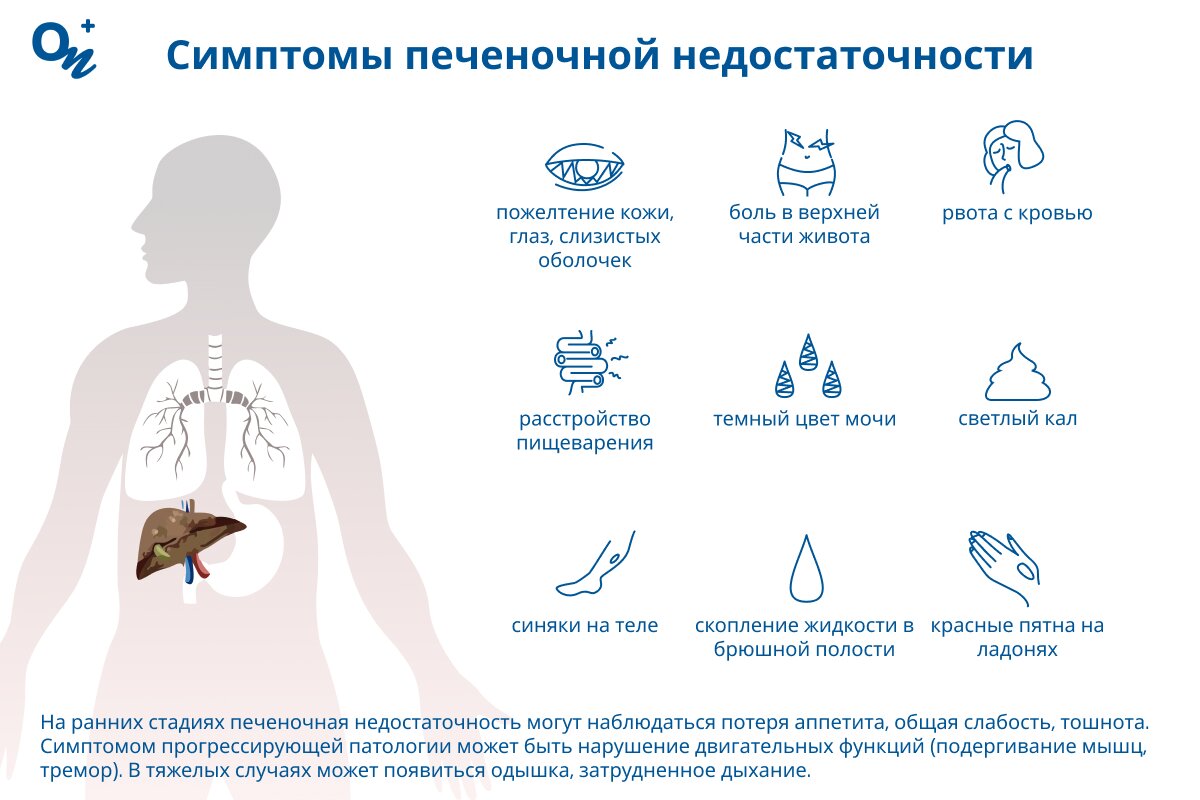
- пожелтение кожи, склер и слизистых оболочек (желтуху);
- спутанность сознания, нарушение ориентации, изменение настроения, сонливость (печеночную энцефалопатию);
- боль в верхней части живота, ощущение тяжести, распирания;
- расстройство пищеварения (вздутие, изжогу, диарею или запор);
- зуд, жжение кожи;
- красные пятна на ладонях (пальмарную эритему);
- мелкие разветвленные капилляры на коже (сосудистые звездочки);
- отеки лица, конечностей, особенно лодыжек, стоп;
- скопление жидкости в брюшной полости (асцит);
- рвоту с кровью;
- несвежий сладковатый запах изо рта;
- темный цвет мочи;
- светлые каловые массы;
- нарушение свертываемости крови (коагулопатию);
- повышенную кровоточивость (гипокоагуляцию);
- синяки;
- необъяснимое снижение массы тела;
- желтые бугорки на коже, особенно вокруг глаз (ксантомы);
- нарушение процесса мочеобразования (уменьшение или увеличение суточного количества мочи).
Печеночная недостаточность может сопровождаться сыпью, которая напоминает аллергическую. Симптомом прогрессирующей патологии может быть нарушение двигательных функций (подергивание мышц, тремор). В тяжелых случаях может наблюдаться одышка, затрудненное дыхание.
Признаки печеночной недостаточности
Печеночная недостаточность у детей
Печеночная недостаточность у детей развивается в редких случаях, однако она опасна для жизни. Патология может возникнуть внезапно в любом возрасте из-за поражения гепатотропными вирусами. Другие причины развития печеночной недостаточности у детей:
- воздействие токсинов;
- прием некоторых лекарственных препаратов;
- нарушение иммунной системы;
- низкий приток крови к печени (ишемия);
- аутоиммунные заболевания.
Печеночная недостаточность у новорожденных в большинстве случаев возникает в результате метаболических нарушений (например, инфантильной гепатопатии, неонатального гемохроматоза). Патология может развиваться на фоне врожденных патологии злокачественной природы, например гемофагоцитарного лимфогистиоцитоза.
Симптомы острой печеночной недостаточности у детей схожи с признаками распространенных заболеваний, например гриппа. Патология может сопровождаться повышенной усталостью, потерей аппетита, тошнотой, рвотой. При прогрессировании заболевания появляется желтуха, зуд по всему телу, темный цвет мочи, светлый кал.
При тяжелом течении печеночной недостаточности возможно появление судорог, выраженных нарушений сознания, комы. Печеночная недостаточность у детей требует немедленной медицинской помощи, госпитализации и комплексного лечения для предотвращения ухудшения состояния и развития осложнений.
Печеночная недостаточность во время беременности
Печеночная недостаточность при беременности может развиваться на фоне сопутствующих заболеваний печени, например острой жировой дистрофии печени, преэклампсии. Патологии чаще возникают в третьем триместре беременности и сопровождаются нарушением функции органа. Причиной печеночной недостаточности во время беременности также может быть токсическое поражение органа, вызванное приемом лекарств (противосудорожных средств, антибиотиков), алкоголем, химических веществ.
Патологическое состояние может сопровождаться слабостью, тошнотой, рвотой, зудом кожи, отеками. Острая печеночная недостаточность требует неотложной медицинской помощи и госпитализации, что позволит снизить риск развития осложнений беременности (преждевременных родов, мертворождения) и предотвратить угрозу для жизни женщины.
Какие бывают виды печеночной недостаточности?
По характеру течения печеночную недостаточность классифицируют на два основных вида: острую и хроническую. Также отдельно выделяют подвид патологии — подострую печеночную недостаточность.
| Виды печеночной недостаточности | |
| Название | Характеристика |
| Острая (фульминантная) печеночная недостаточность | Патология часто возникает внезапно без ранее диагностированных болезней печени. Заболевание характеризуется быстрым течением. Причинами острой печеночной недостаточности часто являются вирусные инфекции, передозировка лекарственными препаратами.Первыми признаками острой печеночной недостаточности являются желтуха и коагулопатия, которые проявляются спустя несколько дней после поражения. Печеночная энцефалопатия обычно развивается через две недели после появления желтухи. Фульминантная печеночная недостаточность чаще диагностируется у женщин, чем у мужчин. |
| Подострая печеночную недостаточность | Симптомы заболевания проявляются постепенно и медленнее, чем при острой форме. Однако признаки более выражены, чем при хронической печеночной недостаточности и часто напоминают симптомы цирроза. Печеночная энцефалопатия обычно проявляется от пяти до 12 недель после появления желтухи. |
| Хроническая печеночная недостаточность | Развивается постепенно на фоне длительных заболеваний печени (хронического гепатита, цирроза). Патология часто протекает со слабовыраженной нетипичной симптоматикой длительный период времени. По мере прогрессирования патологического процесса паренхима (здоровая ткань печени) замещается соединительной (фиброзной) тканью, что приводит к снижению детоксикационной и метаболической функций органа. Состояние сопровождается выраженными клиническими проявлениями (желтухой, асцитом, отеками). Печеночная энцефалопатия может проявиться спустя шесть месяцев после появления желтухи. |
Какие существуют стадии печеночной недостаточности?
Печеночная недостаточность развивается в несколько этапов. Стадии печеночной недостаточности:
- Начальная (компенсированная) стадия. На начальной стадии поражения печень еще сохраняет способностью к регенерации. Патология обычно сопровождается нетипичными симптомами (слабостью, тошнотой, снижением трудоспособности).
- Выраженная (декомпенсированная) стадия. Во время декомпенсированной стадии печеночной недостаточности наблюдается ухудшение функций печени. Заболевание проявляется желтухой, асцитом, расстройством пищеварения.
- Терминальная (дистрофическая). Терминальная стадия печеночной недостаточности характеризуется необратимыми структурными изменениями тканей печени. Паренхима органа практически полностью замещена фиброзной тканью. Печень теряет способность выполнять свои функции («отказывает»). Патология сопровождается выраженным нарушением обмена веществ, резким снижение массы тела, мышечной слабостью. При отсутствии интенсивной терапии терминальная стадия печеночной недостаточности может перерасти в печеночную кому.
- Печеночная кома. Из-за накопления токсинов в крови происходит глубокое угнетение функций центральной нервной системы. Состояние может сопровождаться потерей сознания, нарушением рефлексов, дыхания.
Печеночная кома является самой тяжелой стадией печеночной недостаточности и требует немедленной медицинской помощи. Без своевременного лечения печеночная кома может привести к летальному исходу.
Чем опасна печеночная недостаточность?
Печеночная недостаточность является смертельно опасным заболеванием, при котором печень частично или полностью теряет свои функции. Орган перестает эффективно очищать кровь от токсинов, синтезировать белки и участвовать в обмене веществ, что приводит к нарушениям работы всего организма. Осложнения печеночной недостаточности могут включать:
- печеночную энцефалопатию;
- асцит;
- сепсис;
- перитонит;
- увеличение селезенки;
- отек мозга;
- пневмонию;
- инфекционные заболевания дыхательным и мочевыводящих путей;
- дыхательную недостаточность;
- гепаторенальный синдром (почечно-печеночную недостаточность);
- гепатопульмональный синдром (низкий уровень кислорода в крови);
- портальную гипертензию (повышенное давление в воротной вене);
- желудочно-кишечное кровотечение;
- хрупкость костей, что повышает риск переломов.
Печеночная недостаточность может привести к дисбалансу половых гормонов (эстрогена и тестостерона). У женщин может возникнуть нарушение менструального цикла, аменорея (отсутствие месячных), снижение либидо. Печеночная недостаточность у мужчин может привести к гинекомастии (увеличению грудных желез), уменьшению размеров яичек, эректильной дисфункции.
При тяжелом поражении печени нарушается синтез большинства факторов свертывания крови. Коагулопатия способствует развитию геморрагического синдрома при печеночной недостаточности. Патологическое состояния проявляется повышенной кровоточивостью и склонностью к спонтанным кровоизлияниям.
Одним из самых опасных осложнений печеночной недостаточности является развитие полиорганной недостаточности, при которой нарушается работа нескольких жизненно важных органов. Без своевременной медицинской помощи печеночная недостаточность может привести к печеночной коме и летальному исходу.
Какие анализы помогают диагностировать печеночную недостаточность?
Диагностика печеночной недостаточности предполагает комплекс лабораторно-инструментального обследования, который назначается гастроэнтерологом или гепатологом после проведения первичного осмотра и сбора анамнеза. Лабораторные анализы при диагностике печеночной недостаточности могут включать:
- общий и биохимический анализ крови;
- общий анализ мочи;
- коагулограмму (анализ на свертываемость крови);
- тесты на гепатит В и С;
- анализ крови на аммиак;
- анализ на иммуноглобулин (IgA);
- анализ на щелочную фосфатазу.
Для оценки состояния печени назначаются печеночные пробы (анализы на уровень печеночных ферментов, билирубина, АЛТ, АСТ). Дополнительно могут быть показаны тесты на аутоиммунные заболевания печени.
Какие обследования назначает врач при подозрении на печеночную недостаточность?
При подозрении на печеночную недостаточность необходимо записаться на консультацию к гепатологу или гастроэнтерологу, который может назначить инструментальное обследование. Диагностические исследования для определения печеночной недостаточности могут включать:
- УЗИ органов брюшной полости;
- эластографию;
- допплерографию сосудов;
- компьютерную томографию;
- магнитно-резонансную томографию.
Дополнительно врач может назначить биопсию (исследование образцов тканей печени). По результатам лабораторных анализов и инструментального обследования гастроэнтеролог подбирает способ лечения печеночной недостаточности.
Как проходит лечение печеночной недостаточности?
Лечение печеночной недостаточности направлено на облегчение симптомов, сохранение функций печени и снижение риска развития осложнений. Терапия подбирается в зависимости от причин и тяжести патологии. Лечение печеночной недостаточности может включать:
- противовирусные препараты, антибиотики (если патология вызвана инфекциями);
- препараты для снижения уровня аммиака в крови (часто при декомпенсированной стадии печеночной недостаточности);
- диуретики при асците;
- кортикостероиды и иммунодепрессанты для лечения аутоиммунных патологий;
- адсорбенты для выведения токсинов;
- инфузионную терапию (внутривенное введение растворов) для восстановления водно-электролитного баланса;
- гепатопротекторов для поддержки функции печени;
- коррекцию нарушений свертываемости крови;
- специальную диету с ограничением белка и соли;
- лечение сопутствующих хронических патологий.
В рамках терапия печеночной недостаточности может проводиться диализ. Процедура направлена на очищение крови от токсических продуктов обмена, избыточной жидкости и электролитов, которые накапливаются в организме при нарушении функции почек.
Лечение острой формы печеночной недостаточности осуществляется в отделении интенсивной терапии. При выраженном поражении печени и неэффективности медикаментозной терапии рассматривается возможность трансплантации печени, которая может быть единственным радикальным методом лечения терминальной стадии заболевания.
Что будет, если не лечить печеночную недостаточность?
Отсутствие лечения печеночной недостаточности может привести к тяжелым и необратимым последствиям, связанным с нарушением работы жизненно важных органов (головного мозга, почек, сердца и других систем организма). По мере прогрессирования заболевания функции печени ухудшаются. Печень теряет способность обезвреживать токсические вещества, эффективно участвовать в обмене веществ, синтезе белка и факторов свертывания крови.
Нарушение детоксикационной функции печени может привести к интоксикации организма, накоплению токсинов, поражению головного мозга и развитию печеночной энцефалопатии, которая в тяжелых случаях может привести к печеночной коме. Повышается риск внутренних кровотечений, тяжелых инфекций и выраженных метаболических нарушений.
На фоне тяжелого поражения печени может возникнуть почечно-печеночная недостаточность, симптомами которой являются уменьшение суточного объема мочи, задержка жидкости в организме, появление выраженных отеков, нарастание асцита. Состояние сопровождается общей слабостью, снижением артериального давления, ухудшением функции почек и накоплением токсических продуктов обмена веществ в организме.
На поздних стадиях заболевания возможно развитие полиорганной недостаточности, при которой одновременно нарушается работа нескольких жизненно важных органов. Без своевременной медицинской помощи печеночная недостаточность может привести к летальному исходу.
Какой диеты нужно придерживаться при печеночной недостаточности?
При печеночной недостаточности необходимо придерживаться специальной диеты, направленной на уменьшение воспаления печени, снижение нагрузки на орган, нормализацию ее функции, предотвращение накопления жира в печеночной ткани. Рекомендации по питанию при печеночной недостаточности могут включать:
- дробное питание (прием пищи небольшими порциями четыре-шесть раз в день);
- ограничение употребления животного белка;
- умеренное потребление жиров (отказ от тяжелых животных жиров);
- употребление продуктов, богатых клетчаткой;
- отказ от употребления жирной, жареной, копченой, острой пищи;
- ограничение соли;
- употребление достаточного количества свежих овощей, фруктов, цельнозерновых и злаковых продуктов;
- исключение газированных, алкогольных напитков, кофе, кислых соков, чая.
При печеночной недостаточности следует отдавать предпочтение вареной, тушеной, запеченной и приготовленной на пару пище. Важно соблюдать достаточный питьевой режим (пить полтора-два литра жидкости в день). При печеночной недостаточности можно придерживаться диеты №5.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Инфектология в ОН Клиник Харьков Дворец Спорта


Инфектология ОН Клиник в других городах
Популярные вопросы
Некоторые лекарственные растения (расторопша, куркума, имбирь, корень солодки, женьшень, лакрица) обладают противовоспалительными, антиоксидантными, гепатопротекторными свойствами, благодаря которым могут использоваться для поддержания функций печени, уменьшения воспаления и защиты клеток печени от повреждения. Биологически активные вещества, содержащиеся в травах, могут способствовать снижению уровня печеночных ферментов, улучшению обменных процессов и защите гепатоцитов от токсического воздействия.
Однако лечение печеночной недостаточности народными средствами не заменяет медикаментозную терапию. Перед использованием лекарственных растений для поддержки печени рекомендуется проконсультироваться с врачом. Травы могут вызывать побочные эффекты (например, аллергические реакции, кожную сыпь, зуд, расстройства пищеварения) и взаимодействовать с лекарственными препаратами, повышая риск развития осложнений при хронических патологиях.
Одной из особенностей печени является способность к восстановлению после повреждения. Однако процесс регенерации клеток возможен при отсутствии факторов, которые вызывают поражение печени. Для восстановления и поддержания функции печени рекомендуется придерживаться сбалансированного питания, контролировать массу тела, отказаться от вредных привычек, избегать бесконтрольного приема лекарственных средств. Регулярная диагностика состояния печени и своевременное лечение патологий органа также способствуют замедлению прогрессирования патологического процесса и сохранению функций печени.
Понять, что болит именно печень, можно по ощущению болевого синдрома в области расположения органа (справа, в верхней части живота), который возникает из-за воспаления ее окружающих тканей. Сама печень не может болеть, так как орган лишен болевых рецепторов. Для диагностики причин патологического состояния необходимо обратиться к врачу.
Выживаемость пациентов при печеночной коме составляет около 20–30%. Прогноз зависит от причины возникновения, стадии развития патологии, наличия осложнений, возраста пациента, индивидуальных особенностей организма. Своевременная диагностика и лечение патологического состояния позволяют повысить шансы на выживание при печеночной коме.
Продолжительность жизни с печеночной недостаточностью может составлять от нескольких дней до нескольких лет. Прогноз при печеночной недостаточности зависит от типа патологии, тяжести симптомов, наличия сопутствующих заболеваний, образа жизни и индивидуальных особенностей организма. Летальный исход при острой форме может наступить в течение нескольких дней или месяцев, а при хронической — нескольких лет. Своевременная диагностика, поддерживающая терапия, изменение образа жизни, соблюдение рекомендаций врача позволяют улучшить прогнозы и снизить риск осложнений.