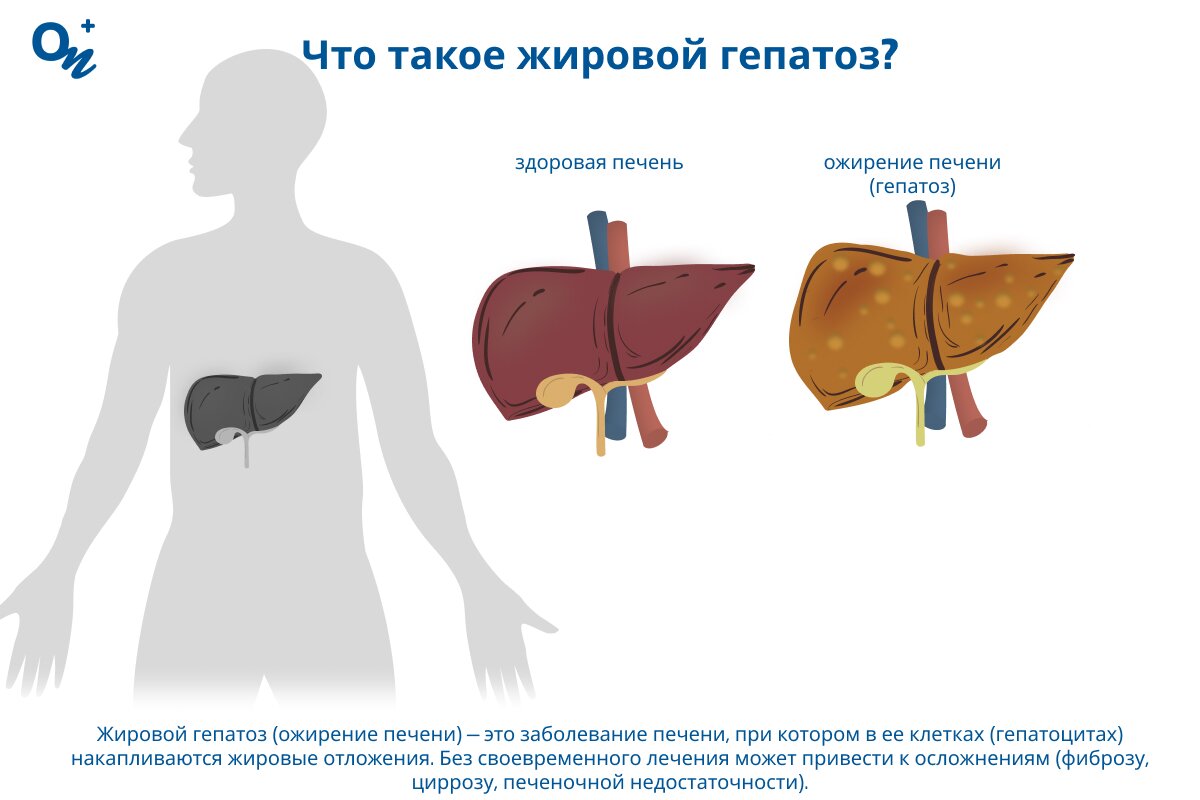
Что такое жировой гепатоз?
Жировой гепатоз (стеатоз, жировая дистрофия, ожирение печени) — это заболевание печени, которое характеризуется накоплением жировых отложений в гепатоцитах (клетках печени). На ранней стадии патология не имеет выраженных симптомов, но без своевременного лечения может привести к осложнениям (фиброзу, циррозу и печеночной недостаточности).
Какие причины ожирения печени?
В зависимости от причины развития стеатоз может быть первичным и вторичным. Первичный гепатоз печени развивается на фоне других заболеваний (эндокринных патологий, болезней органов желудочно-кишечного тракта), при которых происходит сбой обменных процессов в организме. Вторичный стеатоз провоцируют некоторые эндогенные и экзогенные факторы. Возможные причины жирового гепатоза:
- длительный и неконтролируемый прием лекарственных препаратов (глюкокортикостероидов, антибиотиков, противоопухолевых, нестероидных противовоспалительных средств, ноотропов, антидепрессантов);
- синдром мальабсорбции (нарушение всасывания питательных веществ в кишечнике);
- сахарный диабет (приводит к повышению концентрации свободных жирных кислот в крови, вследствие чего в печени усиливается синтез триглицеридов);
- отравление токсическими веществами (например, тяжелыми металлами);
- хронические заболевания пищеварительной системы (панкреатит, язвенный колит, ферментная недостаточность поджелудочной железы, желчнокаменная болезнь);
- врожденная и приобретенная липодистрофия (нарушение метаболизма жировой ткани);
- гепатоцеребральная дистрофия (генетическое нарушение метаболизма меди).
В зоне риска развития жировой дистрофии находятся люди, чрезмерно употребляющие алкоголь. Алкогольные напитки повреждают гепатоциты печени и вызывают ее воспаление, а также провоцируют нарушения жирового обмена.
К нарушению метаболизма жиров, углеводов и ожирению печени приводит питание с высоким содержанием гидрогенизированных жиров, простых углеводов (злоупотребление фастфудом, жирной и жаренной пищей), а также образ жизни с низким уровнем физической активности. С избыточным накоплением жира в печени протекают некоторые системные и онкологические патологии, легочная и сердечная недостаточности.
Какие симптомы жирового гепатоза?
В большинстве случаев стеатоз печени протекает бессимптомно или с вялой симптоматикой. Признаки нарастают по мере прогрессирования заболевания. Симптомы жирового гепатоза:
- дискомфорт и болезненные ощущения в правом подреберье;
- вздутие и тяжесть в животе после употребления пищи;
- повышенная утомляемость, общая слабость, снижение физической и умственной работоспособности;
- желтушность кожных покровов и белков глаз;
- появление красной сыпи на теле и кожный зуд.
Другие клинические проявления зависят от фоновой патологии (например, при ожирении печени с сахарным диабетом может наблюдаться постоянная жажда и учащенное мочеиспускание). Иногда заболевание сопровождается диспепсическим синдромом (тошнотой, рвотой, нарушением стула). На фоне жирового гепатоза пациенты часто переносят эпизоды пониженного давления. При появлении симптомов гепатоза необходимо записаться на осмотр к гастроэнтерологу или гепатологу.
Что такое жировой гепатоз?
Формы жирового гепатоза печени
Существуют две формы жирового гепатоза: алкогольную жировую дистрофию печени и неалкогольный стеатоз. Алкогольный гепатоз печени возникает в результате злоупотребления спиртными напитками, неалкогольный — развивается на фоне метаболических нарушений.
Какие существуют степени ожирения печени?
Жировой гепатоз развивается постепенно и проходит несколько стадий, каждая из которых характеризуется разной степенью поражения печени. Степени ожирения печени:
- нулевая степень — в паренхиматозной ткани присутствуют микроскопические капли жира, которые не визуализируются на УЗИ, не влияют на функцию органа и не проявляются симптомами;
- первая степень — участки жировых отложений незначительные (поражено до 33% гепатоцитов), но видны при ультразвуковом исследовании печени. Симптоматика вялая;
- вторая степень — очаги жировой инфильтрации довольно большого размера (33–66% печеночных клеток замещены липидами). По УЗИ определяют неоднородную структуру и увеличенную в размерах печень;
- третья степень — участки жировой ткани обширные, количество пораженных гепатоцитов превышает 66%. Симптомы дисфункции печени ярко выражены (появляется боль в правом подреберье, тошнота).
В зависимости от типа жировых отложений гепатоз бывает мелкокапельный и крупнокапельный. По распространенности жировой дистрофии стеатоз печени может быть очаговым (жир накапливается в разных отделах печеночной дольки) или диффузным (избыточное накопление липидов не имеет четкой локализации в органе).
Ожирение печени у детей
Ожирение печени у детей встречается реже, чем у взрослых, но заболевание быстро прогрессирует из-за высокой активности обменных процессов в организме. Гепатоз печени у ребенка часто связан с избыточной массой тела и нарушением липидного и углеводного обмена. Диагностика и лечение патологий печени проводятся с учетом возрастных особенностей.
Как диагностируют ожирение печени?
Современные протоколы диагностики стеатоза печени подразумевают оценку ее состояния органа, степени его поражения и выявление причин и сопутствующих заболеваний. Диагностика жирового гепатоза может включать:
- общеклинический анализ крови и определения уровня сахара в крови;
- анализ на печеночные пробы (помогает определить уровень печеночных ферментов АЛТ и АСТ);
- исследование крови на наличие специфических антител к возбудителям вирусных гепатитов, цитомегаловирусу, вирусу Эпштейна-Барр, краснухи;
- УЗИ печени (позволяет оценить структуру печени и выявить наличие жировых отложений);
- биопсию печени (взятие образца печеночной ткани для микроскопического исследования).
КТ (компьютерная томография) при ожирении печени используется для детальной визуализации тканей органа и оценки степени жировых отложений. При подозрении на эндокринные заболевания или их наличие в анамнезе врач может направить на УЗИ щитовидной железы и лабораторные исследования уровня ее гормонов.
Можно ли вылечить жировой гепатоз печени?
Жировой гепатоз имеет благоприятный прогноз при своевременном обращении к врачу. Достичь полного выздоровления возможно при устранении причинных факторов, соблюдении диеты и медикаментозной терапии.
Какой врач лечит жировой гепатоз?
Жировой гепатоз лечит гастроэнтеролог. В некоторых случаях (если заболевание прогрессирует, наблюдаются боли в правом подреберье, пожелтение кожных покровов или белков глаз) необходима консультация гастроэнтеролога или гепатолога.
Как лечить жировой гепатоз?
Лечение жирового гепатоза, как правило, комплексное и направлено на устранение причин заболевания и улучшение функции печени. Терапия при стеатозе печени включает:
- гепатопротекторы (препараты, которые улучшают функцию печени и защищают ее от дальнейшего повреждения, например, эссенциальные фосфолипиды, урсодезоксихолевую кислоту);
- средства для нормализации липидного обмена (для снижения уровня холестерина и триглицеридов);
- витаминные комплексы, пищевые добавки и антиоксиданты (например, витамины Е, С, фолиевую кислоту, бетаин).
При повышенной глюкозе в крови назначаются препараты для контроля инсулинорезистентности. Важно соблюдать все назначения гастроэнтеролога, вести здоровый образ жизни и регулярно проходить обследование для контроля жирового гепатоза и предупреждения его прогрессирования.
Как лечить жировой гепатоз печени народными средствами?
Самолечение стеатоза печени недопустимо, поскольку опасно развитием осложнений. Народные средства не лечат жировой гепатоз, но могут применяться как дополнение к медикаментозной терапии, назначенной врачом.
В домашних условиях могут быть использованы настои и отвары на основе трав одуванчика, расторопши, зверобоя, бессмертника. Средства народной медицины могут использоваться только по назначению гепатолога или гастроэнтеролога.
Нужно ли соблюдать диету при ожирении печени?
Ключевым методом лечения ожирения печени является лечебное питание, которое предусматривает ограничение животных жиров. Диета при жировом гепатозе включает:
- сбалансированное питание. Ежедневный рацион должен содержать достаточное количество питательных веществ и пищевых волокон (быть богатым на овощи, фрукты, цельнозерновые продукты и белок);
- ограничение потреблене жиров. Необходимо уменьшить употребление насыщенных жиров и трансжиров (исключить жирную, жареную пищу, фастфуд);
- уменьшение сахара и простых углеводов. Рекомендуется избегать продуктов с высоким гликемическим индексом (кондитерских изделий, сладких газированные напитков и выпечки);
- употребление полезных жиров и антиоксидантов. В рацион следует включить продукты питания, содержащие ненасыщенные жиры (рыбу, орехи, авокадо и оливковое масло);
- отказ от алкогольных напитков. Необходимо исключить спиртные напитки, поскольку они повреждают клетки печени и усиливают накопление жира в ней.
При ожирении и избыточной массе тела гастроэнтеролог может назначить диету для снижения веса, которая подразумевает уменьшение потребляемых калорий в день. Однако скорость похудения должна составлять около 400-700 грамм в неделю, поскольку стремительное снижение веса может привести к прогрессированию жирового гепатоза и развитию печеночной недостаточности. Также важно употреблять достаточное количество воды (не менее полутора-двух литров в сутки).
Чем опасен стеатоз печени?
Без лечения жировой гепатоз опасен развитием осложнений, угрожающих здоровью и жизни человека. Возможные осложнения стеатоза печени:
- стеатогепатит (воспаление тканей печени). Жировая инфильтрация сопровождается воспалительным процессом в печени, что может привести к повреждению гепатоцитов;
- фиброз. При длительном воспалительном процессе в печени может развиться процесс, при котором в органе начинает формироваться соединительная ткань. Фиброз приводит к нарушениям структуры и функций органа;
- цирроз печени. Часть печеночной ткани замещается рубцовой тканью, что приводит к значительному нарушению функций печени, которое может проявляться асцитом (скоплением жидкости в брюшной полости), желтухой, внутренним кровотечением.
Фиброзные изменения в ткани печени могут привести к печеночной недостаточности или гепатоцеллюлярной карциноме (злокачественной опухоли печени). Печеночная недостаточность означает, что печень не выполняет свои функции в достаточном объеме (она не может эффективно очищать кровь от токсинов, не регулирует процессы метаболизма аминокислот и продуктов их обмена, не участвует в синтезе белков, необходимых для нормального свертывания крови).
На фоне нарушений метаболизма аммиака, которое регулируется печенью, может развиться печеночная кома — тяжелое состояние, возникающее в результате нарушения функции печени, когда она не может эффективно очищать кровь от токсичных веществ. Печеночная кома сопровождается неврологическими симптомами: дезориентацией, головной болью, нарушением когнитивных функций (расстройством памяти и концентрации внимания).
Сколько живут с гепатозом печени?
Продолжительность жизни при жировом гепатозе значительно зависит от степени прогрессирования заболевания и наличия осложнений. На ранних стадиях, когда заболевание ограничивается простым стеатозом без воспаления, прогноз обычно благоприятный, и продолжительность жизни не снижается. Однако при развитии неалкогольного стеатогепатита, фиброза или цирроза риск серьезных осложнений, таких как печеночная недостаточность или рак печени, возрастает, что может значительно сократить продолжительность жизни. Согласно исследованию, средняя ожидаемая продолжительность жизни пациентов с гепатозом в США составляет около 64,4 лет, что более чем на 10 лет меньше, чем у здоровых людей.
Как предупредить ожирение печени?
Предотвратить ожирение печени можно при соблюдении профилактических мер, которые предусматривают исключение токсического влияния на орган и контроль за питанием и физической активностью. Профилактика жирового гепатоза включает:
- сбалансированное питание (разнообразный рацион с достаточным количеством витаминов и минералов, употребление пищи с умеренным содержанием жиров, преимущественно растительного происхождения);
- поддержание массы тела в пределах физиологической нормы;
- регулярную физическую активность (занятия спортом и активный отдых);
- мониторинг и контроль уровня глюкозы в крови;
- прием лекарственных препаратов только по назначению врача во избежание токсического воздействия на печень;
- снижение стресса (стресс негативно сказывается на обменных процессах в организме).
Важно проходить регулярные плановые обследования организма (не реже одного раза в год) для раннего выявления возможных проблем с печенью и своевременного лечения. Для предупреждения жировой трансформации печени важно ограничить контакт с токсинами, своевременно выявлять и лечить заболевания эндокринной системы. Людям из группы риска (с сахарным диабетом, патологиями щитовидки, ожирением) необходимо постоянно наблюдаться у гепатолога или гастроэнтеролога.
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Гастроэнтерология в ОН Клиник Харьков Ярослава Мудрого


Гастроэнтерология ОН Клиник в других городах
Популярные вопросы
При ожирении печени диета является основным методом лечения. Она предусматривает уменьшение животных жиров, сахара и калорий, увеличение овощей, белка и полезных жиров в рационе, а также полный отказ от алкоголя. Похудение должно быть постепенным, чтобы не ухудшить состояние печени.
Жировой гепатоз обычно развивается без заметных симптомов, но со временем могут появиться боль и чувство тяжести в правом подреберье, вздутие живота после еды. Часто возникает усталость, слабость и снижение работоспособности. В некоторых случаях наблюдаются желтуха, зуд кожи, тошнота или проблемы с пищеварением.
Жировой гепатоз — это состояние, при котором в печени накапливается избыточное количество жира. Чаще всего он развивается из-за избыточного веса, несбалансированного питания или употребления алкоголя. Если не лечить, это может привести к воспалению печени, фиброзу или циррозу.
Печень выполняет роль фильтра, который нейтрализует токсины, попадающие в организм вместе с пищей и напитками. При переработке этанола (спирта) гепатоциты работают с нагрузкой, в несколько раз превышающей нормальную. Также алкоголь разрушает клетки печени и вызывает их воспаление, что может сопровождаться болью в правом боку.
Норма размера печени у взрослого человека составляет от 11 до 18 сантиметров в длину и до 22,5 сантиметров в ширину. Размеры печени могут варьироваться в определенном диапазоне в зависимости от пола и возраста пациента. Обследовать структуру органа и точно выявить его размеры позволяет УЗИ печени.
Жировой гепатоз и гепатит — это различные патологии печени. При гепатозе происходит накопление липидов в клетках печени, а гепатит характеризуется воспалением ее тканей. Однако гепатоз может трансформироваться в хронический гепатит.
Жировой гепатоз может осложнить беременность, поскольку он повышает риск развития осложнений (преэклампсии, высокого артериального давления, нарушение функции печени). Беременные с ожирением печени имеют больший риск развития гестационного диабета и преждевременных родов. Лечение ожирения печени у беременных включает контроль веса, диету и избегание алкоголя. Важно проводить регулярные медицинские обследования для мониторинга состояния матери и плода.
Быстро вылечить жировой гепатоз нельзя, поскольку терапия требует времени и комплексного подхода. Схему лечения врач назначает индивидуально по результатам обследования с учетом выявленных причин патологии и тяжести состояния. Терапия направлена на купирование симптомов и восстановление функций печени. Свою эффективность в лечении ожирения печени показали гепатопротекторы (регенерируют и восстанавливают структуру гепатоцитов) и липотропные средства (нормализуют липидный обмен и поддерживают нормальный уровень холестерина). Также важно придерживаться лечебной диеты. При соблюдении всех правил питания и медикаментозной терапии добиться регресса заболевания возможно в течение четырех-шести месяцев.