Что такое инсулин?
Инсулин — это гормон, вырабатываемый островковыми клетками поджелудочной железы. Инсулин регулирует уровень глюкозы (сахара) в крови и помогает клеткам организма ее усваивать для получения энергии.
Что такое инсулинорезистентность?
Инсулинорезистентность — это патологическое состояние, при котором нарушается усвояемость инсулина клетками организма (в частности, печени, мышечной и жировой ткани). В результате нарушается утилизация глюкозы, а поджелудочная железа увеличивает выработку инсулина, чтобы помочь глюкозе проникнуть в клетки. Инсулинорезистентность может привести к метаболическому синдрому, неалкогольной жировой болезни печени и сахарному диабету второго типа, который обычно развивается в течение нескольких лет или десятилетий.
Инсулинорезистентность — это диабет?
Инсулинорезистентность — это не диабет. Однако она может предшествовать развитию сахарного диабета второго типа. Болезнь, сопровождаемая стабильно высоким уровнем сахара в крови (гипергликемией), является следствием недостаточной выработки инсулина поджелудочной железой или его неэффективного использования (неполного усвоения на клеточном уровне). Диабет первого типа — это хроническое аутоиммунное заболевание, при котором поджелудочная железа не может вырабатывать инсулин.
Инсулинорезистентность также не является преддиабетом, но может быть одной из причин его развития. Преддиабет — это стабильно повышенное содержание сахара в крови, которое не является достаточно высоким, чтобы диагностировать диабет второго типа. Показатели концентрации глюкозы в крови при преддиабете находятся в пределах 100-125 мг/дл (5,6-6,9 ммоль/л).
Какие причины провоцируют развитие инсулинорезистентности?
Точные механизмы развития патологии неизвестны. Причины возникновения инсулинорезистентности могут включать:
- ожирение;
- малоподвижный образ жизни;
- преобладание в рационе питания продуктов с высоким содержанием углеводов и насыщенных жиров;
- побочные эффекты приема медикаментов (например, стероидов, антипсихотиков, лекарств от ВИЧ, артериальной гипертензии);
- гормональные нарушения (например, синдром Кушинга, акромегалию, гипотиреоз);
- наследственные генетические нарушения (например, миотоническую дистрофию, синдромы Альстрема или Вернера);
- высокое кровяное давление, повышенный уровень холестерина в крови, инсульт;
- наличие сахарного диабета у близких родственников.
В группу повышенного риска входят люди старше 45 лет. У женщин вероятность возникновения инсулинорезистентности повышается при синдроме поликистозных яичников.
Какие симптомы инсулинорезистентности?
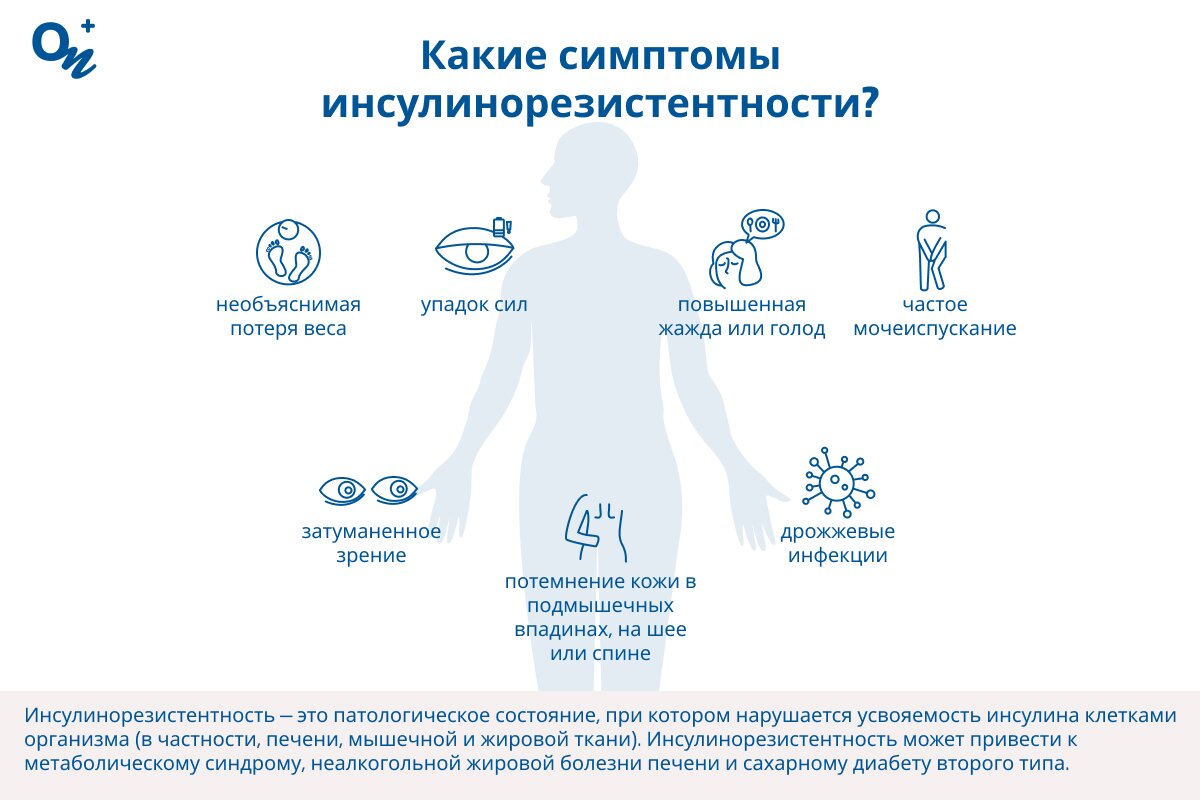
При нормальном уровне сахара в крови инсулинорезистентность может протекать в скрытой (бессимптомной) форме. Симптомы инсулинорезистентности у женщин и мужчин могут включать:
- необъяснимую потерю веса;
- упадок сил;
- повышенную жажду или голод;
- частое мочеиспускание;
- затуманенное зрение;
- потемнение кожи в подмышечных впадинах, на шее или спине;
- дрожжевые инфекции.
Из-за отсутствия проявлений патологии не всегда можно понять, что возникла инсулинорезистентность. Во многих случаях признаки инсулинорезистентности могут не проявлятся в течение нескольких лет.
Какие симптомы инуслинорезистентности?
Чем опасна инсулинорезистентность?
Если не лечить инсулинорезистентность, патология может перерасти в сахарный диабет второго типа. Другие осложнения инсулинорезистентности могут включать:
- метаболический синдром;
- ретинопатию;
- нефропатию;
- почечную недостаточность;
- периферическую нейропатию;
- деменцию;
- неустойчивость походки.
Также резистентность к инсулину может привести к нарушению функционирования сердечно-сосудистой системы. Например, при наличии патологии повышается риск инсульта, инфаркта, кардиомиопатии и стенокардии.
Когда нужно проверять уровень инсулинорезистентности?
Проверять уровень инсулинорезистентности нужно при возникновении настораживающих симптомов (например, резкой потери веса, учащенного мочеиспускания) или наличии предрасположенности к патологии (например, ожирения, семейного анамнеза). Временные интервалы между тестами на резистентность к инсулину определяются врачом. При отсутствии жалоб и факторов риска рекомендуется проходить обследование не реже одного раза в три года, а после 45 лет — ежегодно.
Какие анализы помогают диагностировать инсулинорезистентность?
Перечень анализов для диагностики инсулинорезистентности назначает семейный врач или эндокринолог. Предварительно может проводиться осмотр терапевта и сбор анамнеза (уточнение информации о жалобах, истории болезни, принимаемых лекарствах и имеющихся заболеваниях у пациента и членов его семьи).
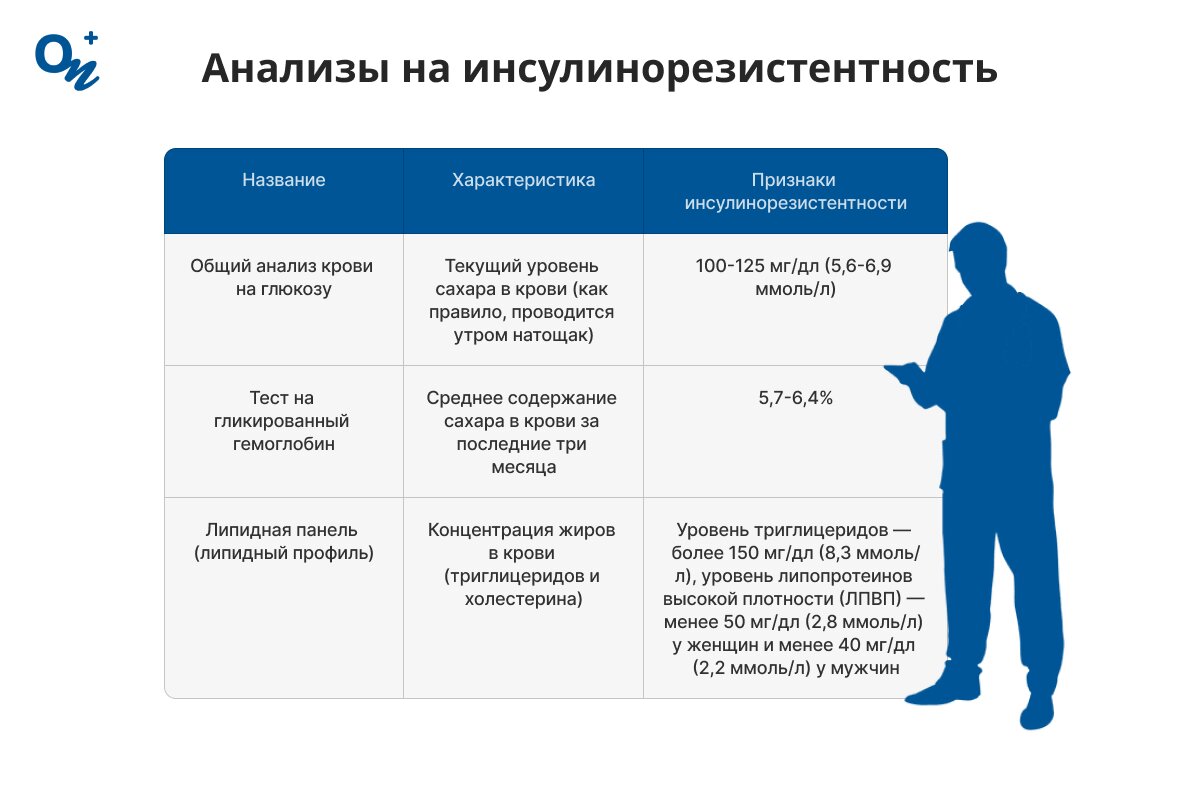
| Анализы на инсулинорезистентность | ||
| Название | Характеристика | Признаки инсулинорезистентности |
| Общий анализ крови на глюкозу | Текущий уровень сахара в крови (как правило, проводится утром натощак) | 100-125 мг/дл (5,6-6,9 ммоль/л) |
| Тест на гликированный гемоглобин | Среднее содержание сахара в крови за последние три месяца | 5,7-6,4% |
| Липидная панель (липидный профиль) | Концентрация жиров в крови (триглицеридов и холестерина) | Уровень триглицеридов — более 150 мг/дл (8,3 ммоль/л), уровень липопротеинов высокой плотности (ЛПВП) — менее 50 мг/дл (2,8 ммоль/л) у женщин и менее 40 мг/дл (2,2 ммоль/л) у мужчин |
Одним из наиболее информативных обследований является глюкозотолерантный тест. Признаком инсулинорезистентности является содержание сахара в крови в диапазоне 140-199 мг/дл (7,8-11,1 ммоль/л) через два часа после употребления стакана теплой воды с растворенной глюкозой (75 грамм).
Анализы на инсулинорезистентность
Аналогично проводится тест на инсулин. Его содержание в крови измеряют натощак и через определенные интервалы времени после употребления глюкозы.
| Таблица нормы инсулина в крови | |
| Время проведения теста | Норма инсулина |
| натощак | менее 25 мМЕ/л (174 пмоль/л) |
| через 30 минут после употребления глюкозы | 30-230 мМЕ/л (208-1597 пмоль/л) |
| через час | 18-276 мМЕ/л (125-1917 пмоль/л) |
| через два часа | 16-166 мМЕ/л (111-1153 пмоль/л) |
| через три часа | менее 25 мМЕ/л (174 пмоль/л) |
Официальные нормы инсулина у женщин и мужчин, а также таблицы с минимальными и максимальными значениями по возрасту не разработаны из-за недостаточного числа профильных научных исследований. В качестве ориентира для детей предельно допустимым можно считать содержание инсулина в крови 15 мМЕ/л (104 пмоль/л) натощак и 75 мМЕ/л (521 пмоль/л) через два часа после употребления глюкозы.

Таблица нормы инсулина в крови
Ни один из анализов не позволяет определить наличие инсулинорезистентности без дополнительных обследований. Для постановки диагноза лечащий врач учитывает результаты всех тестов.
Как подготовиться к анализу на инсулинорезистентность?
Для повышения точности результатов перед сдачей анализа на инсулинорезистентность необходимо отказаться от приема пищи за 8-12 часов до теста (разрешается пить негазированную воду). Исключение составляет тест на гликированный гемоглобин, который может проводиться без специальной подготовки.
Можно ли вылечить инсулинорезистентность?
При своевременном обращении к врачу можно избавиться от приобретенной инсулинорезистентности, которая поддается лечению. Однако не все факторы риска являются устранимыми (например, возраст или наследственная предрасположенность к патологии).
Как снизить уровень инсулинорезистентности?
Снизить инсулинорезистентность можно за счет изменения образа жизни и приема медикаментов. Лечение инсулинорезистентности может включать:
- диетотерапию;
- избегание стресса;
- ежедневную физическую активность.
Регулярные физические нагрузки способствуют избавлению от лишнего веса благодаря увеличению расхода калорий, а также повышению чувствительности мышечной ткани к инсулину. Также врач может назначить препараты для лечения инсулинорезистентности, действие которых направлено на снижение артериального давления, концентрации глюкозы и холестерина в крови.
Акционные предложения и новости


Какой диеты придерживаться при инсулинорезистентности?
Коррекция рациона питания при инсулинорезистентности является важным элементом лечения. Диета при инсулинорезистентности:
- ограничение потребления продуктов с высоким гликемическим индексом, то есть повышенным содержанием сахара или углеводов (например, при инсулинорезистентности не рекомендуется злоупотреблять белым хлебом, картофелем, кондитерскими изделиями, сладкими фруктами, такими как арбуз или финики);
- включение в рацион продуктов с низким гликемическим индексом (при инсулинорезистентности можно есть несладкие фрукты и ягоды, бобовые, спаржу, цветную капусту, листовую зелень, орехи, рыбу, гречку, булгур, нежирные молокопродукты);
- минимизация потребления соленой, жирной и высококалорийной пищи (например, красного мяса, фастфуда).
Одним из преимуществ соблюдения диеты является снижение нагрузки на поджелудочную железу. Также диетотерапия помогает нормализовать вес при ожирении за счет уменьшения калорийности рациона.
Как инсулинорезистентность связана с ожирением?
Ожирение является доказанным фактором риска инсулинорезистентности. Однако точные механизмы, описывающие взаимосвязь между лишним весом и резистентностью к инсулину, требуют дальнейшего изучения в ходе научных исследований.
Некоторые ученые пришли к выводу, что избыток жировой ткани приводит к повышению концентрации свободных жирных кислот, высвобождению активных форм кислорода, системному воспалению и окислительному стрессу. В результате нарушается метаболизм глюкозы и ухудшается способность клеток усваивать инсулин.
Как похудеть при инсулинорезистентности?
Чтобы снизить вес при инсулинорезистентности, рекомендуется уменьшить калорийность рациона и увеличить расход энергии (повысить физическую активность). Рекомендации для похудения при инсулинорезистентности:
- подсчет калорий;
- соблюдение диеты, назначенной врачом;
- поддержание водного баланса (в среднем суточная норма потребления очищенной негазированной воды для взрослого человека составляет около двух литров);
- ежедневные физические нагрузки (не менее 30-60 минут аэробной активности, которая, например, может включать ходьбу, бег, плавание, езду на велосипеде);
- нормализация сна (недосыпание является одной из причин лишнего веса, поскольку калорийность суточного меню, как правило, пропорциональна количеству часов ежесуточного бодрствования).
Для оценки динамики похудения, помимо мониторинга веса, можно вести учет изменений индекса массы тела (ИМТ). Чтобы узнать ИМТ, необходимо вес в килограммах разделить на квадрат роста в метрах (ИМТ в пределах 18,5-24,9 — нормальный вес, 25-29,9 — избыточный вес, 30 и более — ожирение).
Как предупредить развитие инсулинорезистентности?
Профилактические мероприятия направлены на предотвращение приобретенной резистентности к инсулину, поскольку медицина не может повлиять на врожденные формы патологии. Профилактика инсулинорезистентности может включать:
- снижение лишнего веса (за счет здорового питания и повышения физической активности);
- устранение нарушений сна;
- отказ от курения.
Также необходимо проводить своевременную терапию заболеваний, сопровождаемых высоким давлением и уровнем холестерина в крови. Кроме этого, рекомендуется регулярно сдавать анализы крови на инсулинорезистентность при нахождении в одной из групп риска или появлении настораживающих симптомов (безпричинной потере веса, частом мочеиспускании, «пелены» перед глазами).
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Семейная медицина в ОН Клиник Николаев


Семейная медицина ОН Клиник в других городах
Популярные вопросы
Безопасность и эффективность народных средств, снижающих сахар в крови, не доказана научными исследованиями. При повышенном уровне глюкозы, резистентности к инсулину или преддиабете рекомендуется пройти обследование и придерживаться врачебных предписаний, которые могут включать диету, прием препаратов, снижающих инсулинорезистентность, занятия физкультурой и коррекцию образа жизни.
Некоторые научные исследования инсулинорезистентности позволили установить взаимосвязь между умеренным потреблением алкоголя (30 г в день) и повышением концентрации ЛПВП, а также улучшением чувствительности клеток к инсулину. Хотя умеренное потребление алкоголя в некоторых случаях помогает снизить концентрацию инсулина в крови, использование спиртных напитков в лечебных целях может привести к алкоголизму и сопутствующим осложнениям (например, циррозу печени). Из-за риска побочных эффектов пить алкоголь при инсулинорезистентности не рекомендуется.
При резистентности к инсулину повышается риск плацентарной ишемии. Другие осложнения инсулинорезистентности во время и после беременности могут включать:
- преждевременные или осложненные роды;
- избыточное питание плода (поступление глюкозы и липидов), которое может привести к метаболическому синдрому, сахарному диабету, гипертонии, гиперлипидемии и сердечно-сосудистым заболеваниям в первые годы жизни ребенка или в более старшем возрасте;
- гестационный диабет и преэклампсию, которая проявляется у матери артериальной гипертензией и протеинурией (наличием белка в моче) во второй половине беременности.
Наименее благоприятной является прогрессирующая патология, при которой уровень инсулина в крови повышается с каждым триместром. При выявлении инсулинорезистентности беременной женщине необходимо постоянно наблюдаться у врача в течение всей беременности и после родов.
Наиболее распространенные симптомы, которые можно спутать с признаками инсулинорезистентности, включают изменение веса тела, повышенную утомляемость, учащенное мочеиспускание, помутнение зрения и гипертензию. При возникновении любого из симптомов, которые могут указывать на резистентность к инсулину, рекомендуется записаться на консультацию к семейному врачу.
Если выявить инсулинорезистентность на ранних стадиях, можно снизить риск осложнений, одним из которых является сахарный диабет. Кроме этого, запущенные формы патологии тяжелее поддаются лечению.