Аритмия – это нарушение сердечного ритма, которое может развиваться из-за заболеваний, травм и воспалений сердца, повышенного кровяного давления или эндокринных нарушений.
Какие причины аритмии?
В норме частота сердечных сокращений в состоянии покоя составляет от 60 до 100 ударов в минуту.
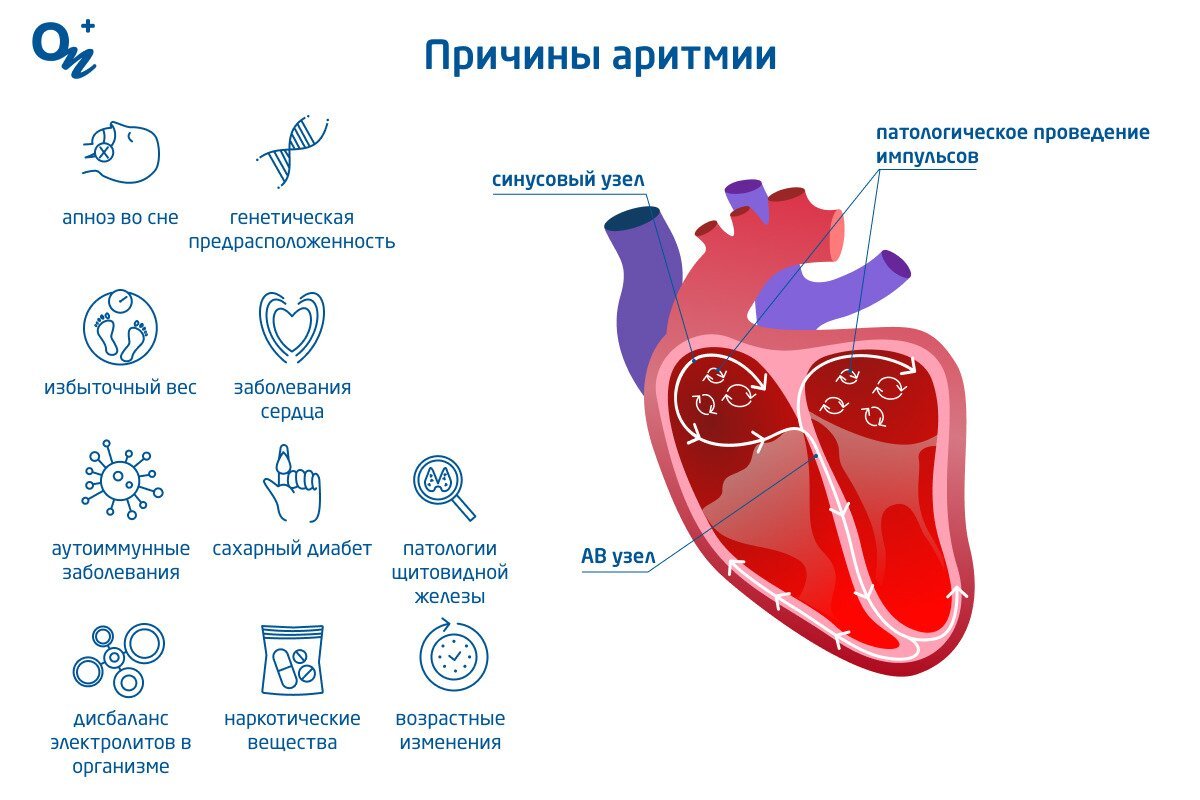
Причины аритмии
Возможные причины аритмии:
- генетическая предрасположенность;
- ишемическая болезнь сердца;
- сердечный приступ или рубцы от перенесенного инфаркта миокарда;
- изменения в структуре сердца (например, при кардиомиопатии);
- повышенное артериальное давление (гипертония);
- избыточная (гипертиреоз) и недостаточная (гипотиреоз) активность щитовидной железы;
- клапанные нарушения (стеноз, недостаточность, атрезия);
- дисбаланс электролитов в организме (например, калия, магния или кальция);
- сахарный диабет первого-второго типа;
- инфекции, травмы или воспаления сердечной мышцы;
- возрастные изменения;
- аутоиммунные заболевания;
- заражение коронавирусной инфекцией;
- апноэ во сне;
- употребление наркотических веществ.
В группе риска находятся люди с индексом массы тела выше 30, поскольку избыточный вес влияет на увеличение размеров и нарушение электрической проводимости сердечной мышцы. Из-за изменений в структуре и функционировании сердца вероятность развития аритмии повышается с возрастом.
Аритмия после еды может возникать из-за поступления большего объема крови к желудку, что необходимо для переваривания пищи. Из-за пищеварительных процессов к сердечной мышце ограничивается приток крови, вызывая ее более интенсивные сокращения для компенсации возникшего дефицита. Также сердечный ритм может нарушаться из-за временных изменений в уровнях глюкозы и инсулина после приема пищи, из-за потребления жирных продуктов (например, фаст-фуда).
Регулярное потребление алкоголя (от 60-70 мл в день) может привести к развитию кардиомиопатии и аритмии, а также вызвать боли в сердце. После алкоголя аритмия появляется из-за изменений в работе сердечной мышцы (происходят дополнительные сокращения и изменяется ритм), а также нарушения проводимости импульсов в сердце.
В редких случаях аритмия возникает при остеохондрозе (заболевании, при котором нарушается структура и функция суставных хрящей, обычно в межпозвоночных дисках). При остеохондрозе может происходить сдавливание нервных окончаний, включая контролирующие сердце. Также болевые ощущения, сопровождающие заболевание, могут вызывать стрессовые реакции, из-за которых повышается риск аритмии.
Аритмия при беременности может быть вызвана увеличением объема крови, из-за которого повышается нагрузка на сердце. Гормональная перестройка организма также может способствовать развитию замедленному (брадикардии) или учащенному (тахикардии) сердцебиению.
Неврологическая аритмия может быть вызвана нарушениями мозгового кровообращения (на фоне инсульта), нейрогенной дисфункцией сердца (из-за мигрени, эпилепсии), приемом лекарств (антидепрессантов, противосудорожных). На нервной почве аритмия возникает из-за хронических стрессов, перенапряжения или постоянной тревожности, поскольку психологические факторы приводят к изменениям в автоматической функции сердца.
Синусовая аритмия у подростков может быть связана с дыханием, что обычно является нормой и не требует лечения. При вдохе сердечные сокращения учащаются, а при выдохе – уменьшаются.
Виды нарушений сердечного ритма
Нарушения сердечного ритма классифицируют в зависимости от скорости сердцебиения. Виды аритмий:
- тахикардия (учащенное сердцебиение). Частота сердечных сокращений в покое превышает 100 ударов в минуту;
- брадикардия (замедленное сердцебиение). Частота сердечных сокращений в покое менее 60 ударов в минуту.
Виды тахикардий классифицируют в зависимости от ЧСС и типичных симптомов.
| Разновидности тахикардии | ||
| Вид | Описание | Характеристики |
| Синусовая аритмия | Учащенный ритм сердечных сокращений, обусловленный активностью синусового узла | Частота сердечных сокращений более 100 ударов в минуту, нормальная форма деполяризации желудочков, состоящая из зубцов Q, R и S (комплексов QRS) |
| Мерцательная аритмия (фибрилляция предсердий) | Неправильный и учащенный ритм сердечных сокращений, вызванный совершенно хаотической активностью множества очагов возбуждения в предсердиях | Отсутствие регулярного ритма, нерегулярные QRS комплексы |
| Пароксизмальная суправентрикулярная аритмия | Учащенный ритм сердечных сокращений, вызванный аномальными проводящими путями в предсердиях | Частота сердечных сокращений 140-240 ударов в минуту, узкие QRS комплексы |
| Наджелудочковая тахикардия | Учащенный ритм сердечных сокращений, вызванный возбуждением предсердий через атриовентрикулярный узел и желудочков через дополнительные проводящие пути | Частота сердечных сокращений 150-250 ударов в минуту, узкие или широкие QRS комплексы |
| Мерцание желудочков | Неправильный и учащенный ритм сердечных сокращений, вызванный хаотической активностью множества очагов возбуждения в желудочках | Отсутствие регулярного ритма, широкие QRS комплексы |
| Вентрикулярная тахикардия | Тахикардия, которая начинается в желудочках сердца. Может быть приступообразной или продолжительной. | Ритмические сокращения желудочков, частота сердечных сокращений обычно выше 120 ударов в минуту. |
Виды брадикардии различаются в зависимости от частоты ЧСС и причины возникновения.
| Разновидности брадикардии | ||
| Вид | Описание | Характеристики |
| Синусовая брадикардия | Медленный ритм сердца из-за замедления электрической активности синусового узла | Частота сердечных сокращений менее 60 ударов в минуту, нормальное расположение узла |
| Брадикардия нижней части сердца | Замедление или блокирование электрического импульса в нижней части сердца | Нестабильная низкая частота сердечных сокращений |
| Атриовентрикулярная блокада | Замедление или блокирование электрического импульса между предсердиями и желудочками | Блокады характеризуются различной степенью замедления или блокирования электрического импульса |
| Синдром большого синусового узла | Неспособность синусового узла создавать нормальный ритм сердца | Низкая частота сердечных сокращений, нестабильный ритм |
Также выделяют экстрасистолическую аритмию, при которой неправильные сокращения сердца происходят из-за дополнительных электрических импульсов, исходящих из разных областей сердца, кроме синусного узла. Дополнительные импульсы могут вызывать частые сокращения сердца, которые могут ощущаться как сбои в сердечном ритме.
Может развиваться дыхательная аритмия – нарушение ритма сердца, которое связано с изменением частоты дыхания. Обычно при вдохе сердце начинает биться быстрее, а при выдохе – медленнее. При дыхательной аритмии процесс нарушается, и частота сердечных сокращений не соответствует дыхательной фазе.
Симптомы аритмии
Признаки могут варьироваться в зависимости от вида, тяжести и причины нарушения сердечного ритма. Возможные симптомы аритмии:
- нарушенное сердцебиение (нерегулярное, ускоренное или замедленное);
- затрудненное или учащенное дыхание, чувство нехватки воздуха;
- частые головокружения и обмороки;
- ощущение сильного биения сердца в груди, шее или других частях тела;
- быстрая утомляемость, слабость, снижение продуктивности;
- чувство сдавливания, дискомфорта или жжения в груди;
- сонливость, отсутствие энергии;
- нечеткое зрение;
- повышенное потоотделение.
Боль в сердце при аритмии не является типичным симптомом, однако может возникать, если причиной нарушенного сердечного ритма стало другое заболевание сердца. Например, при сердечном приступе возникает давление, стеснение, сдавливание или ноющая боль в груди, которая может распространяться на верхние конечности, шею, спину, челюсть, в редких случаях – на верхнюю часть живота.
Как оказать первую помощь при аритмии?
При приступе аритмии необходимо принять комфортное положение: сидя или лежа с поддержкой головы и шеи.
| Варианты первой помощи при аритмии | |
| Глубокое дыхание | 1. Примите сидячее положение и закройте глаза. 2. Положите одну руку на живот. 3. Медленно вдохните через нос, чувствуя, как растягивается живот. 4. Выдохните через рот и повторите. |
| Рефлекс ныряния | 1. Задержите дыхание и погрузите лицо в холодную воду (2°С). 2. Держите голову под водой в течение 15-35 секунд. |
| Поза ребенка | 1. Начните с положения на четвереньках, руки должны быть расположены прямо под плечами, а колени под бедрами. 2. Опустите ягодицы на пятки и прижмите лоб к полу. 3. Вытяните руки вперед и положите их на пол, ладонями вниз. 4. Расслабьте все мышцы и глубоко вдохните, чувствуя, как спина растягивается. 5. При выдохе расслабьтесь еще больше, опуская грудь к полу и расслабляя шею и плечи. 6. Проведите в позе ребенка несколько глубоких дыханий, затем медленно поднимитесь в исходное положение на четвереньках. |
При аритмии можно делать дома вагусные маневры – специальные приемы, направленные на повышение тонуса блуждающего нерва, подавляющего аритмию. Они могут помочь снизить частоту сердечных сокращений и улучшить ритм сердца при некоторых типах аритмии. Вагусные маневры:
- маневр Вальсальвы. Сделайте глубокий вдох и затем сильно напрягите мышцы живота. Задержите позу на несколько секунд, а затем медленно расслабьте мышцы;
- маневр Шамино. Закройте рот и нос, и начните дышать через них, словно пытаетесь создать давление в груди. Удерживайте позу в течение трех-пяти секунд;
- маневр увеличения тонуса глазодвигательных мышц. Сначала закройте глаза и попытайтесь двигать глазами вверх и влево, затем вниз и вправо. Повторяйте маневр до снижения частоты сердечных сокращений;
- маневр Валлика. Лягте на спину и немного поднимите ноги, чтобы они были прямыми и находились на уровне сердца. Затем напрягите мышцы живота, словно вы пытаетесь поднять голову и плечи, но не поднимайте их фактически;
- маневр эпистимуляции глазного яблока. Нежно помассируйте закрытые глаза в течение нескольких секунд, затем быстро нажмите на глазные яблоки и удерживайте до одной минуты.
Также при аритмии может помочь трехминутный массаж шеи с обеих сторон с небольшими усилиями. Способ первой помощи может варьироваться в зависимости от вида нарушения сердечного ритма, поэтому рекомендуется согласовать оптимальный способ самопомощи с лечащим врачом.
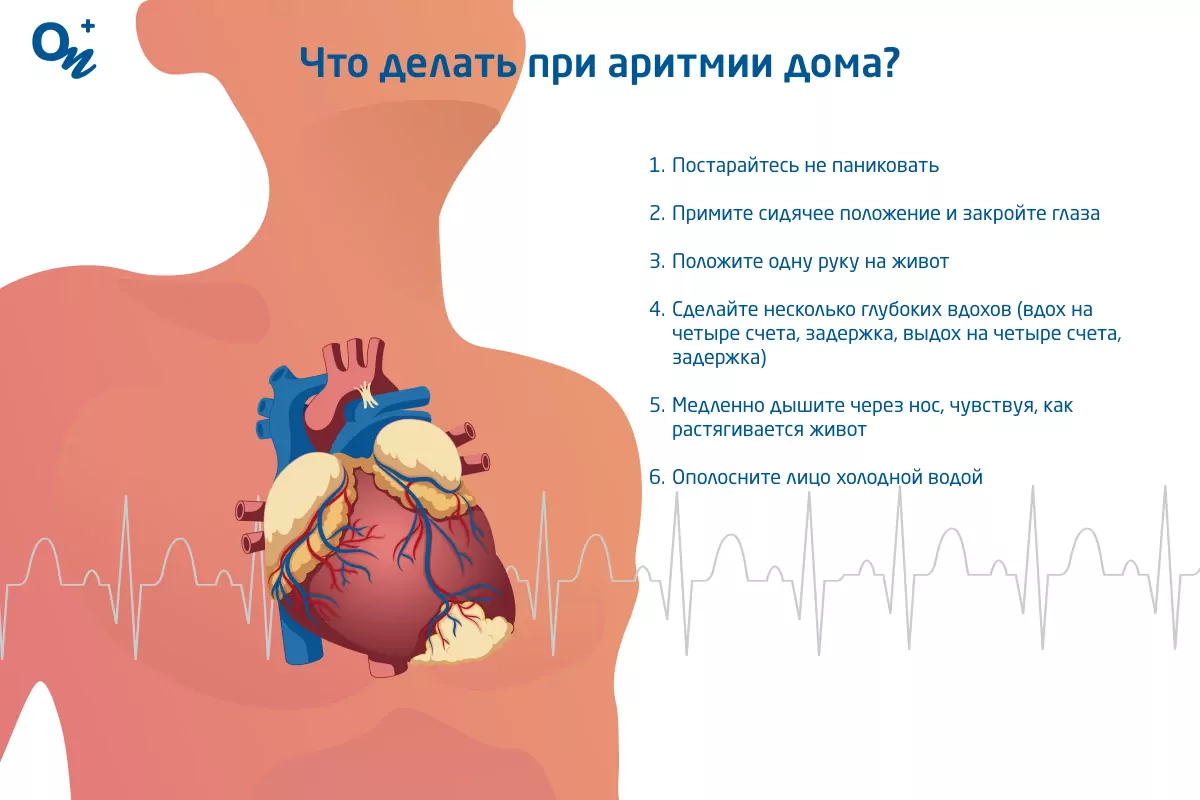
Что делать при аритмии дома?
Как диагностируют аритмию?
При подозрении на тахикардию или аритмию кардиолог собирает анамнез, анализирует жалобы пациента и проводит осмотр. Диагностика аритмии сердца включает:
- электрокардиография. ЭКГ при аритмии показывает изменения в форме и частоте сердечных комплексов, наличие дополнительных зубцов или их отсутствие, а также изменения интервалов между комплексами;
- стресс-эхокардиография. Тестирование проводится во время упражнений (например, на велотренажере или беговой дорожке) и позволяет оценить реакцию сердца на физическую нагрузку (некоторые виды аритмии появляются или усугубляются во время нагрузки);
- холтеровское мониторирование сердца. Во время обследования пациент носит портативное устройство (холтер) непрерывно в течение 24-48 часов, что необходимо для регистрирования активности сердца во время выполнения повседневных дел. Позволяет выявить аритмию, которая может проявиться несколько раз в день или иметь непостоянный характер;
- регистратор событий ЭКГ. Метод исследования предполагает ношение портативного устройства до 30 дней, которое необходимо включать сразу после появления симптомов аритмии;
- эхокардиография (УЗИ сердца). Во время УЗИ по грудной клетке пациента врач перемещает ультразвуковой датчик, который использует звуковые волны для получения данных о размере, структуре и движениях сердца.
При наличии эпизодов потери сознания у пациента врач может порекомендовать тест наклонного стола. Во время исследования пациент лежит на столе, который постепенно наклоняют, перемещая тело в положение стоя, контролируя как сердце и нервная система реагируют на изменение угла при помощи постоянного измерения пульса и артериального давления.
Если симптомы проявляются очень редко, регистратор событий ЭКГ может быть имплантирован под кожу в области грудной клетки, чтобы постоянно регистрировать электрическую активность сердца и обнаруживать нерегулярные сердечные ритмы. Для выявления причины аритмии врач также может направить на лабораторные анализы крови и мочи, например, для измерения уровня глюкоза и холестерина.
Как лечить аритмию?
После выявления причины, вида и выраженности нарушения сердечного ритма кардиолог подбирает курс терапии. Варианты медикаментозного лечения аритмии:
- антиаритмические препараты. Назначаются для контроля частоты сердечных сокращений и восстановления нормального сердечного ритма;
- бета-адреноблокаторы. Снижают действие адреналина на сердце, что влияет на частоту сердечных сокращений;
- кальциевые антагонисты. Уменьшают проникновение кальция в клетки, улучшают проведение импульсов в сердце;
- антикоагулянты. Направлены на снижение риска образования тромбов;
- средства, влияющие на автоматизм и проводимость сердца.
Избавиться от аритмии на нервной почве поможет управление стрессом, соблюдение здорового образа жизни, достаточный отдых, регулярные упражнения дыхательной гимнастики и йоги. Снять приступ аритмии поможет медленное дыхание: глубоко вдохните, пальцами зажмите нос, напрягите мышцы живота и выдохните.
Для восстановления ритма при мерцательной аритмии пациенту может быть назначена электрокардиоверсия – процедура, при которой к сердцу подается точно контролируемый разряд через электроды или пластыри на груди для «сброса» мерцательной аритмии или трепетания предсердий. Процедура проводится под наркозом.
При выраженной или неконтролируемой аритмии врач может рекомендовать хирургическое вмешательство.
| Хирургическое лечение аритмии | ||
| Процедура | Ход процедуры | Длительность |
| Катетерная абляция | Врач вводит катетеры через кровеносные сосуды к сердцу. Электроды на концах катетера используют тепловую или холодную энергию для создания небольших рубцов в сердце, чтобы блокировать аномальные электрические сигналы и восстанавливать нормальное сердцебиение. | Два-три часа |
| Кардиостимулятор | Небольшое устройство имплантируется под кожу груди и подключается к сердцу с помощью электродов. Кардиостимулятор может контролировать сердечный ритм и автоматически исправлять аритмию при ее возникновении. | Один-два часа |
| Имплантируемый кардиовертер-дефибриллятор (ИКД) | ИКД – устройство с батарейным питанием, которое имплантируется под кожу возле ключицы. Один или несколько проводов с электродами от ИКД проходят через вены к сердцу. Устройство постоянно отслеживает сердечный ритм, при необходимости посылает разряды низкой или высокой энергии, чтобы вернуть сердце к нормальному ритму. | Два-три часа |
| Операция «лабиринт» | Врач делает несколько разрезов в сердечной ткани в верхней половине сердца (предсердия), чтобы создать рисунок (лабиринт) из рубцовой ткани. Поскольку рубцовая ткань не проводит электричество, она препятствует блуждающим электрическим импульсам, вызывающим некоторые виды аритмии. | Четыре-шесть часов |
Если причиной аритмии стала ишемическая болезнь сердца, врач может рекомендовать процедуру коронарного шунтирования. Во время операции хирург-кардиолог забирает небольшой кусок сосуда (обычно из вены нижней конечности), и пересаживает ее на область сердца, где требуется дополнительный кровоток. Кусок сосуда, который используется в качестве обходного моста, называется шунтом.
Чем опасна аритмия?
Сердечные аритмии связаны с повышенным риском образования тромбов. Если тромб отрывается и перемещаться из сердца в мозг, развивается инсульт. Другие осложнения аритмии:
- сердечная недостаточность;
- ослабление сердечной мышцы (кардиомиопатия);
- кратковременные потери сознания из-за недостатка кровоснабжения мозга;
- заболевания сосудов (атеросклероз, гипертония);
- внезапная остановка сердца.
Снизить риск осложнения поможет обращение к кардиологу при появлении первых симптомов. Выполнение всех назначений врача и ведение здорового образа жизни поможет уменьшить проявления аритмии и минимизировать вероятность последствий.
Можно ли предотвратить аритмию?
Регулярный контроль артериального давления и его поддержание на оптимальных уровнях поможет снизить риск нарушения сердечного ритма. Профилактика аритмии:
- отказ от курения и ограничение алкоголя;
- поддержание здорового веса;
- контроль уровня холестерина;
- физическая активность;
- управление стрессом.
Также важно контролировать основное заболевание (например, гипертонию, сахарный диабет), которое может привести к аритмии. Рекомендуется ограничить потребление жирной и соленой пищи, алкоголя, кофе и сладостей. В рацион нужно включить пищу, богатую калием и магнием (фрукты, овощи, зелень, орехи, семена, морепродукты и цельные зерна).
У нашего блога есть собственные каналы в Телеграме, Вайбере, Инстаграме и Тредсе, где мы делимся полезной и интересной информацией о здоровье. Подписывайтесь, чтобы забота о собственном здоровье и здоровье семьи стала удобной и легкой.
Кардиология в ОН Клиник Ужгород


Кардиология ОН Клиник в других городах
Популярные вопросы
Рожать с мерцательной аритмией может быть опасно, поскольку во время родов могут возникать физиологические изменения (увеличение сердечной нагрузки и изменения в уровнях гормонов), которые могут повлиять на сердечную деятельность и вызвать обострение аритмии. При наличии высокого риска для матери и плода может быть рекомендовано кесарево сечение, решение о котором принимается акушером-гинекологом после консультации с лечащим кардиологом.
Ходить в баню и сауну при аритмии не рекомендуется, поскольку высокая температура может вызвать расширение сосудов и увеличение нагрузки на сердце. Также возможно перегревание организма, что может повлиять на функцию сердечной мышцы.
Согласно исследованиям, между кофе и развитием аритмии нет прямой связи. Однако кофеин является психоактивным веществом, которое стимулирует центральную нервную систему, увеличивает сердечный ритм и может вызывать изменения в сердечной активности. Пить кофе при аритмии можно после консультации с кардиологом из-за возможных противопоказаний, обусловленных другим заболеванием (например, гипертонией), вызвавшим нарушение сердечного ритма.
Снять аритмию народными средствами (укропными отварами, настоями трав) невозможно, поскольку для лечения заболевания необходимо применять способы, непосредственно влияющие на сердечный ритм. Однако после рекомендации врача можно использовать травяные чаи (например, из мяты, ромашки) для снижения стресса и напряжения, что может положительно сказаться на общем состоянии здоровья.
При приступе аритмии помогут глубокое дыхание и расслабляющие техники (медитации, йога). Физические нагрузки при аритмии сердца могут включать упражнения низкой интенсивности (ходьбу, легкую езду на велосипеде), которые направлены на улучшение кровообращения и нормализацию сердечной функции. Также полезны разминки на свежем воздухе и плавание в бассейне (движения должны быть спокойными и плавными).
Пульс при мерцательной аритмии может быть быстрым и нерегулярным, достигать до 300 уд./мин. Иногда пульс является неустойчивым, то есть частота сердечных сокращений может быстро изменяться в течение короткого промежутка времени.
При аритмии нельзя злоупотреблять насыщенными жирами и транс-жирами, красным мясом (говядиной, бараниной, свининой). Важно включить в рацион больше фруктов, овощей, нежирного мяса и рыбы. Также рекомендуется ограничить потребление алкоголя.