
Лечение панкреатита в Черкассах
Поджелудочная железа — это длинный плоский орган, расположенный в верхней части живота, за желудком. Она выполняет две ключевые функции: вырабатывает регулирующие уровень сахара в крови гормоны (инсулин и глюкагон) и производит пищеварительные ферменты (амилазу, липазу и протеазу), которые выделяются в тонкий кишечник для расщепления углеводов, жиров и белков, полученных из пищи. Функции поджелудочной железы нарушаются при ее воспалении (панкреатите), механическом повреждении, увеличении.
Диагностировать и вылечить острый и хронический панкреатит в Черкассах можно в медицинском центре «ОН Клиник Черкассы». Запись на прием к гастроэнтерологу ведется круглосуточно.
Что такое панкреатит
Панкреатит — это заболевание, которое характеризуется воспалением и отеком поджелудочной железы. На фоне воспаления пищеварительные ферменты не попадают в двенадцатиперстную кишку, а активизируются в самой поджелудочной железе, что приводит к разрушению клеток органа. Также при панкреатите повышается риск попадания токсинов и ферментов в кровоток, что может привести к повреждению внутренних органов (сердца, легких, печени, почек, головного мозга).
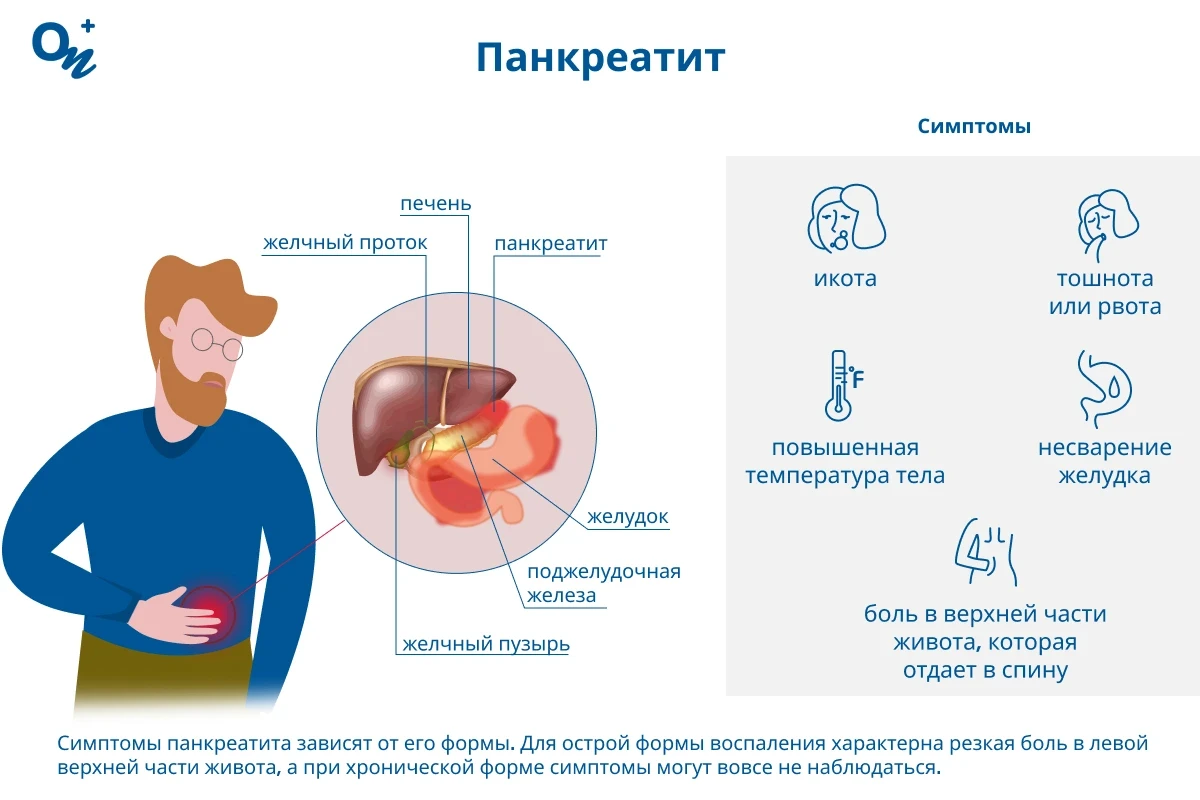
Панкреатит
Причины панкреатита
Возможной причиной острого панкреатита является желчнокаменная болезнь: камни в желчном пузыре могут блокировать общий желчный проток, через который желчь поступает в тонкий кишечник. В результате повышается давление в протоке поджелудочной железы, нарушается отток панкреатического сока и происходит его застой, что вызывает развитие воспалительного процесса. Другие причины панкреатита:
- повышенный уровень триглицеридов в крови;
- травматическое повреждение поджелудочной железы;
- аутоиммунные заболевания (например, системная красная волчанка, ревматоидный артрит);
- генные мутации;
- гиперкальциемия (высокий уровень кальция в крови);
- болезни желез внешней секреции (например, муковисцидоз);
- нарушение кровообращения (ишемия);
- осложнения после операции на органах брюшной полости;
- метаболические нарушения (например, сахарный диабет);
- онкология поджелудочной железы.
К реактивному панкреатиту могут привести вирусные (например, гепатиты А и В, эпидемический паротит, корь) и бактериальные (в том числе сальмонеллез) инфекции. К раздражению и воспалению поджелудочной железы может привести длительный или бесконтрольный прием препаратов: эстрогенов, стероидов и тиазидных диуретиков.
Причиной хронического панкреатита может быть злоупотребление алкогольными напитками. Алкоголь способствует токсическому воздействию на клетки поджелудочной железы, нарушая ее нормальное функционирование. Это приводит к длительному повреждению тканей железы, что нарушает ее способность вырабатывать пищеварительные ферменты и гормоны.
В группе риска острого и хронического реактивного панкреатита находятся люди с ожирением, поскольку избыток жира может способствовать образованию камней в желчном пузыре, повышению уровня липидов в крови и нарушению функции поджелудочной железы. Также вероятность развития панкреатита повышается при активном и пассивном курении, поскольку никотин вызывает хроническое воспаление и повреждение тканей поджелудочной железы, способствует образованию токсичных веществ.
Симптомы панкреатита
При панкреатите боли обычно имеют острый, колющий или тянущий характер, локализуются в верхней части живота, часто в области подложечной ямки. Боль при панкреатите может распространяться на спину, левую лопатку или грудную клетку.
Болевой синдром может усиливаться после еды, в положении лежа, при выполнении физических упражнений и во время кашля. При наклоне вперед, выпрямлении спины в положении сидя или сворачивании в клубок боль уменьшается. Другие симптомы панкреатита:
- отек и повышенная чувствительность живота;
- тошнота и рвота;
- быстрое и поверхностное дыхание;
- повышение температуры тела (38°С и выше);
- вздутие живота;
- ухудшение аппетита и резкая потеря веса;
- асцит (скопление жидкости в животе);
- пониженное артериальное давление;
- желтуха (пожелтение кожи и глаз).
Симптомом панкреатита у женщин может быть липкая кожа, которая возникает из-за усиленного потоотделения, связанного с системным воспалением и нарушением водно-электролитного баланса в организме. Характерным симптомом панкреатита у мужчин является учащенное сердцебиение (тахикардия), вызванное болевым шоком и воспалительным процессом, которые активируют симпатическую нервную систему и приводят к повышению частоты сердечных сокращений.
Понос при панкреатите возникает из-за недостатка пищеварительных ферментов, что нарушает нормальное расщепление и усвоение пищи в кишечнике. Характерным признаком воспаления поджелудочной железы является маслянистый, жирный стул, который появляется из-за неполной абсорбции (поглощения) жиров из пищи. Кал при панкреатите обычно приобретает более светлый цвет.
Запор при панкреатите может возникнуть из-за нарушения нормального пищеварения и усвоения пищи, что замедляет перистальтику (сокращение) кишечника. Из-за выраженного болевого синдрома и общего ухудшения состояния при панкреатите может снижаться потребление пищи и жидкости, что также способствует запорам.
Стадии панкреатита
В зависимости от формы течения заболевания выделяют острый и хронический панкреатит.
| Стадии острого панкреатита | ||
| Фаза (степень) | Длительность | Характеристика |
| Ферментативная фаза | Три-пять дней | Начальная фаза, характеризующаяся выделением активных ферментов поджелудочной железы, что приводит к повреждению тканей. |
| Реактивная фаза | 6-14 дней | Во второй фазе происходит развитие воспаления и отека, что может приводить к осложнениям (например, образованию псевдокист и инфекциям). |
| Фаза секвестрации | От 15 дней до полугода | Характеризуется образованием некротических участков и возможными осложнениями (в том числе инфицированными псевдокистами или абсцессами). В фазе секвестрации также может наблюдаться развитие системных воспалительных реакций. |
| Фаза исходов | Больше шести месяцев | В последней фазе происходят долгосрочные изменения в поджелудочной железе: фиброз (образование рубцовой ткани) и атрофия, что может привести к хроническим расстройствам пищеварения и обмена веществ. У пациентов появляются хронические боли, ухудшается усвоение питательных веществ, а также повышается риск развития сахарного диабета. |
Острый панкреатит
Острый панкреатит – это воспалительный процесс, который обычно развивается из-за механического повреждения, инфекции, воздействия токсинов. Приступ острого панкреатита возникает внезапно, характеризуется интенсивными периодическими болями.
Симптомы острого панкреатита нарастают постепенно и обычно длятся не больше одной-двух недель. Из-за локализации и распространенности болевого синдрома с живота на грудную клетку и спину заболевание можно перепутать с другими патологиями и неотложными состояниями (например, с инфарктом миокарда, аппендицитом).
При правильном и своевременном лечении острых приступов панкреатита поджелудочная железа восстанавливается полностью, без нарушения ее функций. Возможные осложнения острого панкреатита:
- закупорка желчных протоков;
- некроз (отмирание) тканей поджелудочной железы;
- сепсис (системная инфекция, вызванная попаданием патогенных микроорганизмов в кровь);
- абсцессы (гнойные очаги).
Острый панкреатит также может привести к псевдокисте поджелудочной железы — затвердевшей капсуле, заполненной жидкостью. Псевдокиста образуется вследствие вытекания панкреатического сока в окружающие ткани железы из-за воспаления и нарушения работы ее протоков.
Для лечения острого панкреатита обычно назначаются антибактериальные (для уничтожения патогенных микроорганизмов) и обезболивающие (для уменьшения болевого синдрома) препараты. Пациенту также рекомендуется диета, которая необходима для снижения нагрузки на поджелудочную железу, что помогает уменьшить воспаление, предотвращает усиленную выработку ферментов и способствует восстановлению тканей органа.
Хронический панкреатит
Хронический панкреатит характеризуется периодами обострений (проявляются спазмами, тошнотой, рвотой) и ремиссий (бессимптомным течением). Основным симптомом хронического панкреатита является длительная и ноющая боль в средней части живота.
При воспалении хронического панкреатита происходит снижение секреции ферментов, что приводит к нарушению переваривания и всасывания жиров. Возможные осложнения хронического воспаления поджелудочной железы:
- недоедание и резкая потеря веса;
- хронические боли в животе и диарея;
- почечная недостаточность;
- проблемы с дыханием (из-за снижения уровня кислорода в крови);
- экзокринная недостаточность поджелудочной железы (возникает из-за недостаточной выработки ферментов);
- мальабсорбция (недостаток питательных веществ из-за недостаточности их всасывания в тонкой кишке);
- рак поджелудочной железы.
Хронический панкреатит также приводит к недостаточной выработке поджелудочной железой гормонов, которые регулируют уровень сахара в крови. В зависимости от локализации поражения поджелудочной у пациента может развиться гипогликемия (низкий уровень сахара в крови из-за недостатка глюкагона) или гипергликемия (высокий уровень сахара в крови из-за нехватки инсулина). Гипогликемия и гипергликемия могут привести к развитию сахарного диабета.
Лечение хронического панкреатита начинается с изменения образа жизни (уменьшения потребления жиров, исключения алкоголя, отказа от курения). Врач назначает обезболивающие средства, ферментные добавки и инъекции инсулина (для контроля уровня глюкозы). При обострении панкреатита также могут назначаться противовоспалительные средства.
Виды панкреатита
Панкреатит классифицируют в зависимости от формы течения (острый или хронический) и причины развития заболевания.
| Виды панкреатита | |
| Тип | Характеристика |
| Наследственный панкреатит | Форма панкреатита, которая передается по наследству, обычно из-за мутаций в генах, связанных с функцией поджелудочной железы. Он часто развивается в молодом возрасте и может проявляться частыми и тяжелыми приступами воспаления поджелудочной железы. |
| Аутоиммунный панкреатит | Возникает из-за нарушения работы иммунной системы, которая начинает атаковать здоровые ткани органа, вызывая его повреждение. Панкреатит часто сопровождается другими аутоиммунными заболеваниями: системной красной волчанкой, тиреоидитом Хашимото, язвенным колитом, первичным билиарным холангитом, ревматоидным артритом, саркоидозом, синдромом Шегрена. |
| Токсический панкреатит | Вызван воздействием токсичных веществ (алкоголя, лекарственных препаратов, наркотических веществ или химикатов), которые повреждают поджелудочную железу и вызывают ее воспаление. |
| Билиарнозависимый (калькулезный) панкреатит | Возникает из-за обструкции панкреатического протока камнями, которые образовались в желчном пузыре или желчных путях. Блокировка препятствует нормальному оттоку панкреатического сока, что вызывает повышение давления в протоках и развитие воспалительного процесса. |
| Инфекционный панкреатит | Вызывается бактериальными, вирусными или паразитарными инфекциями, которые приводят к воспалению и повреждению поджелудочной железы. Лечение включает антибактериальную или противовирусную терапию в зависимости от типа инфекционного агента. |
| Дисметаболический панкреатит | Развивается из-за ухудшения обмена веществ или липидов. Метаболические нарушения приводят к накоплению токсичных веществ в поджелудочной железе, вызывая ее воспаление. |
| Деструктивный панкреатит | Характеризуется значительным разрушением тканей поджелудочной железы. Это тяжелая форма панкреатита, которая требует интенсивного лечения и может сопровождаться осложнениями (инфекциями и системными воспалительными реакциями). |
| Псевдотуморозный панкреатит | Сопровождается увеличением поджелудочной железы и образованием похожих на опухоли участков, которые представляют собой воспаленные зоны и псевдокисты, а не злокачественные новообразования. Характерным симптомом псевдотуморозного панкреатита является увеличение органа, которое врач может ощутить во время пальпации. Лечение псевдотуморозного панкреатита включает использование кортикостероидов для уменьшения воспаления и отека, а также поддерживающую терапию для облегчения симптомов и предотвращения осложнений. |
| Идиопатический панкреатит | Форма панкреатита, при которой точная причина воспаления поджелудочной железы остается неизвестной (несмотря на полную лабораторную и инструментальную диагностику). |
Отдельно выделяют реактивный панкреатит – это воспаление поджелудочной железы, которое возникает как осложнение другого заболевания органов желудочно-кишечного тракта (например, гастродуоденита, желчнокаменной болезни). Симптомы реактивного панкреатита варьируются в зависимости от основного заболевания, возникают из-за прекращения приема лекарственных средств, пищевой аллергии, нарушения назначенной врачом диеты. Для лечения реактивного панкреатита применяется медикаментозная терапия, которая может включать антибиотики, противовоспалительные и обезболивающие средства.
Отечный (интерстициальный) панкреатит
Отечный (интерстициальный) панкреатит — это форма острого панкреатита, характеризующаяся отеком и воспалением поджелудочной железы без разрушения ее тканей. Отечная форма заболевания часто сопровождается увеличением железы и накоплением жидкости в ее тканях и окружающих структурах. При своевременном лечении заболевание не приводит к нарушению функции поджелудочной железы или некрозу тканей.
Стерильный панкреонекроз
Стерильный панкреонекроз — это форма острого панкреатита, при которой происходит омертвение тканей поджелудочной железы без бактериальной инфекции и развития гнойных осложнений (абсцессов). Заболевание характеризуется значительным разрушением тканей и воспалением, требует тщательного наблюдения, соблюдения диеты и лечения для предотвращения долгосрочных последствий.
Инфицированный панкреонекроз
Инфицированный панкреонекроз — это форма острого панкреатита, при которой некротические ткани поджелудочной железы инфицируются патогенными микроорганизмами (бактериями, грибками, вирусами), что приводит к развитию гнойных осложнений. Состояние сопровождается дополнительным воспалением и образованием абсцессов или гнойных кист. Для лечения инфицированного панкреонекроза применяются антибактериальные препараты.
Токсический панкреатит
Токсический панкреатит – это воспаление поджелудочной железы, вызванное воздействием вредных веществ, которые нарушают нормальное функционирование железы, способствуют выделению активных ферментов, вызывают воспаление и повреждение органа. Подвиды токсического панкреатита:
- алкогольный панкреатит. Алкоголь вызывает спазмы и отек в протоках поджелудочной железы, что затрудняет отток панкреатического сока и способствует его застою. Хроническое употребление алкоголя также оказывает прямое токсическое воздействие на клетки поджелудочной железы, нарушая их функции, способствуя воспалению и некрозу тканей.
- лекарственный панкреатит. Бесконтрольный прием некоторых лекарственных средств (например, диуретиков, антибиотиков) приводит к поражению клеток поджелудочной железы, развитию аллергических и иммунных реакций;
- панкреатит, вызванный химическими веществами. Токсины, яды, химикаты могут замедлить или изменить метаболические процессы, нарушая нормальную работу и приводя к накоплению вредных веществ в поджелудочной железе.
Лечение токсического панкреатита включает прекращение воздействия алкоголя, лекарств или ядов для предотвращения дальнейшего повреждения поджелудочной железы. Также применяется поддерживающая терапия: гидратация (питьевой режим), обезболивающие средства, антидоты и детоксикация для выведения токсина из организма.
Идиопатический панкреатит
Идиопатический панкреатит — это форма панкреатита, при которой точная причина воспаления поджелудочной железы остается неизвестной, несмотря на проведение необходимых диагностических исследований. Лечение сосредоточено на облегчении симптомов, предотвращении осложнений и поддержке функций поджелудочной железы.
Аутоиммунный панкреатит
Аутоиммунный панкреатит — это воспаление поджелудочной железы, которое вызвано ошибочной атакой иммунной системы здоровых клеток органа. Иммунные клетки производят антитела, которые повреждают ткани поджелудочной, что приводит к хроническому воспалению и отеку, нарушению ее функций. Типы аутоиммунного панкреатита:
- аутоиммунный панкреатит первого типа. Является наиболее распространенным, характеризуется высоким уровнем иммуноглобулина G4 – антитела, которое отвечает за выработку иммунных клеток. Обычно возникает как осложнение другого аутоиммунного заболевания (например, системной красной волчанки, болезни Шегрена). Первый тип панкреатита также может вызвать воспаление и повреждение желчных протоков, почек, печени, желчного пузыря, легких, щитовидной и слюнных желез;
- аутоиммунный панкреатит второго типа. Развивается из-за повреждения поджелудочной железы и ее протоков белыми кровяными клетки (нейтрофилами). Заболевание вызывает поражение только поджелудочной железы, не затрагивая другие внутренние органы.
Кортикостероиды при аутоиммунном панкреатите помогают уменьшить воспаление и подавить избыточную активность иммунной системы, которая атакует ткани поджелудочной железы. Лекарственные препараты снижают уровень воспалительных маркеров и предотвращают дальнейшее повреждение органа, способствуя уменьшению симптомов и восстановлению функции поджелудочной железы.
Обструктивный панкреатит
Обструктивный панкреатит — это воспаление поджелудочной железы, вызванное блокировкой ее протоков, что приводит к нарушению оттока панкреатического сока и его накоплению в железе. Блокировка может быть вызвана камнями в желчном пузыре, опухолями, воспалительными изменениями или стриктурами (сужением) протоков. Накопление панкреатического сока и повышение давления в протоках приводят к активации ферментов внутри железы, что вызывает воспаление, отек и повреждение тканей органа.
При неправильной или несвоевременной терапии возможно развитие осложнений: некроза, инфекций, псевдокист. Лечение обычно включает устранение причины обструкции и управление воспалением при помощи медикаментозной терапии.
Диагностика панкреатита в Черкассах
Острый панкреатит по симптомам похож на заболевания других органов желудочно-кишечного тракта (например, гастрит, язву, холецистит), поэтому гастроэнтеролог проводит дифференциальную диагностику для постановки диагноза. На первичной консультации врач анализирует симптомы, уточняет время их появления, интенсивность и локализацию боли.
Доктор также собирает полный личный и семейный анамнез пациента, спрашивая про наследственные заболевания и генные мутации, травмы и операции в анамнезе, хронические болезни, рацион питания и вредные привычки. Диагностика панкреатита:
- физикальный осмотр с пальпацией. Позволяет врачу определить наличие болезненности и напряжения мышц в верхней части живота, что указывает на воспаление поджелудочной железы. Гастроэнтеролог также осматривает кожные покровы на предмет отека, покраснения, пожелтения;
- УЗИ органов брюшной полости. Помогает визуализировать поджелудочную железу, позволяя выявить ее увеличение, отек, неровности контуров и наличие кист или псевдокист. УЗИ также позволяет обнаружить камни в желчном пузыре или протоках, оценить состояние окружающих органов (в том числе печени и желчного пузыря);
- лабораторное исследование кала. Анализы при панкреатите помогают выявить наличие непереваренных жиров в кале, что свидетельствует о недостаточной выработке ферментов поджелудочной железы и нарушении пищеварения. Анализы кала при хроническом панкреатите помогают диагностировать экзокринную недостаточность поджелудочной железы и оценить степень мальабсорбции;
- анализы крови. Помогают выявить повышенные уровни панкреатических ферментов (амилазы и липазы), что является ключевым диагностическим маркером острого панкреатита. Анализы также могут показать признаки воспаления: повышенный уровень С-реактивного белка и лейкоцитов, а также нарушения в уровне электролитов, что указывает на функциональные изменения поджелудочной железы.
Лабораторная диагностика хронического панкреатита включает анализ крови на глюкозу, благодаря которому можно оценить выработку поджелудочной железой глюкагона и инсулина, определить риск развития диабета. Также назначается исследование крови для проверки уровней билирубина и печеночных ферментов, что помогает оценить вовлечение желчных путей в патологический процесс.
Медикаментозное лечение панкреатита в Черкассах
Курс терапии воспалении поджелудочной железы подбирается гастроэнтерологом в зависимости от причины, симптомов и степени поражения органа. Медикаментозное лечение панкреатита может включать:
- препараты для замещения ферментов. Содержат панкреатические ферменты (амилазу, липазу и протеазу), которые помогают переваривать белки, жиры и углеводы, улучшая пищеварение и усвоение питательных веществ;
- спазмолитические средства. Расслабляют гладкую мускулатуру желудочно-кишечного тракта и уменьшают спазмы, что помогает облегчить болевой синдром и улучшить отток панкреатического сока;
- обезболивающие препараты. Уменьшают боль в животе и минимизируют воспаление;
- антибиотики. Назначаются при наличии бактериальных инфекций или при риске их развития. Антибиотики воздействуют на клеточную стенку бактерий, их белковый синтез, предотвращая их рост, размножение и распространение;
- блокаторы H2-гистаминовых рецепторов. Блокируют действие гистамина на H2-рецепторы в клетках желудка, что снижает выработку желудочной кислоты и помогает предотвратить развитие язвы и рефлюкса, облегчая симптомы панкреатита.
При хроническом течении панкреатита возможно повреждение бета-клеток поджелудочной железы, ответственных за выработку инсулина, что приводит к недостаточности гормона и повышению уровня сахара в крови. Инсулин помогает регулировать уровень глюкозы, поддерживая нормальный обмен веществ и предотвращая осложнения, связанные с сахарным диабетом.
При панкреатите рекомендуется соблюдать диету с низким содержанием жиров и углеводов, чтобы снизить нагрузку на поджелудочную железу. Основные принципы включают частое употребление пищи маленькими порциями, избегание жареной и жирной пищи, острого, соленого и сладкого, а также отказ от алкоголя и ограничение кофеина. Рацион должен состоять из легкоусвояемых продуктов: вареных или паровых овощей, нежирных белков (курицы, белой рыбы), а также круп и обезжиренных молочных продуктов.
Записаться на консультацию к гастроэнтерологу для лечения острого и хронического панкреатита в Черкассах в медицинском центре «ОН Клиник Черкассы» можно по телефону, указанному на сайте, или через форму записи на прием.
Гастроэнтерологи в Черкассах «ОН Клиник»
| Название | Цена |
| Консультация гастроэнтеролога | 600 грн |
| Консультация гастроэнтеролога (кандидат медицинских наук) | 650 грн |
| ОНЛАЙН консультация гастроэнтеролога | 600 грн |
| ОНЛАЙН Консультация гастроэнтеролога (кандидат медицинских наук) | 650 грн |
| ОНЛАЙН Консультация гастроэнтеролога за границей | 600 грн |
| ОНЛАЙН Консультация гастроэнтеролога КМН за границей | 1300 грн |
Другие услуги Гастроэнтерологии в Черкассах
Гастроэнтерология в Черкассах «ОН Клиник» по адресу:














